Verlauf und Stadien von Brustkrebs
Der Verlauf einer Brustkrebserkrankung hängt maßgeblich davon ab, in welchem Stadium der Tumor festgestellt und mit der Therapie begonnen wurde. Dabei gilt der Grundsatz: Je früher, desto besser.
Der Verlauf hängt auch von der gesundheitlichen Ausgangslage der Betroffenen ab. Gerade im höheren Lebensalter liegen oftmals Vorerkrankungen vor, die die Therapie der Brustkrebserkrankung gegebenenfalls beeinflussen können.
Brustkrebsvorstufen
Wenn es sich noch nicht um Krebszellen handelt, sondern um eine Zellveränderung, dann spricht man von Brustkrebsvorstufen. Dank hochentwickelter Untersuchungsgeräte können heutzutage Zellveränderungen früh in der Brust festgestellt werden.
Bei diesen Zellveränderungen handelt es sich nicht immer gleich um Brustkrebs, sondern in rund 6.000 Fällen pro Jahr in Deutschland um Krebsvorstufen. Sie werden in der Fachsprache auch „Präkanzerosen“ genannt.(1)
Nicht jede Krebsvorstufe entwickelt sich zwangsläufig zu Brustkrebs – je nach Art der Krebsvorstufe besteht ein unterschiedlich hohes Krebsrisiko. Wurde eine Krebsvorstufe festgestellt, bietet das die Chance der engmaschigen Kontrolle, so dass Brustkrebs frühzeitig erkannt werden kann.(2)
Brustkrebs-Stadien 0 bis 4
Brustkrebs ist im Frühstadium, wenn sich die Tumorzellen noch nicht weiter in der Brust oder im Körper ausgebreitet haben. Das bedeutet, es sind keine Metastasen beziehungsweise Tochtergeschwulste vorhanden und der Tumor beschränkt sich auf das Brustgewebe.
Die Brustkrebserkrankung wird je nach Ausbreitung in Stadien eingeteilt. Dazu wird zunächst die TNM-Krebsklassifikation verwendet. Beurteilt wird die Größe des Tumors (T), ob und wie viele Lymphknoten befallen sind (N) und ob Metastasen vorhanden sind (M).
Auf dieser Grundlage wird der Brustkrebs in Krebsstadien von 0 bis 4 eingeteilt. Je höher die Zahl des Stadiums ist, desto fortgeschrittener ist die Krebserkrankung.(3)
Metastasen bei Brustkrebs
Wenn Brustkrebs festgestellt wurde, wird auch danach geschaut, ob sich bereits Tochtergeschwüre beziehungsweise Metastasen in anderen Körperregionen gebildet haben. Brustkrebs ist eine Art von Krebs, die häufig und früh Metastasen bildet.
Doch wohin streut Brustkrebs? Am häufigsten bilden sich die Tochtergeschwüre im unteren Bereich der Wirbelsäule und in den langen Röhrenknochen in den Armen und Beinen. Diese Metastasen erkennt man in der Regel an den Schmerzen im betroffenen Knochen. Die Knochen sind sehr empfindlich – schon bei einer geringen Belastung kann es zu einem Knochenbruch kommen.
Außerdem kann Brustkrebs in die Haut, die Lunge und ins Brustfell sowie in die Leber und das Gehirn streuen. Bei Frauen können sich ebenfalls Metastasen in den Eierstöcken und in der Gebärmutter bilden. Wenn Brustkrebs streut, sprechen Fachleute vom metastasierten Brustkrebs.(4)
Exulzeriertes Mammakarzinom: Sichtbarer Brustkrebs
Brustkrebs, der bereits weit fortgeschritten ist, kann durch die Haut der Brust durchwachsen und so nach außen hin sichtbar werden. Mediziner sprechen von einem exulzerierten Brusttumor.
Die Sichtbarkeit des Brusttumors kann psychisch sehr belastend sein: Ein exulzerierter Brustkrebs verursacht Schmerzen und einen unangenehmen Geruch. Außerdem neigen die nach außen durchgebrochenen Tumorzellen zu Blutungen und sondern vermehrt Wundflüssigkeit ab.
Behandlungsmöglichkeiten bei offenem Tumor der Brust
Bei einem guten Allgemeinzustand der Patientin kann der exulzerierende Tumor gegebenenfalls operiert werden, um die Beschwerden zu lindern.
Wenn eine Operation allerdings nicht möglich ist, bleibt die Wunde bestehen – sie wird nicht mehr verheilen. Dann sind eine dauerhafte professionelle Wundversorgung und ein hygienischer Umgang notwendig, um Infektionen zu vermeiden.
Das häusliche Wundmanagement übernehmen in der Regel Pflegefachkräfte vom ambulanten Pflegedienst oder spezialisierte Pflegekräfte mit Weiterbildung zum Wundexperten, die eng mit Ärzten zusammenarbeiten.
Sofern möglich und erwünscht können Patientinnen oder Angehörige in die Wundversorgung einbezogen werden. Dann leitet die Pflegefachkraft eine Selbstversorgung der Wunde an.(5)
Therapien bei Brustkrebs im Überblick
Für die Behandlung von Brustkrebs stehen eine Reihe von Therapiemöglichkeiten zur Verfügung. Welche der Behandlungen im individuellen Fall infrage kommt, entscheiden die Betroffenen gemeinsam mit dem behandelnden Arzt.
Mitentscheidend sind in jedem Fall die Brustkrebsart und das Brustkrebsstadium. Das bedeutet, die Art der Therapie richtet sich danach, wo und wie weit der Brustkrebs gewachsen ist beziehungsweise sich im Körper ausgebreitet hat.
Im Wesentlichen werden zwei Therapieansätze unterschieden:
- Kurative Therapie: Ziel dieses Therapieansatzes ist, den Brustkrebs zu heilen und Rückfälle beziehungsweise Rezidive zu verhindern.
- Palliative Therapie: Wenn keine Heilung mehr erreicht werden kann, greifen Maßnahmen der Palliativmedizin mit dem Ziel, die Beschwerden weitestgehend zu lindern und die Lebensqualität der Patientin aufrechtzuerhalten.
S3-Leitlinie Mammakarzinom
Die sogenannte S3-Leitlinie wird von Ärzten und Angehörigen weiterer Gesundheitsberufe entwickelt. Sie verfolgt das Ziel, eine angemessene Gesundheitsversorgung nach aktuellen Erkenntnissen zu empfehlen.
Mögliche Behandlungsoptionen laut S3-Leitlinie Mammakarzinom sind:(6)
- Operation
- Strahlentherapie
- Chemotherapie
- Hormontherapie
- Antikörpertherapie
Die folgend aufgeführten Behandlungsoptionen sollen einen ersten Überblick über die Möglichkeiten geben. Welche Brustkrebs-Behandlung für Sie oder Ihren Angehörigen infrage kommt, hängt unter anderem vom Stadium, dem individuellen Allgemeinzustand und dem Willen der betroffenen Person ab und sollte gemeinsam mit dem Arzt besprochen werden.
Brustkrebs-Operation
Die Brustkrebs-Operation ist meistens der erste Schritt für die Behandlung der verschiedenen Brustkrebsarten. In einigen Fällen wird der Tumor vor der Operation medikamentös behandelt, um ihn zu verkleinern.
Brusterhaltende Brustkrebs-Operation
Heutzutage wird standardmäßig versucht, so zu operieren, dass die Brust erhalten werden kann. Dabei wird der Tumor zusammen mit einem bestimmten Sicherheitsanteil des umliegenden gesunden Gewebes operativ entfernt. Es gibt jedoch auch Brustkrebserkrankungen, die eine komplette Entfernung der Brust – die sogenannte Mastektomie – erfordern.(6)
Brustentfernung (Mastektomie)
Eine operative Brustentfernung ist beispielsweise bei einem inflammatorischen Brustkrebs notwendig oder wenn der Tumor sonst nicht komplett entfernt werden kann.(6)
Nach der Brustentfernung stellt sich gegebenenfalls die Frage nach einem operativen Brustaufbau oder äußerer Brustprothese.
Operativer Brustaufbau
Es besteht die Möglichkeit, die Brust mithilfe von Implantaten oder Eigengewebe operativ wiederherzustellen. Das kann während der Brustkrebs-Operation oder zu einem späteren Zeitpunkt in einer weiteren Operation erfolgen.
Äußere Brustprothese
Alternativ besteht die Möglichkeit, eine äußere Brustprothese zu tragen. Das sorgt dafür, dass sich die betroffenen Frauen oft wohler fühlen, weil die fehlende Brust für fremde Personen auf den ersten Blick nicht sichtbar ist. Außerdem kann die Prothese zu einer gleichmäßigen Körperhaltung beitragen und Rücken- und Nackenverspannungen vermindern.
Die Brustprothese wird mit einem speziellen BH getragen und ist in diesem Umfang auch Teil des Hilfsmittelverzeichnisses der gesetzlichen Krankenversicherungen.
Mit einer Verordnung vom Arzt können die Kosten für folgende Hilfsmittel – je nach Zuschuss der Krankenkasse – teilweise oder komplett übernommen werden:
- Brustprothesen
- Spezielle BHs für äußere Brustprothesen
- Spezial-Badeanzug für äußere Brustprothesen
Betroffene können diese Hilfsmittel beispielsweise im Sanitätshaus erwerben.
Brustkrebs-OP: Operative Entfernung von Lymphknoten
Wann werden die Lymphknoten in der Achselhöhle entfernt? Vor der Brustkrebs-OP wird in der Regel untersucht, ob die Lymphknoten in der Achselhöhle bereits mit Krebszellen befallen sind.
Dabei wird der sogenannte Wächterlymphknoten entfernt und auf Krebszellen untersucht. Der Wächterlymphknoten ist der Lymphknoten, zu dem die Lymphflüssigkeit aus dem Tumorgebiet als erstes abfließt.
Wenn der Wächterlymphknoten mit Krebszellen befallen ist, werden die Lymphknoten aus der Achselhöhle der betroffenen Seite operativ entfernt, um damit eine weitere Ausbreitung der Krebszellen über die Lymphbahnen möglichst zu verhindern.
Vorsicht: Lymphstau-Gefahr
Nach einem solchen Eingriff besteht die Gefahr, dass sich die Lymphflüssigkeit im Arm bis zu den Fingern an der betroffenen Seite anstaut. Wichtig ist es, dass der Lymphstau frühzeitig erkannt wird, damit entsprechende Gegenmaßnahmen durchgeführt werden können.
Denn wenn der Lymphstau längerfristig besteht, verschlechtert das die Durchblutung im betroffenen Arm. Die Haut wird dann zunehmend trocken und schuppig, kleine Verletzungen heilen schlecht ab. Die betroffene Haut ist außerdem anfällig für Infektionen.(3)(5)
Lymphstau frühzeitig erkennen
Folgende Anzeichen weisen auf einen Lymphstau hin:(3)
- Kraftlosigkeit
- Verminderte Beweglichkeit
- Schwellung von Arm und Hand
Lymphstau behandeln
Gehen Sie bei Anzeichen wie diesen zum Arzt. Er kann Ihnen Lymphdrainagen und gegebenenfalls eine ergänzende Kompressionstherapie in Form von Kompressionsbandagen verordnen.
Zuhause können Sie mit diesen Tipps den Lymphabfluss außerdem fördern:(3)
- Bewegen Sie den Arm und die Hand regelmäßig mit gymnastischen Übungen. Achten Sie darauf, nicht bis zur Übermüdung zu trainieren.
- Positionieren Sie Ihren Arm während dem Ausruhen – beispielsweise beim Fernsehen – mit einem Kissen hoch.
- Vermeiden Sie es, einschneidende Kleidung oder einengenden Schmuck an der betroffenen Hand zu tragen.
Strahlentherapie bei Brustkrebs
Die Bestrahlung kann zum Beispiel nach einer Brustkrebs-Operation angewendet werden, um die restlichen Krebszellen zu zerstören und um die Wiederkehr des Brustkrebses zu verhindern.
Wenn der Brustkrebs bereits Metastasen in die Knochen gestreut hat, kann eine Strahlentherapie helfen, die Schmerzen zu lindern.
Chemotherapie bei Brustkrebs
Eine Chemotherapie kann vor einer Brustkrebs-OP dazu beitragen, dass der Tumor an Größe verliert. Die S3-Leitlinie Mammakarzinom empfiehlt dieses Vorgehen beim inflammatorischen Brustkrebs oder bei einem örtlich fortgeschrittenen Brusttumor.
Die Chemotherapie kann aber auch nach der Operation stattfinden, um zum Beispiel eine Rückkehr beziehungsweise ein sogenanntes Rezidiv zu verhindern.
Tipps, um den chemo-bedingten Haarausfall zu verlangsamen
Einige Medikamente, die während einer Chemotherapie verabreicht werden, führen zu teilweisem oder komplettem Haarausfall. Das ist für die Betroffene häufig ein einschneidendes Erlebnis, denn nun wird die Krebserkrankung auch für Außenstehende offensichtlich.
Wichtig zu wissen ist, dass die Haare etwa zwei bis vier Wochen nach der letzten Chemotherapie wieder anfangen zu wachsen.
Wenn das Ausfallen der Haare zu erwarten ist, gibt es folgende Tipps, die den Haarverlust zwar nicht verhindern, aber ihn möglicherweise verlangsamen können:
- Verwenden Sie möglichst ein mildes Shampoo und eine weiche Haarbürste.
- Waschen Sie die Haare nach Möglichkeit erst zwei Tage nach der Chemotherapie.
- Versuchen Sie die Anzahl der Haarwäschen pro Woche auf zwei Mal zu beschränken.
- Waschen Sie die Haare lieber mit warmem anstelle von heißem Wasser.
- Versuchen Sie, auf das Föhnen zu verzichten. Tupfen Sie die Haare lieber mit einem saugfähigen Handtuch vorsichtig trocken.
- Verzichten Sie während der Chemotherapie darauf, die Haare zu färben. Schützen Sie das Haar vor extremen Hitzeeinwirkungen durch Dauerwelle oder Heizlockenwickler.
- Achten Sie beim Frisieren der Haare darauf, dass kein Zug auf die Kopfhaut entsteht – beispielsweise durch straff gebundene Zöpfe, Flechten oder Haarspangen.
Tipps zum Schutz der Kopfhaut bei chemo-bedingten Haarausfall
Wenn Sie bereits alle Haare verloren haben, sollten Sie darauf achten, mit diesen einfachen Maßnahmen Ihre empfindliche Kopfhaut zu schützen:(3)
- Schutz vor Hitze oder Kälte: Bedecken Sie Ihren Kopf mit einer Perücke, Hut, Mütze oder Kopftuch, um sich vor Hitze oder Kälte zu schützen.
- Schutz vor Sonneneinstrahlung: Cremen Sie Ihre Kopfhaut mit Sonnenschutzmittel ein, um sie vor UV-Strahlung und Sonnenbränden zu schützen.
- Schutz vor Austrocknung: Cremen Sie Ihre Kopfhaut mit einer Feuchtigkeitscreme oder Lotion ein, um die Haut vor Austrocknung zu schützen.
Hormontherapie bei Brustkrebs
Die Hormontherapie bei Brustkrebs ist genau genommen eine Antihormontherapie. Das bedeutet, der Brustkrebszelle wird das Hormon entzogen, um ihr Wachstum zu stoppen.
Diese Therapieform kann nur dann angewendet werden, wenn festgestellt wurde, dass die Brustkrebszellen sogenannte Hormonrezeptoren auf der Oberfläche haben.
Das ist bei rund 75 Prozent aller Brustkrebserkrankungen der Fall. An diese Rezeptoren binden sich normalerweise die weiblichen Geschlechtshormone, vor allem das Östrogen. Bei einer Brustkrebserkrankung fördert das Östrogen allerdings das Tumorwachstum in der Brust.
In der antihormonellen Therapie besetzen die Anti-Östrogene die Hormonrezeptoren und blockieren sie, damit das Östrogen nicht andocken kann. Manche Anti-Östrogene sorgen zusätzlich dafür, dass Hormonrezeptoren abgebaut werden.
Nebenwirkungen der Hormontherapie bei Brustkrebs
Die Antihormontherapie bei Brustkrebs kann Nebenwirkungen verursachen, die den typischen Beschwerden in den Wechseljahren sehr ähnlich sind. Dazu gehören:(7)
- Hitzewallungen und Schweißausbrüche
- Übelkeit
- Schlafstörungen
- Konzentrationsstörungen
- Depressive Verstimmungen
- Vaginale Blutungen und Juckreiz
- Erhöhte Gefahr an Thrombose zu erkranken
- Eintrüben der Augenlinsen (Grauer Star) bei älteren Betroffenen
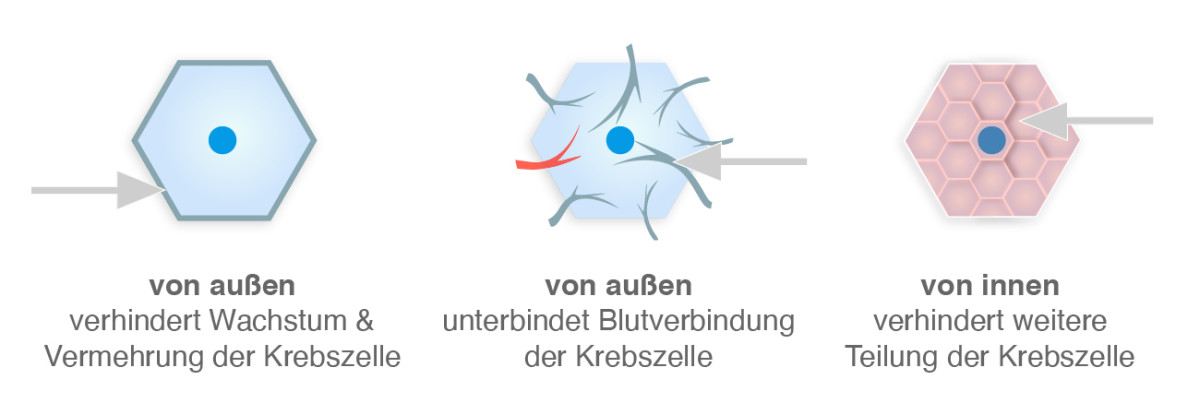
Antikörpertherapie bei Brustkrebs
Die Antikörpertherapie bei Brustkrebs gehört zur zielgerichteten Krebstherapie. Das bedeutet, die Wirkstoffe bekämpfen nur die Krebszellen und verschonen, anders als bei der Chemotherapie, die gesunden Körperzellen.
Die Antikörpertherapie kann auf verschiedenen Wegen das Tumorwachstum in der Brust verhindern. Dazu gehören unter anderem folgende Wirkweisen:(8)
- Die Antikörper blockieren die Wachstumsrezeptoren auf der Oberfläche der Krebszellen.
- Die Antikörper verhindern, dass sich in den Krebszellen neue Blutgefäße bilden, die der Tumor braucht, um sich mit Nährstoffen zu versorgen. Der Tumor verkleinert sich, weil ihm für das weitere Wachstum die notwendigen Nährstoffe fehlen.
- Die Antikörper sind so klein, dass sie in die Krebszellen eindringen und den inneren Teil der Rezeptoren besetzen. Sie verhindern dort, dass das Wachstumssignals übertragen wird und verhindert die weitere Zellteilung.
Wirkungsweisen der Antikörpertherapie (zielgerichtete Krebstherapie), © pflege.de
Reha für Patientinnen mit Mammakarzinom
Eine onkologische Rehabilitation, kurz Reha, kann während oder nach der Brustkrebstherapie stattfinden. Sie kann Betroffene dabei unterstützen, wieder zu Kräften zu kommen. Sie bietet auch die Möglichkeit, mithilfe der Psychoonkologie die psychischen Belastungen der Erkrankung zu verarbeiten.
Die Reha kann ambulant, stationär oder teilstationär durchgeführt werden. Ob die gesetzliche Krankenkasse oder die Rentenversicherung die Kosten dafür übernimmt, hängt unter anderem davon ab, ob eine Rückkehr ins Berufsleben vorgesehen ist.(9)
Ernährung bei Brustkrebs
Während einer Krebserkrankung oder der Behandlung kann das Essen und Trinken sowie die Nahrungsverarbeitung im Magen-Darm-Trakt erschwert sein. Im Ratgeber Ernährung bei Krebs finden Sie eine Reihe von Tipps und Empfehlungen für die unterschiedlichen Problemlagen.
Während einer Chemo-, Hormon- oder Strahlentherapie sollten Sie laut S3-Leitlinie „Mammakarzinom“ auf die Einnahme von Nahrungsergänzungsmitteln mit Vitaminen und Spurenelementen verzichten. Die Inhaltsstoffe der Nahrungsergänzungsmittel können teilweise die Wirkung der Krebstherapie beeinträchtigen. Wenn Ihr behandelnde Arzt einen Mangel an bestimmten Nährstoffen feststellt, erhalten Sie eine Empfehlung für geeignete Präparate.(6)
Brustkrebs-Nachsorge
Die Nachsorge bei Brustkrebs beginnt, nachdem die Behandlung abgeschlossen ist. Das Ziel der Nachsorgeuntersuchungen ist es, frühzeitig zu erkennen, ob der Brustkrebs zurückkehrt, sich ein Mammakarzinom in der anderen Brust bildet oder ob es Metastasen im Körper gibt.
Außerdem werden Folgeerkrankungen und Nebenwirkungen behandelt. Folgende Untersuchungen werden unter anderem durchgeführt:
- Anamnese: Der Arzt befragt Sie zum Befinden und möglichen Beschwerden.
- Körperliche Untersuchung: Beide Brüste und die nahegelegenen Lymphknoten werden abgetastet.
- Bildgebende Untersuchung: Eine Mammographie sowie ein Ultraschall der betroffenen Brust sollten mindestens einmal jährlich durchgeführt werden.
- Beratung: Der Arzt klärt über die Ergebnisse der Untersuchungen auf und gibt Informationen über weitere Krebshilfen, wie zum Beispiel Selbsthilfegruppen.
Die Nachsorge nach einer Brustkrebserkrankung dauert mindestens zehn Jahre. In den ersten drei Jahren sollten die Termine alle drei Monate stattfinden, im vierten und fünften Jahr alle sechs Monate und ab dem sechsten Jahr alle zwölf Monate.(6)
Spätfolgen eines Mammakarzinoms
Die Krebstherapie kann sowohl kurzzeitige Folgen als auch langfristige Spätfolgen nach sich ziehen. Es gibt Spätfolgen, die nur örtlich an der behandelten Brustseite auftreten und Spätfolgen, die den gesamten Körper betreffen.
Brustkrebs-Spätfolgen an der örtlich behandelten Brustseite
- Lymphstau
- Taubheitsgefühl beziehungsweise Empfindungsstörungen der Haut durch Nervenschädigungen
- Schmerzen
- Bewegungseinschränkungen
Brustkrebs-Spätfolgen am gesamten Körper
Derartige Spätfolgen können vor allem nach einer Chemotherapie oder Strahlentherapie auftreten:
- Knochenmarkschäden
- Schäden an Leber, Nieren, Lunge oder Herz
- Haarausfall
- Thrombose oder Embolie
- Osteoporose (Knochenschwund)
- Unfruchtbarkeit
- Wechseljahrs-Beschwerden
- Kognitive Störungen wie Gedächtnis-, Wahrnehmungs- oder Aufmerksamkeitsstörungen
- Gehör- und Gleichgewichtsstörungen
Sollten Spätfolgen auftreten, werden diese ebenfalls im Rahmen der Nachsorge untersucht und behandelt.(6)
Prognose eines Mammakarzinoms
Im medizinischen Zusammenhang ist eine Prognose die Vorhersage, wie die Krankheit vermutlich verlaufen wird. Die Prognose bei Brustkrebs hängt im Wesentlichen davon ab, wie aggressiv der Tumor wächst, ob und wo sich zum Zeitpunkt der Diagnose Tochtergeschwüre (sogenannte Metastasen) gebildet haben.
Bei Knochen- und Hautmetastasen ist die Prognose günstiger im Vergleich zu Metastasen in der Lunge, dem Gehirn oder der Leber.(11)
Rückfallquote bei Brustkrebs
Brustkrebs kann auch lange Zeit nach Abschluss der Therapie erneut auftreten. Wenn der Krebs wiederkehrt, ist die Rede von einem Rezidiv. Zehn Jahre nach einer brusterhaltenden Operation und Strahlentherapie kommt es bei fünf bis zehn Prozent der Betroffenen zu einem Rückfall.
Wenn sich der Brustkrebs dann in derselben Brust befindet wie bei der ersten Erkrankung und sich noch nicht weiter ausgebreitet hat, nennt man das in der Fachsprache Lokalrezidiv.
Der Brustkrebs kann aber auch nach längerer Zeit noch Metastasen in anderen Körperregionen bilden. Aus diesem Grund ist die regelmäßige Teilnahme an den Nachsorgeuntersuchungen so wichtig.
Für die Prognose eines Rezidivs ist die Zeit wichtig, die zwischen den beiden Krebserkrankungen liegt: Je mehr Zeit zwischen den beiden Erkrankungen vergangen ist, desto besser ist die Prognose.
Ein Rezidiv, das innerhalb der ersten zwei Jahre nach abgeschlossener Therapie auftritt, hat eine ungünstigere Prognose als ein Rezidiv, das mehr als zwei Jahre später auftritt.(6)
Überlebenschancen bei Brustkrebs
Die meisten Brustkrebsdiagnosen werden im Frühstadium gestellt. Dann ist die Chance, fünf Jahre nach der Diagnose noch zu leben, bei nahezu 100 Prozent.
Die Überlebenschance sinkt jedoch mit dem Fortschreiten der Erkrankung. Wird die Diagnose erst im Stadium 4 gestellt, bedeutet dies, dass bereits Metastasen in anderen Körperregionen vorhanden sind. Dann liegt die 5-Jahres-Überlebenschance nur noch bei 29 Prozent.(12)
Die Metastasen und nicht der eigentliche Brustkrebs sind in vielen Fällen die Ursache für das Versterben der betroffenen Person. Die Krebszellen verdrängen weitgehend die gesunden Körperzellen im betroffenen Organ. Das hat zur Folge, dass das jeweilige Organ seine Aufgaben nicht mehr richtig erfüllen kann. Dies betrifft bei Brustkrebs häufig die Knochen, Lunge, Leber oder das Gehirn.
Zuletzt spielt aber auch der allgemeine Gesundheitszustand des Patienten eine entscheidende Rolle. Und es ist wichtig zu betonen, dass nicht jeder Fall gleich verläuft und der genaue Verlauf individuell sehr unterschiedlich sein kann. Einfühlsame Begleitung und eine gut abgestimmte medizinische Versorgung sind im Endstadium der Brustkrebserkrankung besonders wichtig.
Häufig gestellte Fragen
Welcher Brustkrebs ist am gefährlichsten?
Wie gefährlich Brustkrebs ist, hängt von verschiedenen Faktoren ab. Vor allem von der genauen Brustkrebsart, dem Krebsstadium und individuellen Merkmalen. Unter den Brustkrebsarten wird der triple-negative Brustkrebs, kurz TNBC, häufig als besonders aggressiv und potenziell gefährlich angesehen.
Welcher Brustkrebs ist nicht heilbar?
Nach heutigem Stand der Medizin gilt der metastasierte Brustkrebs als nicht heilbar. Das heißt, es ist nicht möglich, alle Krebszellen endgültig aus dem Körper zu entfernen. Allerdings haben die Fortschritte in der Medizin dazu geführt, dass viele Betroffene deutlich länger und mit einer guten Lebensqualität leben können.
Wie lange kann man mit Brustkrebs leben?
Die meisten Brustkrebsdiagnosen werden im Frühstadium gestellt. Dann ist die Chance, fünf Jahre nach der Diagnose noch zu leben, bei nahezu 100 Prozent. Die Überlebenschance sinkt mit dem Fortschreiten der Erkrankung. Wird die Diagnose erst im Stadium 4 gestellt, bedeutet das, es sind bereits Metastasen vorhanden. Dann liegt die 5-Jahres-Überlebensrate bei 29 Prozent.
Wie stirbt man an Brustkrebs?
Die Metastasen und nicht der eigentliche Brustkrebs sind in vielen Fällen die Ursache für das Versterben der betroffenen Person. Die Krebszellen verdrängen weitgehend die gesunden Körperzellen im betroffenen Organ. Das hat zur Folge, dass das jeweilige Organ seine Aufgaben nicht mehr richtig erfüllen kann. Dies betrifft bei Brustkrebs häufig die Knochen, Lunge, Leber oder das Gehirn. Zuletzt spielt auch der allgemeine Gesundheitszustand des Patienten immer eine entscheidende Rolle. Es ist wichtig zu betonen, dass nicht jeder Fall gleich verläuft und der genaue Verlauf individuell sehr unterschiedlich sein kann. Einfühlsame Begleitung und eine gut abgestimmte medizinische Versorgung sind besonders im Endstadium der Brustkrebserkrankung essenziell.