Chronische Wunde: Definition & Behandlung
Inhaltsverzeichnis
Chronische Wunde: Definition
Eine Wunde, die nach einem längeren Zeitraum noch nicht abgeheilt ist, wird als chronische Wunde bezeichnet. Es gibt aber auch Wunden, die von Anfang an als chronisch definiert werden.
Beispiele hierfür sind: Dekubitus (Wundliegen), der sogenannte diabetische Fuß, Ulcus cruris (offenes Bein) sowie Wunden, die bei der sogenannten Schaufensterkrankheit (medizinisch periphere arterielle Verschlusskrankheit, kurz PAVK) auftreten.(1)
Chronische Wunden können in heilende, schwer heilende und nicht heilbare Wunden unterteilt werden.(2)
Unterschied: Chronische Wunde und akute Wunde
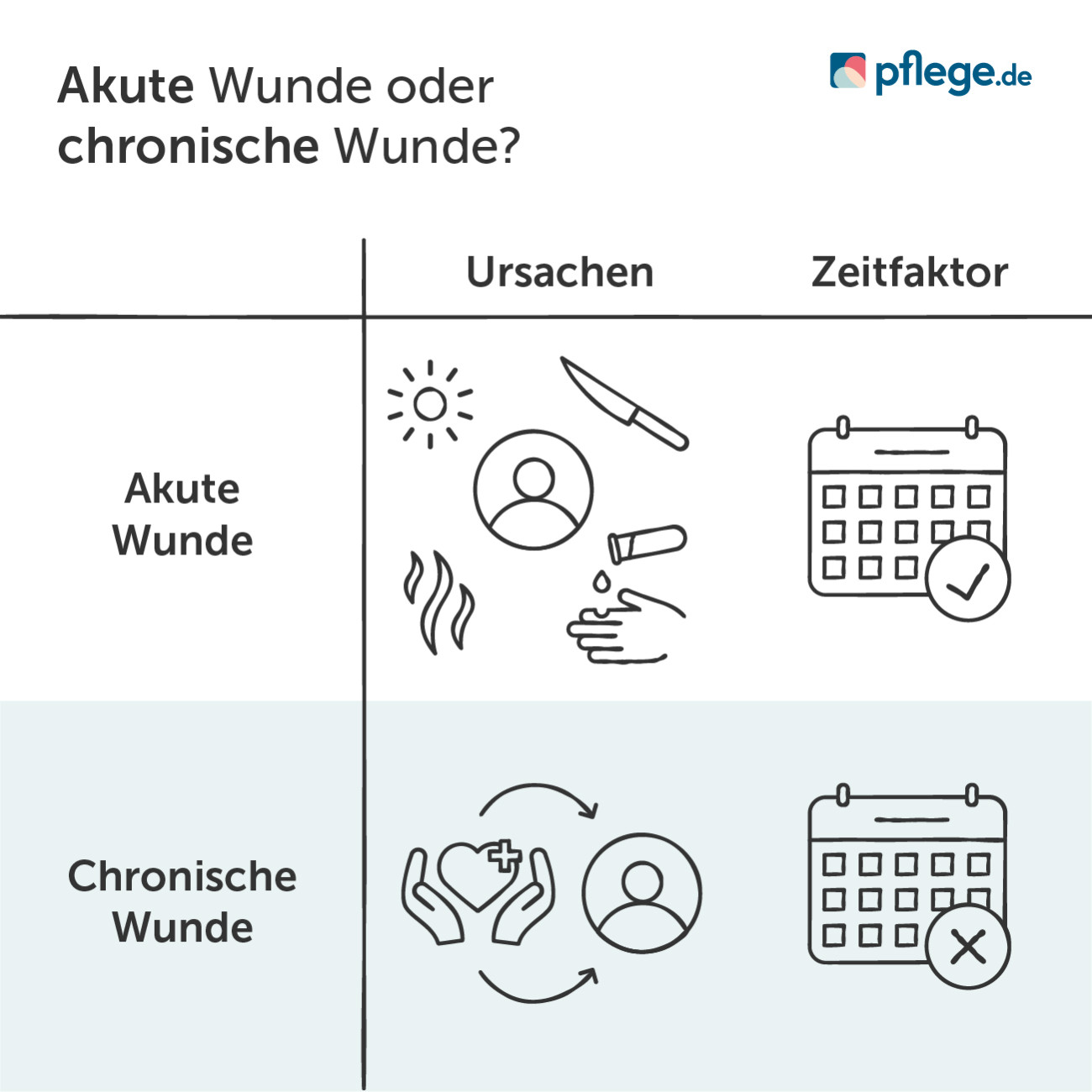
Es gibt zwei wesentliche Merkmale, die eine akute Wunde von einer chronischen Wunde unterscheiden.(3)(4)(5)
Merkmal 1: Entstehung (Ursachen)
Akute Wunden entstehen durch äußere Faktoren (zum Beispiel durch einen Schnitt, Hitze, Säure, ärztliche Eingriffe oder Sonneneinstrahlung).
Chronische Wunden entstehen durch innere Faktoren und Grunderkrankungen (zum Beispiel durch eine Herzschwäche, Durchblutungsstörungen, Immunschwäche, Diabetes mellitus oder Infektionen).
Merkmal 2: Zeitfaktor (Dauer)
Akute Wunden verheilen – je nach Größe, Tiefe und Ort der Wunde – in einem vorhersehbaren Zeitraum. Jede Wunde, die nicht chronisch ist, wird als akut bezeichnet.
Chronische Wunden heilen auch nach einem längeren Zeitraum nicht ab.
Chronische Wunde und akute Wunde im Vergleich
Chronische Wunde: Symptome
Betroffene mit chronischen Wunden leiden meist unter starken Schmerzen und sind in ihrer Mobilität eingeschränkt. Hinzu kommen weitere Wundfaktoren, die den Lebensalltag von Menschen mit chronischen Wunden belasten können:(6)
- Wunde nässt und es besteht das Risiko, dass Wundflüssigkeit unkontrolliert austritt
- Wunde riecht unangenehm (meist ausgelöst durch Bakterien, Infektionen oder abgestorbenes Gewebe)
- Wunde juckt (insbesondere nachts kann dies zu Schlafstörungen oder -mangel führen)
- Wundfläche und Wundgrund zeigen eine veränderte Farbe und Beläge (können gelblich, bräunlich und schmierig oder eher trocken und schwärzlich sein)
- Schwellungen
Die Lebensqualität muss bei chronischen Wunden unbedingt mitgedacht werden
Die Symptome einer chronischen Wunde sind für die meisten Menschen sehr unangenehm und können sogar dazu führen, dass sie ihre sozialen Kontakte einschränken und sich zunehmend nur noch zuhause aufhalten. Da chronische Wunden insbesondere ältere Menschen betreffen, ist auch das Risiko einer sogenannten Altersdepression erhöht. Zudem können die Symptome zu Schlafstörungen führen. Umso wichtiger ist es, dass die Lebensqualität von chronischen Wundpatienten in der medizinischen Versorgung berücksichtigt wird. Speziell für Patienten mit chronischen Wunden gibt es einen Fragebogen zur Lebensqualität: den sogenannten Wound-QoL.(7)

Ursachen von chronischen Wunden kennen & vorbeugen
Die Ursachen von chronischen Wunden sind vielfältig. Häufig liegt die Ursache in einer Grunderkrankung oder Mangelerscheinungen. Doch besonders im Leben im Alter – mit oder ohne einer Pflegebedürftigkeit – können bestimmte Ereignisse oder Bedingungen, das Risiko für eine chronische Wunde erhöhen. Umso wichtiger ist es, dass Sie darüber informiert sind und in Ihrem Alltag bestimmte Aspekte beachten.
Trockene Haut, ein Sturz, die Einnahme von Medikamenten oder ein geschwächtes Immunsystem können beispielsweise dazu führen, dass Wunden entstehen, die nicht wie erwartet abheilen – also chronisch werden.
Empfindliche Haut im Alter gut schützen
Da die Haut im Alter in der Regel dünner und somit empfindlicher ist, können Sie mit einer regelmäßigen Körperpflege & Hautpflege zum Hautschutz beitragen.
Stürzen gezielt vorbeugen
Die Folgen eines Sturzes im Alter werden oftmals unterschätzt. Nochmal mit einem blauen Fleck davongekommen zu sein oder sich zum Glück nichts gebrochen zu haben, ist für die meisten Menschen eine große Erleichterung.
Was jedoch viele nicht wissen: Jede Form der Hautschädigung – ob eine Schwellung, ein blauer Fleck, kleine Hautrisse oder Ähnliches – kann auslösend für eine chronische Wunde sein.
Achten Sie also möglichst darauf, dass Sie Stürzen gezielt vorbeugen. pflege.de hat gibt Ihnen praktische Tipps zur Sturzprophylaxe.
Mit einem gesunden Lebensstil das Immunsystem stärken
Auch unser Immunsystem trägt einen wesentlichen Teil zum Hautschutz bei. Doch gerade im Alter oder im Pflegefall kann das Immunsystem geschwächt sein. Somit ist es wichtig, dass Sie es gezielt stärken und Vorsorge-Maßnahmen für Gesundheit im Alter umsetzen. Beispiele hierfür sind regelmäßige Bewegung, eine ausgewogene Ernährung im Alter sowie empfohlene Schutzimpfungen.
Bei dem sogenannten „Wund-Balance-Konzept“ geht es darum, Wunden so früh wie möglich zu heilen und den Schwerpunkt von der reinen Wundversorgung hin zum klinischen Behandlungsziel zu verlagern. Dabei stehen der Patient und seine Bedürfnisse im Mittelpunkt. Wichtige Ziele sind hier, relevante Barrieren der Wundheilung zu erkennen sowie zu beseitigen und damit den Heilungsverlauf ins Gleichgewicht zu bringen. Wenn Sie mehr zu dem Wund-Balance-Konzept lesen möchten, können Sie das gerne hier tun.

Beispiele für chronische Wunden
Die häufigsten chronischen Wunden im Pflegealltag sind:(8)
- Dekubitus (Wundliegen)
- Ulcus cruris (offenes Bein)
- Diabetisches Fußsyndrom (diabetischer Fuß, medizinisch: Diabetisches Fußulcus)
Dekubitus
Ein Dekubitus ist eine chronische Wunde, die aufgrund von langanhaltendem Druck auf das Hautgewebe entsteht, beispielsweise bei einem bettlägerigen Patienten. Das Dekubitus-Risiko ist vor allem an Körperstellen erhöht, an denen Knochenvorsprünge dicht unter der Haut liegen.
Langes Liegen oder Sitzen in einer Position kann dann dazu führen, dass die Haut an den Auflageflächen durch die anhaltenden Druckspitzen verformt wird und insbesondere über Knochenvorsprüngen nicht mehr ausreichend durchblutet wird.
In der Folge ist das Hautgewebe unterversorgt. Die Haut wird dünner und ist verletzlich. So können schmerzhafte Wunden entstehen, die nur sehr schwer abheilen. Daher wird Dekubitus auch als Wundliegen bezeichnet.(1)
Ulcus cruris
Ein Ulcus cruris (umgangssprachlich auch „offenes Bein“) ist eine offene Wunde am Unterschenkel. Auslösend hierfür sind meist Durchblutungsstörungen (arteriell, venös oder beides) in den Beinen. Vereinzelt kann ein offenes Bein aber auch andere Ursachen haben, beispielsweise Tumore oder Autoimmunerkrankungen.
Weil das Gewebe nicht mehr ausreichend durchblutet wird oder das venöse Blut nicht abfließen kann, entsteht eine Mangelversorgung der Zellen an Sauerstoff und Nährstoffen. Dies beeinträchtigt mit der Zeit die Haut und Fähigkeit, sich zu regenerieren. Die Folge: Bereits kleinste Verletzungen sind in der Heilung eingeschränkt und können sich zu chronischen Wunden entwickeln.(1)
Diabetischer Fuß
Sind die Blutzuckerwerte bei einem Menschen mit Diabetes mellitus über einen längeren Zeitraum erhöht beziehungsweise nicht gut eingestellt, kann es zu Schädigungen (Verzuckerung) kommen. Diese treten insbesondere an den Nervenbahnen auf. In diesem Fall spricht die Medizin von der sogenannten diabetischen Neuropathie.
Durch diese Schädigungen kann es zu Verformungen am Fuß kommen. Patienten nehmen dann häufig weniger Schmerzen wahr, wodurch sie kleine Wunden am Fuß vorerst nicht bemerken.
Bleiben diese kleinen Wunden allerdings unbemerkt und es erfolgen keine druckentlastenden Maßnahmen, können sie sich verschlimmern. So entstehen unter Umständen chronische Wunden an den Füßen – ein sogenanntes diabetisches Fußsyndrom wird diagnostiziert.(9)
Ein diabetischer Fuß erfordert eine besondere, komplexe Pflege und therapeutische Maßnahmen. Dazu ist es wichtig, dass auch Patienten und Angehörige zum Umgang mit der Wunde durch dafür qualifizierte medizinische Fachkräfte umfassend aufgeklärt sowie geschult werden.

Chronische Wunde: Diagnostik nach ABCDE-Regel
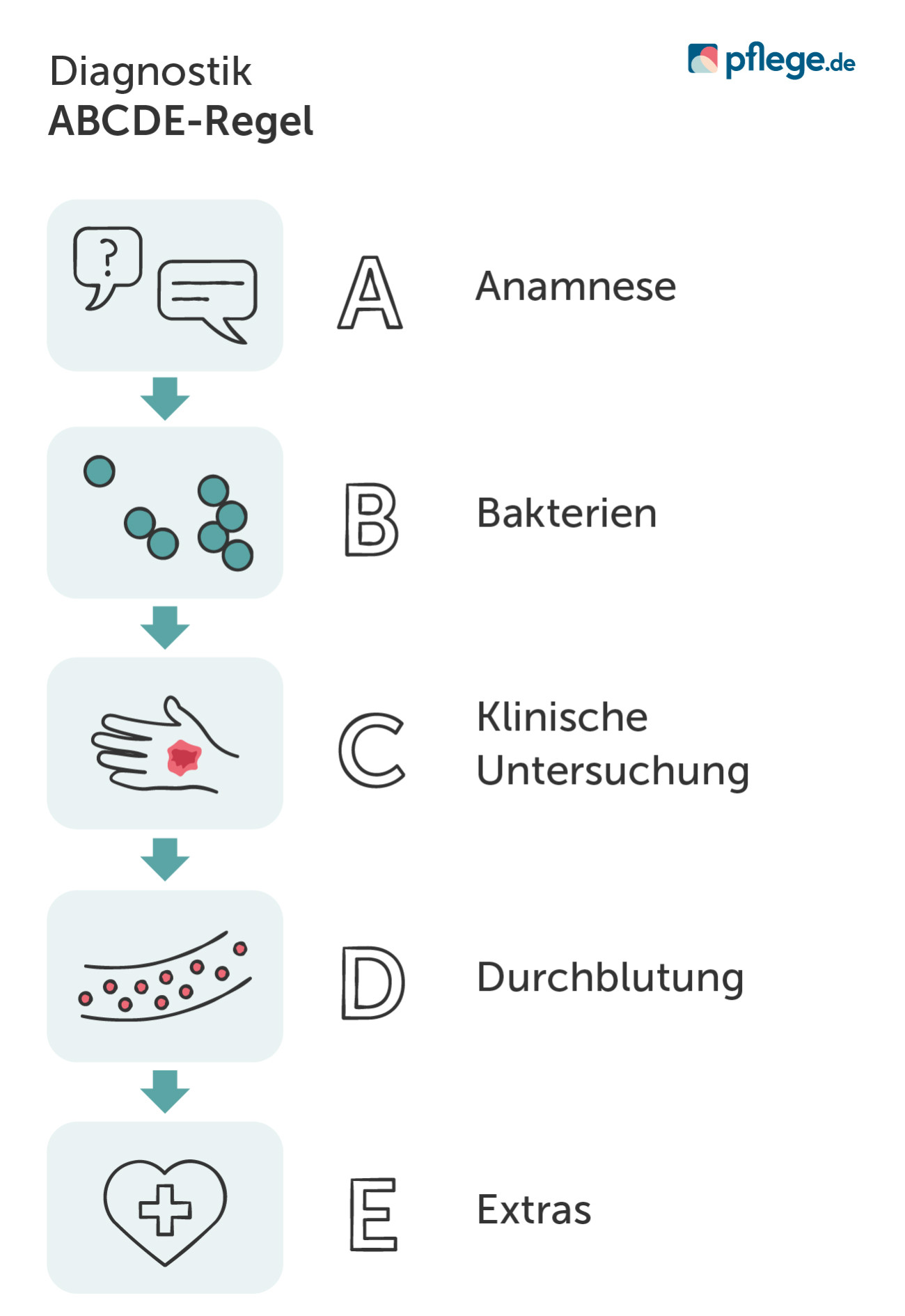
Die Initiative Chronische Wunden e.V. (ICW) schlägt die sogenannte ABCDE-Regel für die Diagnostik einer chronischen Wunde durch Ärzte, Wundmanager und Pflegefachkräfte vor.(1)
ABCDE-Regel bei chronischer Wunde
A – Anamnese
Der erste Schritt ist die Anamnese. Patienten und deren pflegende Angehörige werden zur aktuellen Wunde und gegebenenfalls auch zu Wunden in der Vergangenheit befragt.
B – Bakterien
Mithilfe eines Abstriches ermittelt das Behandlungsteam, ob sich in der Wunde Bakterien oder multiresistente Erreger (wie zum Beispiel MRSA) befinden. Je nach individueller Situation wie zum Beispiel Wundinfektionen oder tiefe Ulzerationen, ungewöhnliches Aussehen, sollte darüber hinaus eine Gewebeprobe entnommen werden.
C – Klinische Untersuchung
Im Rahmen der klinischen Untersuchung wird die Wunde genau unter die Lupe genommen. Beurteilt werden der Wundrand sowie die Wundumgebung und wo am Körper sich die Wunde befindet. Dies kann wichtige Hinweise auf die Ursache für die verzögerte Wundheilung geben.
D – Durchblutung
Um Kenntnisse über die Durchblutung im Wundgebiet zu erlangen, untersucht der Arzt die Venen und Arterien. Dies kann Hinweise darüber geben, welche Begleittherapie erforderlich ist, um die Wundheilung zu normalisieren. Zum Beispiel Kompressionstherapie zur Unterstützung des venösen Rückflusses oder chirurgische Eingriffe, um arteriell-bedingten Wundheilstörungen entgegenzuwirken.
E – Extras
Wenn die bisherige Diagnostik zu keinem eindeutigen Ergebnis über die Wundursache geführt hat, gibt es eine Reihe weiterer Untersuchungsmethoden, die das Behandlungsteam dann individuell auswählt und einsetzt. Dazu gehören zum Beispiel Gewebeentnahmen.
Expertenstandard für chronische Wunden
- die Lebensqualität Betroffener zu fördern,
- die Wundheilung zu unterstützen und
- eine Wiederkehr der Wunde zu verhindern.(8)
Chronische Wunde: Wundmanagement und Wundauflagen
Die Behandlung von Patienten mit chronischen Wunden gehört in die Hände von ausgebildeten Fachkräften und Ärzten. Eine professionelle Einschätzung und Behandlung der Wunde ist unerlässlich für die Wundheilung. In der Regel erstreckt sich die Therapie dann über einen längeren Zeitraum. Informieren Sie sich über ein gutes und qualifiziertes Team für Wundmanagement.(10)
Wie eine chronische Wunde behandelt wird und welche Wundauflagen hierfür geeignet sind, hängt von der zugrundeliegenden Erkrankung ab. So unterscheidet sich beispielsweise die Behandlung eines Ulcus cruris mit venöser Ursache grundlegend von der Behandlung eines Ulcus cruris mit arterieller Ursache.
Pflege-Tipps bei chronischen Wunden
Wenn Sie jemanden mit chronischer Wunde zuhause versorgen, können Sie die Wundheilung mit folgenden Pflegemaßnahmen unterstützen:(10)
- Eine regelmäßige Körper- und Hautpflege trägt dazu bei, weitere Wunden zu vermeiden.
- Vermeiden Sie ausgeprägte Wärme im Wundbereich, denn diese kann Entzündungen fördern. Sonneneinstrahlung oder zu warmes Wasser bei der Körperpflege sind beispielsweise nicht empfehlenswert bei chronischen Wunden.
- Vermeiden Sie ausgeprägte Kälte im Wundbereich, denn diese zieht die Gefäße zusammen und das beeinträchtigt die Wundheilung. Dies sollte auch bei der Anwendung von Wundspüllösungen bedacht werden, falls diese beispielsweise im Kühlschrank gelagert wird.
- Versuchen Sie für Hygiene in der Häuslichkeit zu sorgen, insbesondere wenn Tiere mit im Haushalt leben. Damit tragen Sie aktiv dazu bei, eine Wundinfektion zu vermeiden.
- Eine ausgewogene Ernährung unterstützt die Wundheilung – eine Mangelernährung erschwert sie.
Eine Wunde heilt am besten bei einer normalen Körpertemperatur. Diese liegt bei erwachsenen Menschen durchschnittlich bei circa 36,5 bis 37,4 Grad Celsius. Insbesondere bei einer Wundbehandlung sollte möglichst alles vermieden werden, was zu Abweichungen der normalen Körpertemperatur führt. Beispiele für Temperatur-störende Faktoren sind ein zu langes Offenlassen der Wunde beim Verbandswechsel oder Wundspüllösungen, deren Temperatur deutlich unter der Körpertemperatur liegt.

Häufig gestellte Fragen
Ab wann ist eine Wunde chronisch?
Eine Wunde, die nach einem längeren Zeitraum noch nicht abgeheilt ist, wird meist als chronische Wunde bezeichnet. Je nach Größe und Ursache, gibt es aber auch Wunden, die von Anfang an als chronisch definiert werden. Beispiele hierfür sind: Dekubitus (Wundliegen), der sogenannte diabetische Fuß, Ulcus cruris (offenes Bein) sowie Wunden, die bei der sogenannten Schaufensterkrankheit (medizinisch periphere arterielle Verschlusskrankheit, kurz PAVK) auftreten.
Was sind Beispiele für chronische Wunden?
Die häufigsten Arten von chronischen Wunden im Pflegealltag sind:
- Dekubitus (Wundliegen)
- Diabetisches Fußsyndrom (diabetischer Fuß, medizinisch: diabetisches Fußulcus)
- Ulcus cruris (offenes Bein)
Was ist eine akute Wunde?
Alle Wunden, die nicht chronisch sind, sind akute Wunden. Akute Wunden entstehen in der Regel durch äußere Einflüsse. Beispiele hierfür sind eine einfache Schnitt- oder Schürfwunde sowie eine OP-Wunde. Akute Wunden heilen in der Regel innerhalb eines zu erwartbaren Zeitraums, ohne Komplikationen und oft ohne spezielle Wundtherapie, wieder ab.
Wer darf chronische Wunden versorgen?
Die Behandlung chronischer Wunden gehört in die Hände von speziell ausgebildeten Fachkräften im Bereich des Wundmanagements und Ärzten.
Was sind die Symptome einer chronischen Wunde?
Typische Symptome einer chronischen Wunde sind:
- Schmerzen
- Mobilitätseinschränkungen
- Wundnässe
- Wundgeruch
- Jucken
- Wund- und/oder Hautverfärbungen
Welche Beratung hilft bei chronischen Wunden?
Geeignete Anlaufstellen zur Beratung bei chronischen Wunden sind:
- Hausarztpraxen
- Facharztpraxen der Chirurgie
- Facharztpraxen der Dermatologie
- Regionale Wundzentren (je nach Wohnort)
- Selbsthilfegruppen (Austausch mit anderen Patienten)









