Definition: Was ist Dysphagie?
Der Fachbegriff Dysphagie steht für die schmerzfreie Störung beim Herunterschlucken von fester Nahrung und Flüssigkeiten. Je nach Schweregrad kann diese Schluckstörung die Nahrungsaufnahme erschweren oder sogar gänzlich unmöglich machen, wenn Nahrung und Flüssigkeiten nicht mehr in die Speiseröhre und den Magen transportiert werden können. Davon abgegrenzt wird die Odynophagie, die schmerzhafte Schluckstörung. Beide Formen der Schluckstörung sind eigentlich ein Symptom unterschiedlicher anderer Erkrankungen.
Schluckstörungen führen zu starken körperlichen Symptomen bis hin zu Mangelernährung und Austrocknung (Dehydration). Deshalb ist es wichtig, eine Dysphagie frühzeitig zu erkennen und die Pflege sowie die Ernährung im Alter entsprechend anzupassen.(2)
Unterscheidung: Schluckbeschwerden und Schluckstörungen
Schluckbeschwerden treten häufig in Folge einer Mandelentzündung oder ähnlichen Infekten auf und verursachen Schmerzen beim Schluckvorgang. Allerdings kann, von den Schmerzen abgesehen, der Schluckvorgang relativ normal ausgeführt werden.
Deshalb spricht man hier nicht von einer Schluckstörung oder Dysphagie, sondern eben von Schluckbeschwerden. Die Beschwerden treten in der Regel nur vorübergehend auf und können oft mit einfachen Hausmitteln wie Halspastillen oder entzündungshemmenden Tees behandelt werden.
Schluckvorgang kurz erklärt
Wenn wir schlucken, sind zahlreiche Organe und Muskeln an diesem Vorgang beteiligt: Lippen, Kiefer, Zunge, Gaumen, Kehlkopf und der Schließmuskel der Speiseröhre sorgen im Zusammenspiel für einen reibungslosen Ablauf beim Schlucken.
Daher können Schluckstörungen (Dysphagien) im Alter an ganz unterschiedlichen Stellen und in vielfältigen Formen auftreten. Je nach Phase des Schluckvorgangs.
Diese Phasen beinhaltet ein Schluckvorgang:
- Oral: betrifft den Mund und den Weg zum Rachen
- Pharyngeal: betrifft den Rachen und den Weg zur Speiseröhre
- Ösophageal: betrifft die Speiseröhre und den Weg zum Magen
Dysphagie-Arten
Grundlegend wird bei einer Dysphagie zwischen zwei Arten unterschieden:
- Oropharyngeale Dysphagie: Schluckstörung in Mund und Rachen
- Ösophageale Dysphagie: Schluckstörung im Bereich der Speiseröhre
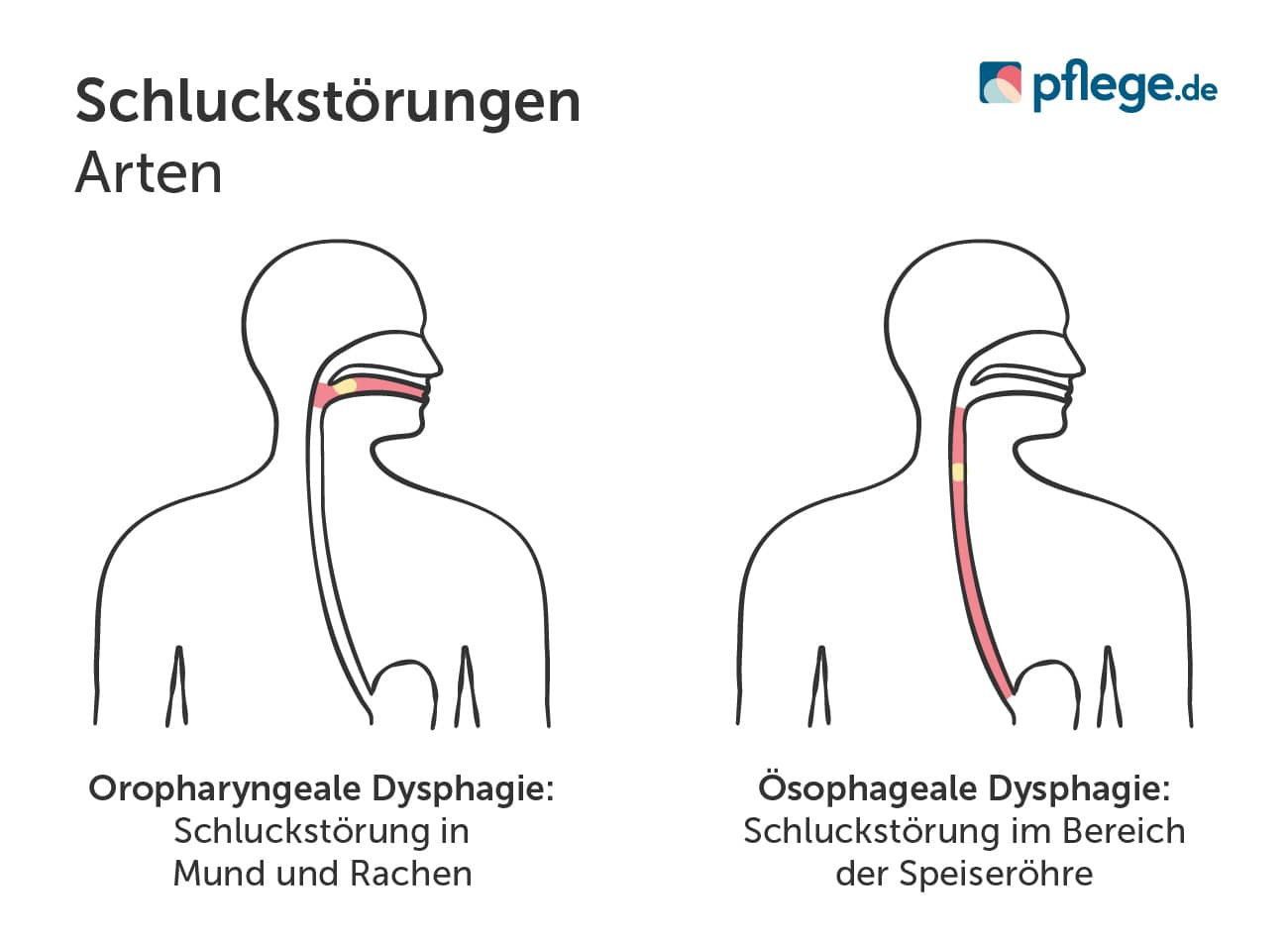
Dysphagie-Arten im Vergleich
Schluckstörung im Mund- und Rachenraum (Oropharyngeale Dysphagie)
Störungen im Mundraum während der „oralen Schluckphase“, das heißt an Zunge, Lippen oder Kiefer, führen meist dazu, dass Nahrungsbrei nicht ausreichend zerkleinert wird, im Mundraum bleibt und wieder austritt. In diesem Fall spricht die Medizin von einer oropharyngealen Schluckstörung.
Weitaus gefährlicher ist es, wenn der Kiefer oder das Gaumensegel falsch stehen, so dass sich Betroffene ernsthaft an der Nahrung verschlucken können. Schließt der Speiseröhren-Schließmuskel nicht richtig oder verkrampft, fühlt sich das an, als würde die Nahrung im Hals „stecken bleiben“. In diesem Fall müssen Betroffene häufig würgen oder sogar erbrechen.
Schluckstörung in der Speiseröhre (Ösophageale Dysphagie)
Normalerweise wird Nahrungsbrei mit aktiven, aber unbewussten Muskelbewegungen der Speiseröhre Richtung Magen befördert. Sie „rutscht“ nicht einfach runter. Bei einer ösophagealen Dysphagie kann dieser Prozess nur eingeschränkt oder gar nicht stattfinden. Oft ist die Speiseröhre permanent verengt oder komplett verstopft. In anderen Fällen ist die motorische Funktion der Speiseröhre gestört, es wird also keine Nahrung mehr weiterbefördert.
Psychisch bedingte Dysphagie
Von psychisch bedingten Schluckstörungen sind in der Regel jüngere Patienten betroffen. Sie treten häufig im Zusammenhang mit einer Angststörung, Depression oder starkem Stress auf. Zur Therapie eignet sich in der Regel eine psychosomatische Behandlung.
Dysphagie Symptome
Genau genommen ist Dysphagie selbst nur das Symptom einer anderen körperlichen oder psychischen Fehlfunktion und keine eigentliche Diagnose im medizinischen Sinn. Allerdings ist bei Schluckstörungen schnelles Handeln gefragt, sonst droht Mangelernährung, Dehydrierung oder eine Lungenentzündung.
Deshalb sollten Sie bei bestimmten Anzeichen hellhörig werden. Im Verdachtsfall testen Sie einfach auf die folgenden Anzeichen einer Schluckstörung.
Mögliche Anzeichen für eine Schluckstörung
- „Kloß im Hals“, Räuspern und Husten beim Essen und Trinken
- Speichel oder Nahrung läuft aus dem Mund oder der Nase
- Probleme beim Kauen und Zerkleinern von Nahrung
- Verzögerter Schluckreflex
- Verbliebene Speisereste im Mundraum
- Vermehrtes Husten und Räuspern
- Angst vor Mahlzeiten oder Nahrungsverweigerung
- Beim Schlucken veränderte Haltung (zum Beispiel Vorneigen des Kopfes)
- Versehentliches „Einatmen“ von Nahrungsmitteln (Aspiration)
- Nasale Stimme und Heiserkeit, Sprechstörung
- Schmerzen in Hals und Brustbein
- Ungewollte Gewichtsabnahme
In schweren Fällen von Schluckstörungen können Sie diese zweifelsfrei erkennen: Nahrung, auch Flüssigkeit, gelangt vom Mund nicht oder kaum mehr in den Magen. Es gibt aber auch weniger eindeutige Fälle. Genau diese Fälle sind aber gefährlich, weil eine Dysphagie ohne Gegenmaßnahmen schwerwiegende Folgen haben kann.
Dysphagien und ihre Ursachen
Häufig verursachen neurologische Erkrankungen eine Schluckstörung, denn Störungen des Nervensystems, im Rückenmark oder im Gehirn können das Zusammenspiel der Muskeln und Organe im Schluckprozess beeinträchtigen. Zu solchen neurologischen Erkrankungen gehören beispielsweise:(3)
Auch Infektionen und Entzündungen im Mund- und Rachenraum, akute Tumore, allgemeine Fehlbildungen und spezielle Situationen wie der Durchbruch des Zwerchfells oder Erkrankungen der Speiseröhre können eine Schluckstörung auslösen.
Ebenso sind Erkrankungen der Halswirbelsäule (HWS-Syndrom) oft mit Schluckstörungen verbunden.
Höchst selten ist eine Dysphagie die Folge von Infektionskrankheiten wie Tollwut, MRSA oder Wundstarrkrampf (Tetanus).
Schluckstörung nach Schlaganfall
Ein Schlaganfall ist die häufigste Ursache für Schluckstörungen im Alter. Jeder zweite Schlaganfall-Patient leidet an einer Schluckstörung in der Akutphase, jeder vierte dauerhaft.(3)
Grund dafür ist das funktional beeinträchtigte Nervensystem, welches das Zusammenspiel von Zunge, Kehlkopf, Gaumen und Speiseröhren-Schließmuskel stört.
Gerade die im Zusammenhang mit einem Schlaganfall diagnostizierte Schluckstörung birgt besondere Risiken: So ist das Risiko für einen Schlaganfall-Patienten hoch, in Folge seiner Dysphagie an einer schweren Lungenentzündung (Aspirations-Pneumonie) in Folge einer Aspiration (Verschlucken und Einatmen von Nahrung und Flüssigkeit in die Atemwege) zu erkranken.
Die sogenannte Aspirationsprophylaxe umfasst Maßnahmen, mit denen Sie einer Aspiration vorbeugen können. Mit gezielten Maßnahmen der sogenannten Pneumonieprophylaxe können Sie einer Lungenentzündung vorbeugen.
Schluckstörungen bei Demenz
Viele Menschen, die an einer Demenz erkranken (häufig Alzheimer-Demenz), entwickeln über die Zeit ein verändertes Hunger- sowie Durstgefühl. Durch demenztypische Verhaltensmuster wie beispielsweise einem erhöhten Bewegungsdrang, benötigen Demenzpatienten jedoch umso mehr Kalorien und Flüssigkeit am Tag.
Verlernt ein demenzerkrankter Mensch seine Fähigkeiten zur Nahrungsaufnahme, wie etwa den Umgang mit dem Besteck oder die Bewegung vom „Löffel zum Mund“, können Probleme bei der selbstständigen Nahrungsaufnahme und Schluckbeschwerden die Folge sein.
Aus diesem Grund benötigen gerade Menschen mit fortgeschrittener Demenz, insbesondere bei einer vorliegenden Schluckstörung, eine bewusste Anleitung über die notwendigen Schritte beim Essen und Trinken.
Schluckstörungen bei Parkinson
Etwa jeder zweite Parkinson-Patient leidet unter Schluckbeschwerden durch die reduzierte Muskelbeweglichkeit. Während des Essens ist die Gefahr groß, sich zu verschlucken, und damit steigt das Risiko für Husten- und Erstickungsanfälle in Folge von sogenanntem Leaking: Dabei gelangen Nahrung und Flüssigkeit in den Rachen, bevor der Schluckreflex überhaupt ausgelöst wird.
Damit dies nicht zu Appetitverlust, Ablehnungsverhalten sowie Gewichtsabnahme führt, müssen Sie bei der Pflege gezielt gegensteuern.
Schluckstörungen bei MS
Bei Multipler Sklerose (MS) ist Dysphagie eine häufige Begleiterscheinung. Ein erstes Anzeichen ist oft, dass der Betroffene nach dem Trinken husten muss oder sich allgemein oft verschluckt. Oft können logopädische Trainings für Zunge und Lippen, sowie Sprech- und Atemübungen die Schluckstörungen bei MS lindern. Auf jeden Fall sollten Sie stets auf eine aufrechte Haltung von Kopf und Körper beim Essen und Trinken achten, um die Nahrungsaufnahme nicht unnötig zu erschweren.
Diagnose von Dysphagie
Im Erstgespräch klärt der Arzt, welche Art von Schluckstörung vorliegt und wo diese genau liegt. Er fragt nach Auslösern bei der Nahrungsaufnahme, dem Zeitpunkt des ersten Auftretens und bisherigen Veränderungen. Notizen aus dem Pflegealltag können hierbei sehr hilfreich sein. Halten Sie die Ereignisse schriftlich fest und notieren Sie hierbei:
- Das Datum der Schluckbeschwerden
- Die Mahlzeit
- Die Art der Schluckbeschwerden (zum Beispiel: Verschlucken, Husten)
Wenn Krankheiten vorliegen oder die Schluckstörung Folge eines Schlaganfalls ist, wird dies bei der Diagnostik entsprechend berücksichtigt. Halten Sie also genaue Unterlagen zum Krankheitsbild bereit, auch wenn im Vorhinein unklar ist, ob diese etwas mit den Schluckproblemen zu tun haben.
Dysphagie-Stufen: Schweregrade im Überblick
Sie haben die Diagnose bekommen, können aber mit der Klassifikation von Schluckstörungen in Stufen wenig anfangen? pflege.de hilft Ihnen zu verstehen, was eine Dysphagie-Stufe bedeutet.
Das Wichtigste hierbei: Anders als gewohnt, entspricht Stufe 1 der schwersten Art der Dysphagie, Stufe 4 hingegen bedeutet, dass kaum Einschränkungen vorliegen.(4)
- Dysphagie-Stufe 1: Schwere Dysphagie mit hohem Risiko, Nahrung in die Atemwege zu bekommen. Ernährung über Nase- oder Magensonde.
- Dysphagie-Stufe 2: Mittlere Schluckstörung mit mäßigem Risiko, Nahrung in die Atemwege zu bekommen. Breiförmiges Essen, angedickte Getränke, Sondenernährung möglich.
- Dysphagie-Stufe 3: Leichte Dysphagie mit geringem Risiko, Nahrung in die Atemwege zu bekommen. Weiches Essen, schluckweises Trinken, möglicherweise angedickte Getränke.
- Dysphagie-Stufe 4: Keine bis sehr leichte Dysphagie. Gewohnte Ernährung.
Dysphagie Behandlung und Schlucktherapie
Wie kann man Menschen mit einer Schluckstörung beim Essen und Trinken unterstützen? Abhängig von der Ursache und der Schwere der Dysphagie gibt es unterschiedliche Übungen, Maßnahmen und Ernährungsempfehlungen. Über die genauen Methoden können im Einzelfall nur Ärzte und Logopäden entscheiden. Die wichtigsten allgemeinen Maßnahmen kennen auch Pflegekräfte.
Folgende Maßnahmen können bei Dysphagie helfen:
- Korrekte Körper- und Kopfhaltung
- Übungen für Muskeln und Organe
- Logopädisches Training
- Medikamente
- Operationen
Darüber hinaus gibt es spezielle Maßnahmen der sogenannten Aspirationsprophylaxe, die ein Verschlucken verhindern sollen.
Korrekte Körper- und Kopfhaltung
Sehr wichtig und vergleichsweise einfach umzusetzen ist eine aufrechte Haltung des Körpers beim Essen und Trinken, um die Nahrungsaufnahme zu vereinfachen. Immerhin tun sich auch Menschen ohne Schluckstörung schwerer, wenn sie im Liegen essen oder trinken.
Um zu vermeiden, dass beim Kauen Flüssigkeit oder Nahrungsbrei in die Atemwege gelangt, können Sie den Kopf leicht nach vorne neigen.(1)
So läuft vielleicht mal etwas aus dem Mundwinkel heraus, doch das löst immerhin keinen Husten oder gar eine Lungenentzündung aus.
Training der Muskeln und Organe
Durch das Training von Muskeln und Organen, die beim Schlucken beteiligt sind, können Sie die Nahrungsaufnahme erleichtern. Ziel des Schlucktrainings ist es, mit gezielten motorischen Übungen die Abläufe einer funktionsfähigen Nahrungsaufnahme bewusst zu machen, zu korrigieren und zu stärken. Neben dem Schlucken selbst, werden dabei auch der Husten- und der Würgereflex thematisiert und therapiert.
Diese Methode verspricht gerade dann große Wirkung, wenn die Schluckstörung durch eine Erkrankung des Nervensystems oder der Muskulatur verursacht wird.
Logopädie bei Schluckstörungen
Im klinischen Umfeld sind an der Therapie von Schluckstörungen hauptsächlich Sprachtherapeuten (Logopäden) beteiligt. Die Schwerpunkte der Logopädie betreffen die Stimme, die Sprache, das Sprechen sowie das Schlucken. Aus diesem Grund verfügen Logopäden über das Praxis-Wissen, welche Übungen und Methoden im Einzelfall am besten geeignet sind. Zu den Möglichkeiten von Logopäden gehören Sprachtherapie und Muskelübungen, aber auch Wärmebehandlungen oder andere Maßnahmen, um Verspannungen zu lösen.
Medikamente
Manche Begleiterscheinungen von Dysphagie lassen sich mit bestimmten Wirkstoffen abmildern. So kann zum Beispiel das Risiko einer Lungenentzündung (Pneumonie) mit bestimmten Medikamenten verringert werden.
Andere Medikamente verringern konkret den Speichelfluss, wenn dieser verstärkt auftritt und eine gesundheitliche Gefahr darstellt. Eine allgemeine medikamentöse Behandlung bei Dysphagie gibt es aber nicht, da die Ursachen sehr unterschiedlich sind.
Operative Maßnahmen in Einzelfällen
Wenn Mund, Rachen oder Speiseröhre physisch blockiert sind und deshalb keine Nahrung weitertransportiert werden kann, bietet sich manchmal ein operativer Eingriff an. Eine Verletzung, ein Tumor oder wucherndes Gewebe sind mögliche Gründe für eine solche physische Blockade.
Ernährung bei Schluckstörungen: Dysphagie-Kost
Die größten Schwierigkeiten bereiten einerseits dünnflüssige Nahrungsmittel und Getränke, weil diese durch Schluckstörungen schnell in die Atemwege oder durch den Mund nach draußen fließen.
Andererseits sind schwer zu kauende Nahrungsmittel auch problematisch, weil sie lange und kräftig gekaut werden müssen. Das ist anstrengend und verursacht starken Speichelfluss, der ebenfalls problematisch wird. Eine Umstellung der Ernährung ist also in jedem Fall notwendig.
Empfehlenswert ist weiche, aber nicht zu flüssige Kost. Damit die Ernährung nicht zu einseitig und langweilig wird, können Sie ruhig auch Nahrungsmittel pürieren, bei denen Sie das sonst nicht tun würden. Pürierter Schweinebraten? – Kein Problem. Hauptsache es schmeckt und macht Appetit. Natürlich können Sie auch speziell zubereitete Dysphagie-Kost kaufen oder angedickte Trinknahrung verwenden.
Andickungspulver bei Schluckstörungen
Das Hinzufügen von Andickungsmittel ist bei Festnahrung oft gar nicht notwendig. Bei Getränken hingegen schon. Die Umstellung auf angedickte Getränke ist manchmal nicht leicht, aber nur so ist eine ausreichende Wasserversorgung bei stärkeren Schluckstörungen möglich.
Hilfsmittel für Betroffene von Schluckstörungen
Mit herkömmlichem Geschirr und Besteck zu essen, ist für Menschen mit Dysphagie eine besondere Herausforderung. Je nach Art der Schluckstörung können praktische Hilfsmittel eine echte Erleichterung sein.
Geeignete Trinkhilfen bei Schluckstörungen und andere Hilfsmittel:
- Trinkbecher mit Nasenausschnitt (Trinken, ohne den Kopf nach hinten zu legen)
- Trinkdeckel für Gläser und Tassen (verhindert Verschütten)
- Strohhalme (Behutsames Trinken, ohne das Gefäß hochzuhalten)
- Flexible Dysphagie-Löffel (Schlucken auch mit Löffel im Mund)
Ernährung über klinische Sonden
Bei schwerer Dysphagie oder wenn die orale Nahrungsaufnahme blockiert ist, bleibt oft nur die Ernährung über klinische Sonden. Hier gibt es zwei Varianten:
- Die nasogastrale Sonde (NG-Sonde): Über einen Schlauch in der Nase wird eine Nährlösung durch die Speiseröhre in den Magen transportiert.
- Die Magensonde (PEG): In einem kleinen operativen Eingriff wird ein Schlauch direkt durch die Bauchdecke gelegt, der Spezialnahrung in den Magen transportiert.
Beide Varianten können auch in der häuslichen Pflege eingesetzt werden. Gerade die Magensonde sollte allerdings regelmäßig von einem ambulanten Pflegedienst beaufsichtigt werden, um Probleme frühzeitig zu erkennen.
Pflegemaßnahmen bei Schluckstörungen
Essen und Trinken ist nicht nur wichtig für die körperliche Gesundheit, sondern auch ein Akt des Genusses, der viel mit Lebensqualität zu tun hat. Gleichzeitig ist die Nahrungsaufnahme für Dysphagie-Betroffene ein anstrengender Vorgang, der Ruhe und Konzentration erfordert.
Ein Kern-Ziel im Pflegealltag sollte es sein, ein Mindestmaß an Appetit und Freude am Essen sowie Trinken zu erhalten.(5)
Pflege-Tipps für pflegende Angehörige
Bei der Zubereitung
- Bereiten Sie ausgewogene Mahlzeiten zu und sorgen Sie für Abwechslung.
- Berücksichtigen Sie die Vorgaben vom Fachpersonal zur Ernährung.
- Haben Sie keine Scheu, auch Ungewohntes zu pürieren (Fleisch, Fisch).
- Nutzen Sie Andickungsmittel, wenn es nötig ist.
Vor der Mahlzeit
- Nehmen Sie sich Zeit und sorgen Sie für eine ruhige Umgebung ohne Ablenkung.
- Speise- und Luftröhre müssen frei sein (keine brodelnden Atemgeräusche).
- Brille und Hörgerät sollten getragen werden, um alle Sinne zu aktivieren.
- Sorgen Sie für eine aufrechte Sitzhaltung im Bett oder auf einem Stuhl.
Beim Essen
- Richten Sie das Essen appetitlich an und stellen Sie den Teller ins Blickfeld.
- Setzen Sie sich vor oder neben die Person und stellen Sie Blickkontakt her.
- Verabreichen Sie das Essen in kleinen Mengen und im Tempo der Person.
- Vor jedem Bissen oder Schluck muss der letzte heruntergeschluckt sein.
- Aktive Anleitung zum Kauen und Schlucken kann helfen.
- Der Betroffene sollte nur sprechen, wenn der Mund leer ist.
- Brechen Sie sofort ab, wenn sich die Stimme der Person verändert oder die Person würgen muss.
Nach dem Essen
- Entfernen Sie Nahrungsreste und führen Sie eine Mundpflege durch.
- Belassen Sie den Betroffenen noch eine Weile in aufrechter Haltung.
Häufig gestellte Fragen
Was ist eine Dysphagie oder Schluckstörung?
Als Dysphagie bezeichnet man chronische Schluckstörungen, die eine Anpassung der Ernährung und oft auch pflegerische Maßnahmen erforderlich machen. Häufig treten Schluckstörungen in Folge von Krankheiten im Alter oder in Folge eines Schlaganfalls auf. Vorübergehende Schluckbeschwerden, zum Beispiel bei einer Mandelentzündung, werden nicht als Dysphagie bezeichnet und machen in der Regel keine vergleichbaren Maßnahmen erforderlich.
Sind Schluckstörungen gefährlich?
Chronische Schluckstörungen (Dysphagie) beeinträchtigen die Nahrungsaufnahme. Somit kann es zu Mangelernährung und Dehydration kommen. Außerdem gelangen durch Schluckstörungen oftmals Nahrungsmittel in die Atemwege. Dies kann unter Umständen eine Lungenentzündung auslösen. Leider verlieren Menschen, die an Schluckstörungen leiden, oft auch die Freude am Essen und büßen damit einen Teil ihrer Lebensfreude ein.
Was kann ich tun bei Schluckbeschwerden?
Eine aufrechte Haltung beim Essen und Trinken sowie das Konzentrieren auf den Akt des Kauens und Schluckens helfen grundsätzlich bei der Nahrungsaufnahme. Darüber hinaus müssen die Maßnahmen bei einer chronischen Schluckstörung (Dysphagie) von einem Arzt oder Logopäden festgelegt werden. Das liegt daran, dass es sehr viele Ursachen für Schluckstörungen gibt, die von Laien nicht diagnostiziert werden können.
Welche Nahrung eignet sich bei Schluckstörungen?
Wenn Sie Probleme mit dem Schlucken haben, dann sind breiartige Speisen am einfachsten aufzunehmen. Zu flüssige Nahrung und Nahrung, die stark gekaut werden muss, bereiten eher Probleme. Das gilt im Zweifelsfall auch für Getränke. Diese können Sie mit speziellen Andickungsmitteln ebenfalls in einen breiartigen Zustand versetzen.
Was passiert, wenn man nicht mehr schlucken kann?
Ist eine Schluckstörung (Dysphagie) so stark, dass praktisch kein Schlucken mehr möglich ist, spricht man von einer „Dysphagie Stufe 1”. In diesem Fall muss der Betroffene über eine Sonde ernährt werden, die Nahrung über einen Schlauch direkt in den Magen transportiert.
Ist Dysphagie heilbar?
Schluckstörungen (Dysphagie) können zahlreiche Ursachen haben. Ob eine Schluckstörung gänzlich geheilt werden kann, hängt also oft davon ab, ob die ursächliche Krankheit geheilt werden kann. Oft können Sie Schluckstörungen durch therapeutische Maßnahmen entgegenwirken und so den Alltag mit Dysphagie leichter machen.











