Herzinsuffizienz
Inhaltsverzeichnis
Herzinsuffizienz (Herzschwäche): Definition
Bei einer Herzinsuffizienz ist die Leistungsfähigkeit des Herzens eingeschränkt. Die Herzinsuffizienz wird umgangssprachlich daher auch als Herzschwäche oder Herzmuskelschwäche bezeichnet. Sie kann in unterschiedlichen Formen auftreten.
Herzinsuffizienz-Formen im Überblick
Bei einer Herzinsuffizienz kann zunächst zwischen einer Schwäche der linken Herzhälfte (Linksherzinsuffizienz) und der rechten Herzhälfte (Rechtsherzinsuffizienz) unterschieden werden. Bei einer fortgeschrittenen Herzschwäche sind in der Regel beide Herzhälften betroffen (Globale Herzinsuffizienz).
Die Unterscheidung zwischen Links- und Rechtsherzinsuffizienz erfolgt im Klinikalltag nur selten, da die betroffene Seite kaum einen Einfluss auf die weitere Therapie hat – zumal bei einer Krankenhauseinweisung häufig bereits beide Herzkammern geschwächt sind. Aussagekräftiger ist es, zwischen Herzinsuffizienz mit sogenannter erhaltener und reduzierter Ejektionsfraktion (ein Maß für die Herzfunktion, kurz: EF) zu unterscheiden.

Linksherzinsuffizienz
Die Linksherzinsuffizienz beschreibt eine Schwäche der linken Herzhälfte, die normalerweise das sauerstoffreiche Blut in den Körperkreislauf pumpt. Bei dieser Form der Herzschwäche wird entsprechend zu wenig sauerstoffreiches Blut in den Körperkreislauf gepumpt, sodass die Organe schlechter durchblutet werden.
Rechtsherzinsuffizienz
Bei der Rechtsherzinsuffizienz liegt eine Schwäche der rechten Herzhälfte vor. Diese hat in der Regel die Aufgabe, das sauerstoffarme Blut zur Lunge zu pumpen. Durch die Schwäche ist das Herz allerdings weniger in der Lage das Blut weiter zu pumpen, sodass es sich zurück in den Körper-Kreislauf staut.
Globale Herzinsuffizienz
Als globale Herzinsuffizienz (auch Globalherzinsuffizienz) wird die Schwäche des gesamten Herzens beschrieben, bei der beide Herzkammern betroffen sind (biventrikulär). Häufig kommt es zu dieser Form, wenn die Herzinsuffizienz bereits weit fortgeschritten ist.
Herzinsuffizienz und ihre Bedeutung für den Körper
Der Begriff Herzschwäche klingt nicht besonders bedrohlich. Doch ein schwaches Herz hat massive Auswirkungen auf den ganzen Körper.
Das zeigt ein näherer Blick: Der menschliche Herzmuskel ist so groß wie eine Faust, besteht aus zwei Hälften und arbeitet unentwegt. Im Laufe eines einzigen Tages schlägt das Herz eines gesunden Erwachsenen rund 100.000-mal und pumpt dabei rund fünf Liter pro Minute durch den Körper. Bei Anstrengung sogar bis zu 20 Liter Blut pro Minute.
Wichtig bei der Blutzirkulation ist vor allem, dass Sauerstoff transportiert wird.
Vorwissen: So funktioniert das Herz-Kreislaufsystem
Das Herz-Kreislaufsystem sorgt dafür, dass der Austausch zwischen sauerstoffarmem und sauerstoffreichem Blut unablässig weitergeht. Dabei kann zwischen dem Körper- und dem Lungenkreislauf unterschieden werden.
Der Körperkreislauf (großer Kreislauf)
Das sauerstoffreiche Blut wird von der linken Herzkammer über die Hauptschlagader in die Arterien und in den gesamten Körper gepumpt. Der im Blut transportierte Sauerstoff wird dann abgegeben und Abfallstoffe sowie Kohlendioxid aufgenommen. Anschließend wird das sauerstoffarme Blut über die Venen zurück zum Herzen gepumpt, genauer gesagt zum rechten Vorhof und dann in die rechte Herzkammer.
Der Lungenkreislauf (kleiner Kreislauf)
Von der rechten Herzkammer aus wird das sauerstoffarme und kohlenstoffreiche Blut in die Lunge pumpt. Dort wird Kohlendioxid abgegeben, um ausgeatmet zu werden. Frischer Sauerstoff wird durch die eingeatmete Luft vom Blut aufgenommen und das sauerstoffreiche Blut dann über den linken Vorhof in die linke Herzkammer transportiert.
Die Druckwerte unserer beiden Kreislaufsysteme (kleiner und großer Kreislauf) unterscheiden sich erheblich voneinander. Der Blutdruck wird hierbei in der Maßeinheit „Millimeter Quecksilbersäule“, kurz mmHg, angegeben. Im kleinen Kreislauf (Lungenkreislauf) herrscht normalerweise ein Blutdruck von 25/10 mmHg. Im großen Kreislauf (Körperkreislauf) ist hingegen ein fünf-mal höherer Blutdruck von 120/80 mmHg normal.

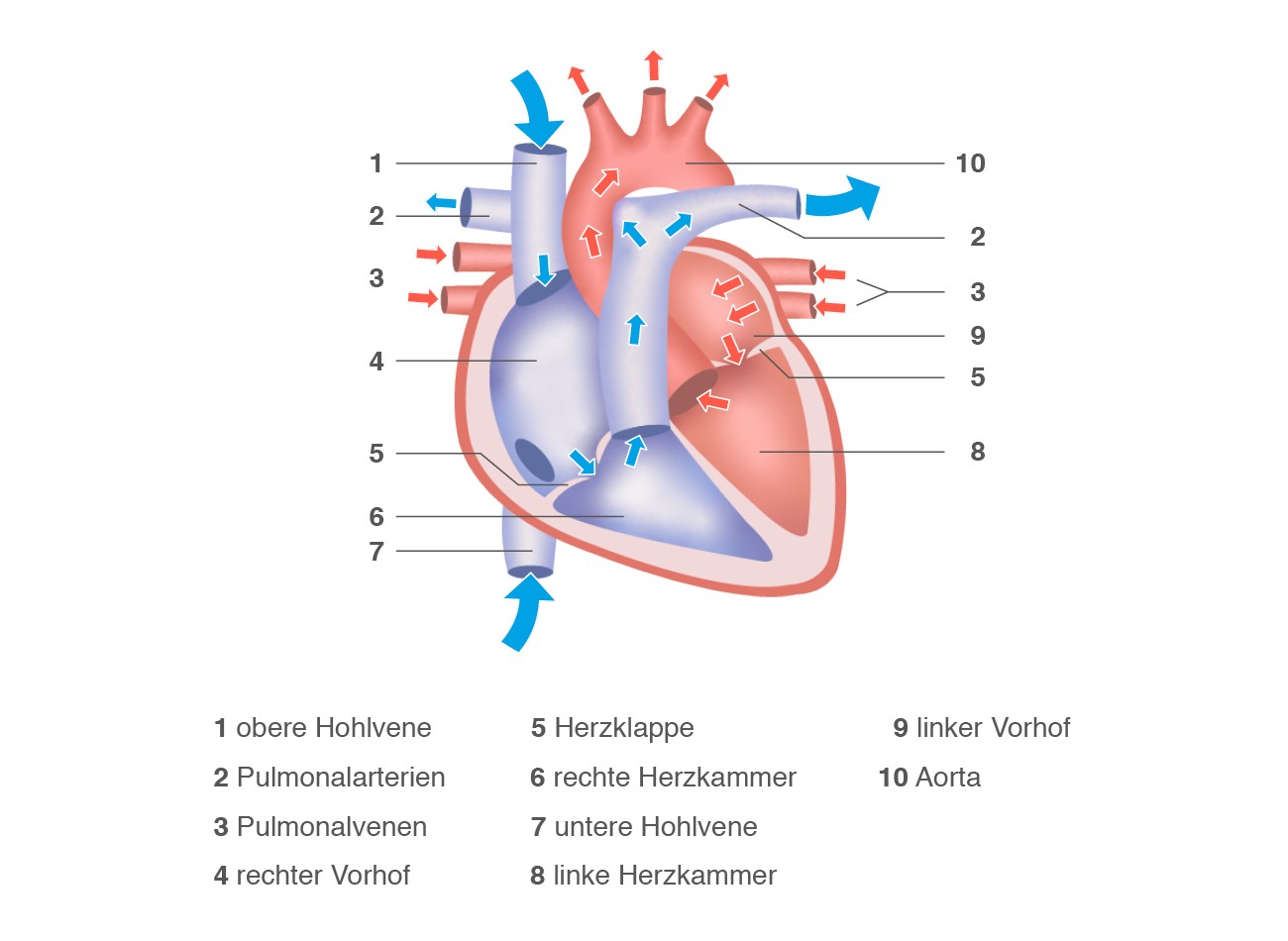
Der Blutkreislauf des Herzens
Das Herz besteht aus zwei Hälften, die durch eine Scheidewand getrennt sind und über jeweils ein eigenes Pumpsystem verfügen. Aufgabe des Herzens ist, Blut in der Lunge mit Sauerstoff anzureichern und anschließend den Körper damit zu versorgen. Der gesunde Blutkreislauf des Herzens verläuft wie folgt:
Blutkreislauf des Herzens
Über die obere Hohlvene (1) und untere Hohlvene (7) gelangt das sauerstoffarme Blut in den rechten Vorhof (4). Entspannt sich der Herzmuskel, strömt das Blut über die Herzklappe (5) in die rechte Herzkammer (6). Der Herzmuskel zieht sich zusammen und das sauerstoffarme Blut wird über die sogenannte Pulmonalarterie (2) in die Lunge gepumpt, wo es mit Sauerstoff angereichert wird. Das sauerstoffreiche Blut strömt anschließend über vier Pulmonalvenen (3) in den linken Vorhof (9). Über die Herzklappe (5) gelangt das sauerstoffreiche Blut in die linke Herzkammer (8). Von der linken Herzhälfte (siehe rote Einfärbung) aus wird das sauerstoffreiche Blut in den Körper gepumpt.
Normalerweise verrichtet das Herz seine Arbeit ohne Probleme. Doch der Muskel kann erkranken und schwächer werden.
Systole und Diastole
Die Systole beschreibt die Phase, in der sich das Herz zusammenzieht (sogenannte Kontraktionsphase). Während dieser Kontraktion wird das Blut aus dem Herzen in den Lungen- und Blutkreislauf gepumpt.
Die Diastole ist die Phase, in der sich der Herzmuskel entspannt (sogenannte Erschlaffungsphase). In dieser Phase strömt das Blut aus den Vorhöfen in die Herzkammern.
Verlaufsformen der Herzinsuffizienz
Herzinsuffizienz lässt sich nicht nur nach ihrer anatomischen Lage unterscheiden – auch der Verlauf der Erkrankung spielt eine wichtige Rolle. Die Medizin unterscheidet dabei zwischen
- kompensierten und dekompensierten sowie
- akuten und chronischen Verlaufsformen.
Kompensierte Herzinsuffizienz versus dekompensierte Herzinsuffizienz
Kompensation beschreibt Prozesse, mit denen der Körper aus eigener Kraft versucht, die schwache Herzleistung auszugleichen beziehungsweise zu kompensieren. Das Gehirn registriert hierbei eine schwächere Herzleistung und vermutet einen zu niedrigen Blutdruck als Ursache. Bei einer Herzinsuffizienz ist diese Vermutung zwar falsch, die Gegenmaßnahmen des Körpers wirken dennoch. Mittels Hormonausschüttung wird der Blutdruck erhöht, die Gefäße enggestellt sowie die Gesamtblutmenge gesteigert und somit die Herzschwäche vermeintlich ausgeglichen.
Kompensiert das Herz über längere Zeit hinweg seine Leistungsschwäche, verändert es sich: Zum einen dehnen und verdicken sich die Muskelfasern des Herzens, um eine bessere Pumpkraft zu erzielen, zum anderen weiten sich die Herzkammern, um größere Blutmengen ausstoßen zu können.
Der Betroffene selbst bemerkt die Notfallmaßnahmen seines Körpers lange Zeit nicht. Er registriert höchstens bei Anstrengung, dass er nicht mehr so belastbar ist, denn bei einer kompensierten Herzinsuffizienz macht sich die Schwäche nur bei starker Belastung bemerkbar. Sobald der Betroffene sich ausruht, merkt er nichts mehr davon, dass sein Herz Schwierigkeiten hat.
Bei einer Dekompensation scheitern diese körpereigenen Gegen-Mechanismen und dem Körper gelingt es nicht mehr, die aus dem Gleichgewicht geratene Herzleistung wieder zu stabilisieren.
Chronische Herzinsuffizienz versus akute Herzinsuffizienz
Die Definition einer chronischen Herzinsuffizienz ist recht simpel: Entwickelt sich die Herzschwäche über einen längeren Zeitraum hinweg (mehrere Monate oder Jahre) ist die Rede von einer chronischen Herzinsuffizienz.
Dieser Form gegenüber steht die sogenannte akute Herzinsuffizienz. Mediziner sprechen von einer akuten Herzinsuffizienz, wenn die Herzschwäche nach einem bestimmten Ereignis eingetreten ist, wie beispielsweise nach einem schweren Herzinfarkt.
Notfall: Akute Krise bei dekompensierter Herzinsuffizienz
Tatsächlich kann das Herz Monate und Jahre mit einer Schwäche leben oder dagegen anarbeiten. Eine Herzinsuffizienz kann also lange unbemerkt bleiben und wird dann leider oft erst in einem späten Stadium in Form einer akuten Krise durch eine Dekompensation entdeckt.
Erst jetzt sendet das Herz deutliche Alarmsignale: Es schafft nun nicht mehr, die körperlichen Defizite zu kompensieren. Eine akute Krise tritt ein und die Symptome werden auch in ruhigem Zustand unübersehbar.
Nun muss schnell reagiert werden, denn hierbei handelt es sich um einen Notfall.
In einer akuten Krise bei dekompensierter Herzinsuffizienz können folgende Beschwerden auftreten:
- Akute Atemnot und Husten
- Brodelnde Atemgeräusche
- Schneller Herzschlag
- Blässe
- Kalter Schweiß
Sofort-Maßnahmen bei akuter Krise
Stellen Sie diese Symptome bei sich oder einer anderen Person fest, beachten Sie drei wichtige Sofort-Maßnahmen:(3)
- Bringen Sie die betroffene Person in eine sitzende Position.
- Lockern Sie möglicherweise enganliegende Kleidung der betroffenen Person.
- Rufen Sie den Notarzt unter der 112 und halten Sie wichtige Notfalldokumente bereit.
Jede Dekompensation verschlechtert die Prognose
Im ersten Moment gleichen die oben beschriebenen Kompensationsmechanismen zwar akute Folgen der Herzinsuffizienz aus, doch auf langer Sicht verschlimmern sie die Herzschwäche. Um dem entgegenzuwirken, setzen viele Medikamente für die Herzschwäche an genau diesen Mechanismen an. Aus diesem Grund ist die frühzeitige Behandlung einer Herzschwäche so wichtig. Ist der Zeitpunkt einer Dekompensation erst einmal erreicht, verschlechtert sich mit jeder weiteren Dekompensation die Prognose im entsprechenden Erkrankungsfall.

Herzinsuffizienz: Symptome, an denen Sie eine Herzschwäche erkennen
Es gibt bestimmte Symptome, die für die Diagnose spezieller Krankheiten besonders wichtig sind. Solche Symptome werden auch als Leitsymptome bezeichnet. So gibt es auch bei der Herzmuskelschwäche bestimmte Leitsymptome. Sie gelten auch bei einer kompensierten oder dekompensierten Herzinsuffizienz:(3)
- Luftnot bei körperlicher Belastung beziehungsweise eingeschränkte Belastbarkeit
- Schnelles Schwitzen bereits bei geringer Belastung
- Atemnot (nachts im Liegen), sodass Betroffene stets den Oberkörper hochlagern wollen
- Engegefühle in der Brust
- Zunehmende Schwellungen (Ödeme) durch Wassereinlagerungen vor allem an Knöchel und Unterschenkel (Beinödeme) oder der Lunge (Lungenödem)
Auch unspezifische Symptome sind bei einer Herzschwäche möglich
Über die genannten Leitsymptome hinaus, gibt es weitere Anzeichen einer Herzschwäche. Diese sind jedoch eher unspezifisch – das heißt, dass die Ursache hierbei nicht zwangsläufig eine Herzinsuffizienz sein muss. Zu den unspezifischen Symptomen einer Herzinsuffizienz zählen:(3)
- Gewichtszunahme
- Häufiges nächtliches Wasserlassen (Nykturie)
- Starke Erschöpfung
- Konzentrationsprobleme
- Schwindel
Herzinsuffizienz-Symptome bei der Frau werden häufig unterschätzt
Die Symptome einer Herzschwäche sind bei Frau und Mann dieselben. Allerdings werden die Anzeichen insbesondere von Frauen häufig unterschätzt. Sei es die Kurzatmigkeit beim Treppensteigen, geschwollene Knöchel oder eine Gewichtszunahme – Symptome wie diese werden oft als normale Alterserscheinung oder hormonelle Veränderung abgetan. An eine mögliche Herzinsuffizienz wird hierbei meist nicht gedacht.
Wenn Sie mehrere dieser Symptome bei sich feststellen, sollten Sie Ihren Arzt aufsuchen. Dieser wird mithilfe von gezielten Untersuchungen eine Diagnose stellen können, da bei einer kompensierten Herzinsuffizienz Veränderungen am Herzen auftreten.
Herzinsuffizienz im Endstadium und die Symptome
Im Endstadium einer Herzinsuffizienz erreichen die Symptome meist ihren Höhepunkt: Bei Patienten kommt es nun bereits im Ruhezustand zu Luftnot. Eine weit vorangeschrittene Herzschwäche ist daher meist mit vollständiger Bettlägerigkeit verbunden.(4)
Herzschwäche: Ursachen
Alle Krankheiten, die den Herzmuskel schädigen, können zu einer Herzmuskelschwäche beziehungsweise Herzinsuffizienz führen.
pflege.de gibt Ihnen einen Überblick über die möglichen Ursachen einer Herzinsuffizienz:(3)
- Koronare Herzerkrankung
- Herzinfarkt
- Herzmuskelentzündung
- Chronischer Bluthochdruck
- Herzklappenfehler
- Herzrhythmusstörungen
Hinzu kommen weitere Erkrankungen, wie zum Beispiel angeborene Herzfehler oder eine Überfunktion der Schilddrüse. Auch übermäßiger Konsum von Alkohol, Drogen oder Medikamenten können das Herz schädigen.
Bradykardie: Eine von mehreren Ursachen für eine Herzschwäche
Bradykardie steht in der Medizin für einen verlangsamten Herzschlag. Hiervon ist die Rede, wenn die Herzfrequenz unter 60 Schlägen pro Minute liegt.
Die Ursachen für eine Bradykardie sind meist verschiedene Erkrankungen des Herzens. Auch Medikamenteneinnahmefehler, Stoffwechselerkrankungen (etwa eine Schilddrüsenunterfunktion) oder ein erhöhter Gehirndruck können eine Bradykardie auslösen.
Bleibt eine Bradykardie mit einem Puls unter 40 Herzschlägen pro Minute unbehandelt, können sich daraus eine Herzschwäche sowie andere Organschäden entwickeln.
Herzschwäche-Diagnostik
Den einen Herzinsuffizienz-Test gibt es nicht, denn die Diagnostik bei einer vermuteten Herzinsuffizienz ist umfassend. Anhand folgender Untersuchungen können Ärzte eine Herzschwäche feststellen:(3)
- Anamnese: Abfrage der Krankengeschichte, der Beschwerden sowie der vorhandenen Risikofaktoren.
- Körperliche Untersuchung: Puls- und Blutdruckmessung, Bestimmung von Gewicht und Größe des Patienten, Abhören von Herz und Lunge mit dem Stethoskop, Inaugenscheinnahme der Haut.
- Elektrokardiogramm (EKG): Prüfung auf Herzrhythmusstörungen und Herzerkrankungen.
- Laboruntersuchung: Untersuchung von Blut und Urin. Zum Beispiel gibt es die sogenannten Herzinsuffizienz-Biomarker BNP und NT pro-BNP. Beides sind bestimmte Eiweiße, die vermehrt im Blut auftauchen, wenn das Herz überlastet wird. Außerdem werden die Werte von Natrium, Kalium, Kalzium, Harnstoff, Kreatinin und den Leberenzymen bestimmt.
- Echokardiografie: Ultraschalluntersuchung des Herzens, welche Aufschluss über den Zustand von Herzkammern, Herzwänden, Herzklappen und Pumpleistung des Herzens gibt.
Weitere Untersuchungen zur spezifischen Abklärung einer Herzinsuffizienz
Darüber hinaus gibt es weitere Methoden, mit denen das Ausmaß einer Herzinsuffizienz noch genauer abgeklärt werden kann:(3)
- Röntgenaufnahme des Brustkorbs (Röntgen-Thorax): Diagnostik weiterer Schädigungen wie eines Lungenödems oder einer Flüssigkeitsansammlung in der Brusthöhle (Pleuraerguss).
- Koronarangiografie: Überprüfung auf verstopfte oder verengte Stellen in den Herzkranzgefäßen.
- Magnetresonanztomografie des Herzens (cMRT): Präzise Darstellung des Herzens und möglicher Veränderungen sowie Prüfung auf Entzündungen des Herzmuskels.
- Langzeit-EKG: Prüfung auf spezifische Therapieoptionen.
Verschiedene Kriterien für die Einteilung einer Herzinsuffizienz
Anhand drei verschiedener Kriterien können Ärzte eine Herzinsuffizienz näher bestimmen und dementsprechend weitere Therapiemaßnahmen in die Wege leiten. Welche Kriterien hierbei relevant sind, zeigt pflege.de in einer kurzen Übersicht:(3)
- Der Ort des Auftretens: Linksherzinsuffizienz, Rechtsherzinsuffizienz oder globale Herzinsuffizienz
- Der zeitliche Verlauf: Chronische Herzinsuffizienz oder akute Herzinsuffizienz
- Die Ursache der gestörten Herzfunktion: Herzinsuffizienz mit erhaltener Ejektionsfraktion (EF) oder reduzierter EF
Im Klinikalltag kann mit der EF die Leistungsfähigkeit des Herzens ermittelt werden. Die EF ist damit ein wichtiges Maß zur näheren Bestimmung der Herzschwäche. Bei einer Herzinsuffizienz mit erhaltener Ejektionsfraktion pumpt das Herz so wie es soll, kann sich aber nicht richtig mit Blut füllen. Bei einer Herzinsuffizienz mit reduzierter Ejektionsfraktion kann das Herz nicht richtig weiter pumpen, da der Herzmuskel zu schwach ist.

Einteilung der Herzinsuffizienz: NYHA-Stadien
Je nach Symptomatik und Beschwerden wird eine Herzinsuffizienz in unterschiedliche Stadien beziehungsweise Schweregrade eingeteilt. Die Grundlage dieser Einteilung liefert eine Klassifikation der New York Heart Association (NYHA) mit insgesamt vier Stadien:(4)
Stadieneinteilung nach AHA
Eine weitere Stadieneinteilung ist die nach der American Heart Association (AHA), die sich nicht an den Symptomen der Herzinsuffizienz orientiert, sondern die Entwicklung der Erkrankung beschreibt:(4)
Terminale Herzinsuffizienz
Terminale Herzinsuffizienz beschreibt eine Herzschwäche im Endstadium. In diesem Stadium pumpt das Herz nur noch ein Mindestmaß und die lebenswichtigen Organe können nicht mehr vollständig mit Sauerstoff versorgt werden. Ab diesen Zeitpunkt werden betroffene Patienten häufig bettlägerig, da sie bereits im Ruhezustand kurzatmig und überwiegend erschöpft sind.
Die Stadien NYHA IV beziehungsweise AHA D sind terminale Stadien. Wird eine Rund-um-Versorgung erforderlich, erfüllt der Patient voraussichtlich alle Voraussetzungen für einen hohen Pflegegrad (Pflegegrad 4 oder Pflegegrad 5).
Herzschwäche behandeln: Therapien in der Übersicht
Es gibt eine Reihe von Therapien und Maßnahmen, mit denen sich die Beschwerden einer Herzmuskelschwäche mindern oder weitere Verschlechterungen eindämmen lassen.(3)
Medikamentöse Therapie
- Behandlung mit Betablockern (Blockierung von Stresshormonen)
- ACE-Hemmern (Blutdrucksenker)
- Diuretika (Entwässerungs-Medikamente)
- Behandlung von Begleiterkrankungen
Chirurgische Therapie
Unterschiedliche Verfahren wie zum Beispiel:
- Beseitigung einer Herzrhythmusstörung
- Schrittmacher-Implantation
- Operation eines Herzklappenfehlers,
- Herzunterstützungssysteme (Kunstherz)
- Herztransplantation
Nicht-medikamentöse Therapie
- Gezieltes körperliches Training
- Gewichtsabnahme
- Verzicht auf Alkohol und Nikotin
- Angepasste Flüssigkeits- und Kochsalzzufuhr
- Kontrolle von Grunderkrankungen
- Patientenschulung
ACE-Hemmer, Diuretika und Inkontinenz
Ärzte verschreiben ACE-Hemmer, um Bluthochdruck zu behandeln und den Verlauf einer Herzschwäche zu verlangsamen. ACE-Hemmer entlasten das Herz, sodass es bei einer Herzschwäche weniger aus Eigenantrieb schlagen muss. Eine der Nebenwirkungen von ACE-Hemmern ist, dass es die Blasenaktivität erhöht. Dieser Umstand kann eine bestehende Harninkontinenz fördern.
Zudem klagen Herzpatienten häufig über Reizhusten, was eine Stressinkontinenz verstärken kann. Die Stressinkontinenz beschreibt einen unkontrollierbaren Urinverlust bei körperlicher Anstrengung. Dazu zählen ebenfalls Husten, Niesen und Lachen.
Bei einer Herzinsuffizienz kann sich Wasser in den Füßen und Beinen ansammeln. Es bilden sich sogenannte Ödeme. Hier kommen spezielle Entwässerungsmedikamente (sogenannte Diuretika) zum Einsatz, welche die Flüssigkeitsausscheidung ankurbeln sollen. Allerdings kann dieser Effekt die Harnblase überfordern und sie über ihr Fassungsvermögen hinaus füllen. Der Harndrang verstärkt sich und kann eine bestehende Harninkontinenz fördern.
Behandlungsoptionen bei schwerer Herzinsuffizienz
Bei einer schweren Herzinsuffizienz kann auch das Einsetzen eines Herzschrittmachers oder eines Defibrillators nötig sein, um Herzrhythmusstörungen vorzubeugen. Das letzte Mittel der Wahl ist eine Herztransplantation.
Herzinsuffizienz: Lebenserwartung
Tatsächlich verkürzt eine Herzschwäche die Lebenswartung, wobei diese vom Ausmaß der Erkrankung sowie der Entwicklung der Begleiterkrankungen und dem allgemeinen Zustand des Patienten abhängt.
Erfreulich zu sehen ist, dass die Anzahl der jährlichen Todesfälle in Folge einer Herzinsuffizienz sinkt. Dies zeigen auch die Zahlen im Deutschen Herzbericht aus 2020. Im Vergleich zum Jahr 2011 verzeichnet die Herzinsuffizienz sogar den stärksten Rückgang an Sterbefällen unter den häufigsten Herzkrankheiten in Deutschland. Gründe hierfür sind die deutlichen medizinischen Fortschritte insbesondere der letzten Jahre.(2)
Die modernen Therapiemöglichkeiten ermöglichen es inzwischen, die durchschnittliche Lebenserwartung eines Patienten mit Herzinsuffizienz um bis zu zehn Jahre zu verlängern.

Herzinsuffizienz im Alter
Kann man mit einer Herzinsuffizienz alt werden? Diese Frage stellen sich zunächst viele Betroffene, die die Diagnose bekommen. An einer chronischen Herzinsuffizienz erkranken Männer am häufigsten im Alter zwischen 75 bis 79 Jahren und Frauen im Alter zwischen 80 bis 84 Jahren.(3)
Festzustellen ist: Je achtsamer Patienten mit ihren Symptomen umgehen, je frühzeitiger sie zum Arzt gehen und je schneller eine Therapie erfolgt, desto höher ist die Chance, noch längere Zeit gut zu leben.
Prophylaxe bei Herzinsuffizienz
Unabhängig vom Alter, sollten Menschen mit bekannter Herzschwäche oder einem erhöhten Risiko dafür ihren Lebensstil bewusst anpassen. Gerade, wenn Ihre Herzschwäche noch nicht stark ausgeprägt ist, können Sie selbst einiges tun, um Ihre Symptome zu lindern. Nachfolgend gibt Ihnen pflege.de ein paar Tipps an die Hand, was Sie beispielsweise tun können.
Regelmäßiger Arztbesuch und richtige Medikamenteneinnahme
Gehen Sie zügig zum Arzt, wenn Sie bei sich Symptome einer Herzschwäche feststellen und nehmen Sie weitere Kontrollbesuche in den ärztlich angeordneten Abständen wahr. Suchen Sie zeitnah Ihren Arzt auf, wenn Ihre Beschwerden zunehmen.
Sofern Ihnen Ihr Arzt Medikamente gegen die Herzschwäche verschreibt, achten Sie auf die verordnungsgemäße Medikamenteneinnahme. Bei unerwünschten Nebenwirkungen sprechen Sie umgehend mit Ihrem Arzt.
Ernährung bei Herzinsuffizienz
Reduzieren Sie bei Übergewicht Ihr Gewicht, denn Übergewicht belastet Ihr Herz und erhöht das Risiko für weitere Herz-Kreislauf-Erkrankungen wie etwa Bluthochdruck. Mit einer gesunden Gewichtsabnahme können Sie Ihr Herz entlasten. Sprechen Sie auch hierzu Ihren Arzt an. Womöglich kann eine Ernährungsberatung in Ihrem Fall sinnvoll sein.(5)
Stellen Sie Ihre Ernährung um. Achten Sie hierbei auf eine gesunde und abwechslungsreiche Ernährung: Viel frisches Obst und Gemüse, wenig Fette, Fisch statt Fleisch und möglichst salzarme Kost.
Besprechen Sie gemeinsam mit Ihrem Arzt, wie viel Flüssigkeit Sie täglich zu sich nehmen sollten und halten Sie sich an diese ärztliche Anordnung (bei Herzinsuffizienz häufig 1,5 Liter am Tag).(6)
Herzinsuffizienz und Alkohol?
Menschen mit einer Herzinsuffizienz können Alkohol konsumieren, wenn keine weiteren Beeinträchtigungen vorliegen. Hierbei gelten die gleichen Empfehlungen wie für gesunde Menschen: Für Männer maximal ein Bier (500 Milliliter) oder ein Glas Wein (230 Milliliter) am Tag, für Frauen wird jeweils die halbe Menge empfohlen.
Zu einem vollständigen Alkoholverzicht wird dann geraten, wenn die Herzinsuffizienz durch zu hohen Alkoholkonsum entstanden ist oder die betroffene Person einmal alkoholabhängig war.(6)
Bewegung und Sport mit Herzinsuffizienz
Bleiben Sie so weit wie möglich in Bewegung, aber überlasten Sie sich nicht. Treiben Sie nur dann Sport, wenn das in Ihrem Stadium angezeigt ist. Gerade in den NYHA-Stadien I bis III kann – bei einer medikamentös gut behandelten Herzinsuffizienz – ein adäquates Training helfen. Auch ein geschwächtes Herz profitiert von einem angemessenen Bewegungsprogramm wie zum Beispiel einer Herzsportgruppe. Nur im NYHA-Stadium IV ist Bewegung nicht mehr empfohlen.(3)
Sie können auch Mitglied in einer Selbsthilfe- und Herzsportgruppe werden. Dort können Sie sich mit Mit-Betroffenen austauschen und womöglich auch neue Freundschaften knüpfen.
Je fortgeschrittener die Herzinsuffizienz ist, desto niedriger ist die körperliche Belastungsgrenze der betroffenen Person. Sprechen Sie gemeinsam mit Ihrem behandelnden Arzt ab, welche Sportübungen in Ihrem Fall geeignet sind.
Tipps für die Pflegeplanung bei Herzinsuffizienz & Maßnahmen
Eine Herzinsuffizienz ist eine schwere Erkrankung, die auch zu den klassischen Krankheiten im Alter zählt und das gesamte Leben des Betroffenen ändert. Daher ist es ratsam, gemeinsam mit dem Hausarzt, den Fachärzten und der Familie angemessene und wohltuende Lebensumstände zu schaffen, die dem Betroffenen eine angemessene Lebensweise ermöglichen.
pflege.de gibt Ihnen im Folgenden gezielte Maßnahmen an die Hand, die Ihnen den Pflegalltag bei Herzinsuffizienz erleichtern können.
Pflegegrad bei Herzinsuffizienz beantragen
Im ersten Schritt sollten Betroffene ihren möglichen Anspruch auf Unterstützungsleistungen der Pflegeversicherung prüfen. Mit einem anerkannten Pflegegrad können nämlich unterschiedliche Pflegeleistungen beantragt werden. Hier gilt die Faustregel: Je höher der Pflegegrad, desto mehr Leistungen stehen dem pflegebedürftigen Versicherten zu.
Sofern Ihr Angehöriger mit Herzinsuffizienz noch keinen Pflegegrad hat, sollten Sie also einen Pflegegrad beantragen. Diesen können Sie bei der zuständigen Pflegekasse stellen, die an die Krankenversicherung angebunden ist. pflege.de stellt Ihnen hierfür ein kostenloses Antragsformular zur Verfügung.
Mehr über die Krankheit und Pflege lernen
Wenn Ihr Angehöriger an Herzinsuffizienz leidet, dann müssen auch Sie als pflegender Angehöriger mit dieser Erkrankung leben. Übernehmen Sie die Pflege zuhause, können Sie im Rahmen von kostenlosen Pflegekursen wertvolles Pflegewissen erlangen.
Hilfsmittel für den Alltag mit Herzinsuffizienz
Patienten mit einer Herzschwäche haben teilweise dieselben Einschränkungen, die das Leben im Alter bereithält. Hilfsmittel für Senioren sind für Menschen mit Herzinsuffizienz dementsprechend gleichermaßen passend. Sind bestimmte Alltagshandlungen durch die Herzinsuffizienz erschwert, können verschiedene Hilfsmittel zum Einsatz kommen. pflege.de gibt Ihnen hierzu ein paar Beispiele:
Inkontinenzhilfen
Wenn Menschen unkontrolliert Harn oder Stuhl verlieren, kann das verschiedene Ursachen haben. Bei einer Herzinsuffizienz können beispielsweise entwässernde Medikamente (Diuretika) den Harndrang fördern, um Wasseransammlungen im Körper entgegenzuwirken. Spezielles Inkontinenzmaterial kann in diesem Fall sinnvoll sein. Oder aber die betroffene Person leidet unter dem krankheitstypischen nächtlichen Wasserlassen (Nykturie), können Inkontinenzhilfen genauso sinnvoll zum Einsatz kommen.
Bade- und Duschhilfen
Je weiter eine Herzinsuffizienz heranschreitet, desto anstrengender können alltägliche Handlungen, wie zum Beispiel die Körperpflege, werden. Hilfsmittel im Badezimmer, wie etwa ein Duschhocker oder Halte- und Stützgriffe, erleichtern nicht nur die Körperpflege, sondern machen das Badezimmer auch zu einem sichereren Ort.
Inhalations- und Atemtherapiegeräte
Bei einem chronischem Sauerstoffmangel durch Lungenhochdruck, ein Lungenherz oder eine schwere chronische Herzinsuffizienz, können verschiedene Sauerstoffgeräte eingesetzt werden.
Gehhilfen
Fällt dem Patienten das Gehen zunehmend schwerer und/oder es besteht ein erhöhtes Sturzrisiko, können unter anderem verschiedene Gehhilfen genutzt werden, wie beispielsweise ein Rollator.
Die Kosten für diese und weitere Hilfsmittel können unter Umständen von der zuständigen Kasse anteilig oder vollständig übernommen werden. Sprechen Sie mit Ihrem behandelnden Arzt über den entsprechenden Unterstützungsbedarf und bitten Sie ihn um die Verordnung passender Hilfsmittel.
Mit einem Treppenlift anstrengendes Treppensteigen ersparen
Besonders bei Kurzatmigkeit oder geschwollenen Beinen kann das Treppensteigen mühsam werden. Für Erleichterung kann hier beispielsweise ein Treppenlift sorgen. Die Pflegekasse gewährt bei anerkanntem Pflegegrad unter Umständen einen Zuschuss von bis zu 4.180 Euro für den Einbau eines Treppenliftsystems. Prüfen Sie daher unbedingt Ihren möglichen Anspruch, bevor Sie Umbaumaßnahmen wie diese in Eigenregie durchführen.
Der Zuschuss gilt auch für den Umbau zum barrierefreien Badezimmer.
Ein Notrufsystem gibt allen ein sichereres Gefühl
Als technisches Hilfsmittel gelten auch Notrufsysteme mit Sturzerkennung: Sie geben Menschen, die an einer Herzinsuffizienz leiden, Sicherheit in ihrem Zuhause. So können sie im Notfall schnell und einfach Hilfe rufen.
Mit einem Medikamentenplan alle Medikamente im Blick behalten
Achten Sie außerdem auf die regelmäßige Medikamenteneinnahme. Werden mehrere Medikamente am Tag eingenommen, kann ein Medikamentenplan dabei helfen, die Übersicht zu behalten. pflege.de stellt Ihnen hierzu eine kostenlose Vorlage zur Verfügung.
Häufig gestellte Fragen
Was heißt Herzinsuffizienz (Herzschwäche)?
Bei einer Herzinsuffizienz ist die Leistungsfähigkeit des Herzens eingeschränkt. Die Herzinsuffizienz wird umgangssprachlich daher auch als Herzschwäche oder Herzmuskelschwäche bezeichnet. Sie kann in unterschiedlichen Formen auftreten.
Wie entsteht eine Herzinsuffizienz?
Alle Krankheiten, die den Herzmuskel schädigen, können zu einer Herzmuskelschwäche beziehungsweise Herzinsuffizienz führen. Dazu gehören folgende Erkrankungen: Koronare Herzkrankheit (KHK), Herzinfarkt, Herzmuskelentzündung, chronischer Bluthochdruck, Herzklappenfehler und Herzrhythmusstörungen. Hinzu kommen weitere Erkrankungen, wie zum Beispiel angeborene Herzfehler oder eine Überfunktion der Schilddrüse. Auch übermäßiger Konsum von Alkohol, Drogen oder Medikamenten können das Herz schädigen.
Wie macht sich eine Herzschwäche bemerkbar?
Typische Symptome bei einer Herzinsuffizienz sind:
- Luftnot bei körperlicher Belastung beziehungsweise eingeschränkte Belastbarkeit
- Schnelles Schwitzen bereits bei geringer Belastung
- Atemnot (nachts im Liegen), sodass Betroffene stets den Oberkörper hochlagern wollen
- Engegefühle in der Brust
- Zunehmende Schwellungen (Ödeme) vor allem an Knöchel und Unterschenkel (Beinödeme) oder der Lunge (Lungenödem)
Darüber hinaus gibt es weitere Symptome, die jedoch unspezifisch sind. Das heißt, dass die Ursache hierbei nicht zwangsläufig eine Herzinsuffizienz sein muss. Welche Symptome darunter fallen, können Sie in unserem Ratgeber nachlesen.
Was ist eine kompensierte / dekompensierte Herzinsuffizienz?
Eine ganz grobe Einteilung der Herzinsuffizienz ist die in kompensierte und dekompensierte Herzinsuffizienz.
Kompensation beschreibt Prozesse, mit denen der Körper aus eigener Kraft versucht, die schwache Herzleistung auszugleichen beziehungsweise zu kompensieren.
Bei einer Dekompensation scheitern diese körpereigenen Gegen-Mechanismen und dem Körper gelingt es nicht mehr, die aus dem Gleichgewicht geratene Herzleistung wieder zu stabilisieren.
Was ist eine chronische Herzinsuffizienz?
Bei einer chronischen Herzinsuffizienz entwickelt sich die Herzschwäche über einen längeren Zeitraum hinweg (mehrere Monate oder Jahre).
Dieser Form gegenüber steht die sogenannte akute Herzinsuffizienz, die nach einem bestimmten Ereignis eingetreten ist (wie beispielsweise nach einem schweren Herzinfarkt).
Wie schnell schreitet eine Herzinsuffizienz fort?
Tatsächlich kann das Herz mehrere Monate oder Jahre mit einer Schwäche leben oder dagegen anarbeiten. Eine Herzinsuffizienz kann also lange unbemerkt bleiben und wird dann leider oft erst in einem späten Stadium in Form einer akuten Krise durch eine Dekompensation entdeckt.
Was tun bei Herzschwäche (Herzinsuffizienz)?
Unabhängig vom Alter, sollten Menschen mit bekannter Herzschwäche oder einem erhöhten Risiko ihren Lebensstil bewusst anpassen: Regelmäßige Arztbesuche, Gewichtskontrolle, Ernährungsumstellung und regelmäßige Bewegung.
Welcher Pflegegrad steht mir bei Herzinsuffizienz zu?
Ob und wenn ja, welcher Pflegegrad Ihnen bei Herzschwäche zusteht, hängt von dem Ausmaß Ihrer vorhandenen Selbstständigkeit im Alltag ab. Im Rahmen einer Pflegebegutachtung wird Ihr Unterstützungsbedarf ermittelt. Ihre zuständige Pflegekasse entscheidet letztendlich, ob sie Ihnen einen Pflegegrad anerkennt oder ablehnt. Nutzen Sie gerne den kostenlosen Pflegegradrechner von pflege.de und ermitteln Sie Ihren voraussichtlichen Pflegegrad.
Ist eine Herzinsuffizienz heilbar?
Eine chronische Herzschwäche ist zwar nicht heilbar, aber der Gesundheitszustand von Patienten kann in den meisten Fällen durch Therapien gut stabilisiert werden.
Wie lange kann man mit Herzinsuffizienz leben?
Tatsächlich verkürzt eine Herzschwäche die Lebenswartung, wobei diese vom Ausmaß der Erkrankung sowie der Entwicklung der Begleiterkrankungen und dem allgemeinen Zustand des Patienten abhängt.
Wie stirbt man bei Herzinsuffizienz?
Eine weit vorangeschrittene Herzschwäche (Stadium NYHA IV) ist meist mit vollständiger Bettlägerigkeit verbunden. Wenn alle Therapie-Maßnahmen ausgeschöpft sind und sich der herzinsuffiziente Patient im Endstadium seiner Erkrankung befindet, sollte die palliativmedizinische Versorgung an oberster Stelle stehen. Hierbei sollen die Beschwerden so weit es geht gelindert werden, sodass die Lebensqualität in der letzten Lebensphase des Menschen mit Herzinsuffizienz möglichst erhalten bleibt.