Definition: Was ist Mangelernährung im Alter?
Mangelernährung, auch als Malnutrition bezeichnet, beschreibt einen anhaltenden Zustand, der zu messbaren Veränderungen körperlicher und geistiger Funktionen führt. Sie sind die Folge einer mangelnden Zufuhr oder Aufnahme an Energie und Nährstoffen über die Nahrung.
Das Gleichgewicht zwischen Nährstoffbedarf und Nährstoffzufuhr ist bei einer Mangelernährung gestört, was zum unkontrollierten Abbau von Gewicht und Muskelkraft führt.
Eine Mangelernährung kann bei jeder Ernährungsform vorkommen
Sie können bei jeder Ernährungsform eine Mangelernährung entwickeln: Unabhängig davon, ob Sie regelmäßig Fleisch essen, vollständig auf tierisches Fleisch verzichten (vegetarisch) oder allgemein keine tierischen Produkte wie Eier, Milch oder Käse verzehren (vegan).

Die Folgen von Mangelernährung müssen in den meisten Fällen sehr aufwändig und langwierig behandelt werden. (1) Deshalb ist Mangelernährung sowohl für die stationäre und ambulante Pflege, als auch für die Pflege zuhause eine komplexe Herausforderung.
Mangelernährung kann durch verschiedene Ursachen entstehen: (2)
- Hungern
- Krankheit
- Fortgeschrittenes Alter
Arten von Mangelernährung
Experten unterteilen Mangelernährung, auch Malnutrition genannt, in quantitative und qualitative Mangelernährung.
Quantitative Mangelernährung
Menschen, die unter einer quantitativen Mangelernährung leiden, führen ihrem Körper über die Nahrung nicht mehr genügend Kalorien zu. Dadurch kommt es zu einer Unterversorgung mit wichtigen Nährstoffen und in der Folge zu Gewichtsverlust, Schwäche sowie Infektionsanfälligkeit.
Man spricht bei der quantitativen Mangelernährung auch von Unterernährung.
Qualitative Mangelernährung
Wenn ein Mensch nicht ausreichend Vitalstoffe, wie Eiweiße, Vitamine oder Mineralstoffe, zu sich nimmt, sprechen Mediziner von einer qualitativen Mangelernährung. Diese Fehlernährung ist häufig schwerer zu erkennen: Auch ein übergewichtiger Mensch kann betroffen sein. (3)
Diese Form der Mangelernährung vollzieht sich oft schleichend – und wird von den Betroffenen, pflegenden Angehörigen und Pflegenden häufig nicht sofort wahrgenommen.
Qualitativ Mangelernährte haben oftmals zu viele zuckerhaltige Lebensmittel, Weizenprodukte oder Fleisch statt wertvoller Tier- und Pflanzeneiweiße, Vollkornbrot, Hülsenfrüchte, Obst und Gemüse auf dem täglichen Speiseplan.
Oder sie essen schlichtweg zu wenig. Die Folge: Ohne diese notwendigen Lebensmittel baut der Körper ab. Das Immunsystem wird zunehmend geschwächt, der Betroffene wird anfälliger für Infektionen und Alterskrankheiten.
Symptome und Folgen von Mangelernährung
Mangelernährung zeigt sich durch verschiedene, messbare Symptome. Das sichtbarste Symptom ist der ungewollte Gewichtsverlust. Laut Deutscher Gesellschaft für Ernährungsmedizin (DGEM) ist das der Fall (4)
- bei einem Body-Mass-Index (BMI: Das Verhältnis von Körpergewicht zu Körpergröße) von unter 18,5 kg/m²,
- bei einem Gewichtsverlust von über 10 Prozent innerhalb drei bis sechs Monaten,
- bei einem Body-Mass-Index von unter 20 kg/m² und einem unbeabsichtigten Gewichtsverlust von über 5 Prozent innerhalb drei bis sechs Monaten und
- ab 65 Jahren mit einem BMI von unter 20 kg/m² und einem ungewollten Gewichtsverlust von mehr als 5 Prozent innerhalb drei Monaten.
Als pflegender Angehöriger sollten Sie alarmiert sein, wenn Pflegebedürftige innerhalb kurzer Zeit ungewollt Gewicht und Muskelkraft verlieren. Müdigkeit und Schwäche können weitere Anzeichen sein.
Besondere Achtsamkeit ist auch dann geboten, wenn die Person länger braucht, um sich von Krankheiten zu erholen: Wundheilung und die Funktion des Immunsystems sind bei Mangelernährten beeinträchtigt. Der Mangel an Proteinen und Mikronährstoffen verzögert außerdem die Reaktionsfähigkeit und erhöht das Risiko für Schwindel, Stürze und Brüche.
Mangelernährte haben nicht nur ein erhöhtes Sterblichkeitsrisiko, sie weisen auch einen allgemein schlechteren Gesundheitszustand auf: Ihre Muskelmasse baut ab und sie sind im Alltagsleben mit immer mehr Einschränkungen konfrontiert. (5)
Ursachen von Mangelernährung im Alter
Es gibt verschiedene Ursachen für Mangelernährung. Bei jüngeren Betroffenen tritt die Mangelernährung häufig zusammen mit Erkrankungen auf. Die Ursachen für Mangelernährung im Alter sind oft vielfältiger.
Warum sich alte Menschen häufig fehlernähren, hängt mit einer Vielzahl von Faktoren zusammen. Die häufigsten Ursachen von Mangelernährung in der Ernährung im Alter sind:
- Altersassoziierte Ernährungsbesonderheiten
- Individueller Lebenszusammenhang
- Krankheitsbilder und Medikation
- Operationen
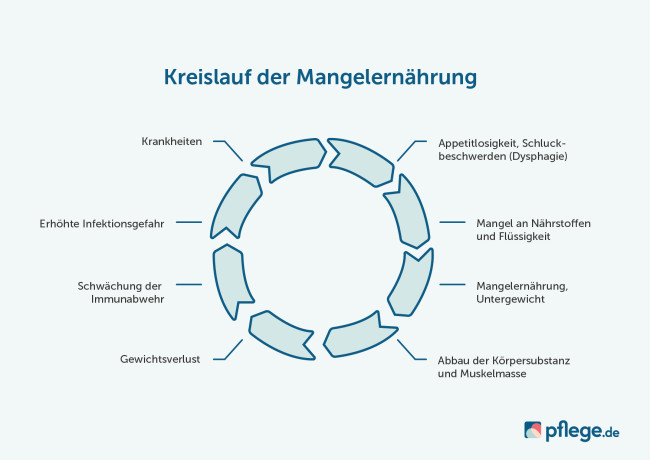
Teufelskreis der Mangelernährung
Ist man erst einmal in den Teufelskreis der Mangelernährung geraten, ist es schwierig, wieder auszubrechen. Mangelernährung kann schwerwiegende Folgen haben, daher sollte man sich frühzeitig an einen Arzt wenden und gezielt Maßnahmen für eine Mangelernährungs-Therapie besprechen.

Grafik: Kreislauf der Mangelernährung © pflege.de
Altersassoziierte Ernährungsbesonderheiten
Als häufige Ursache für Mangelernährung gelten besondere Gegebenheiten, die das Alter mit sich bringen können und sich auf die Ernährung der Betroffenen auswirken. Dazu zählen: (6)
- Kauprobleme oder Schluckprobleme
- Beeinträchtigung der oberen Extremitäten (Arme und Hände)
- Eingeschränkte Beweglichkeit
- Geistige Beeinträchtigungen
- Nachlassen von Appetit und Durstgefühl, zum Beispiel wenn Betroffene schlechter riechen, schmecken, oder sehen können und der Genuss leidet
- Längeres Sättigungsempfinden
Individueller Lebenszusammenhang
Neben altersbedingten Ernährungsbesonderheiten spielen auch individuelle Lebensumstände eine Rolle dabei, dass ältere Menschen unter Mangelernährung leiden. Solche Umstände sind zum Beispiel: (7)
- Depressive Verstimmungen, beziehungsweise Altersdepressionen – zum Beispiel aufgrund von Vereinsamung oder wenn der Lebenspartner verstirbt
- Fehlende Motivation bei der Auswahl und Zubereitung des Essens, sodass die Mahlzeiten einseitig sind oder unregelmäßig erfolgen
- Wenn die Versorgung mit geeigneten Lebensmitteln durch Einkaufshilfen oder den Wohnort nicht gegeben ist
- Fehlende finanzielle Mittel für hochwertige, frische Lebensmittel aufgrund von Altersarmut
- Neue Lebensumstände wie eine Pflegebedürftigkeit, die zu Ablehnung oder Scham beim Essen und Trinken führen
- Fehlendes Wissen über Ernährung
Krankheiten und Medikamente
Auch bestimmte Krankheiten und Medikamente können das Ernährungsverhalten älterer Menschen beeinflussen – so zum Beispiel: (6)
- Funktionelle Störungen, wie die Schluckstörung (Dysphagie)
- (Chronische) Schmerzen
- Akute Krankheiten wie etwa Infektionen, Diabetes mellitus, Stoffwechselprobleme, Herz-Kreislauf- und anderen Organ-Erkrankungen sowie Tumorleiden (Krebs)
- Stürze, Unfälle und eine eingeschränkte Mobilität
- Demenz
- Beschwerden des Magen-Darm-Traktes
- Nebenwirkungen von Medikamenten, wie Appetitverlust oder Magen-Darm-Beschwerden
Nach Operationen
Größere Operationen gehen besonders im Alter mit verstärktem Stress und einem erhöhten Nährstoffbedarf einher. Nicht selten kommt es daher bei akut operierten Senioren im Krankenhaus zu einer Unterernährung oder Mangelernährung.
Besonders gefährdet sind Sie, wenn Teile des Magens beziehungsweise des Darms operativ entfernt werden, oder wenn Sie auf der Intensivstation behandelt werden.
Vorbeugung und Früherkennung von Mangelernährung
Die Therapie von Mangelernährung ist dann am erfolgreichsten, wenn sie frühestmöglich erkannt wird – also bevor Betroffene erheblich an Gewicht verlieren. Gerade ältere Menschen können einen erheblichen Gewichtsverlust nur sehr schwer ausgleichen.
Je früher Sie eine Mangelernährung erkennen, desto besser. Wenn Sie eine der folgenden Fragen mit „Ja“ beantworten können, sollten Sie einen Arzt konsultieren:
Es gibt verschiedene Maßnahmen, mit denen Sie Mangelernährung vorbeugen können. Neben der regelmäßigen Gewichtskontrolle und einer aufmerksamen Selbstbeobachtung sind das sogenannte Screening-Methoden.
Screening-Methoden zur Früherkennung von Mangelernährung
Bei den Screening-Methoden handelt sich um verschiedene Fragenkataloge, mit denen Sie eine Mangelernährung feststellen können. Auch Ursachen und benötigte Nährstoffe zeigen sie auf. Das Ergebnis eines solchen Screenings ist die Basis des weiteren Vorgehens.
Gängige Screenings sind das Mini Nutricional Assessment (MNA) oder das Malnutricion Universal Screening Tool (MUST). Die Deutsche Gesellschaft für Ernährung stellt sie auf ihrer Website zur Verfügung. (8)
Mangelernährung in der Pflege zuhause: Pflegesituation und Potenziale analysieren
Als pflegender Angehöriger möchten Sie dem Pflegebedürftigen gern helfen, sich gesund und vitalstoffreich zu ernähren. Außerdem soll er jeden Tag ausreichend trinken. Je nach Pflegesituation ist das aber nicht immer einfach.
Deshalb ist es sinnvoll, dass Sie mit der pflegebedürftigen Person sowie Fachkräften ins Gespräch kommen. Legen Sie gemeinsam Ziele für eine ausgewogene Ernährung fest und leiten Sie bei Bedarf rechtzeitig therapeutische Ernährungsmaßnahmen ein.
Natürlich müssen Sie dabei berücksichtigen, was der Patient mag und was er rein körperlich zu sich nehmen kann. Hat er beispielsweise eine Schluckstörung, können Sie allein durch die Umstellung der Zubereitungsart, durch Pürieren oder mundgerechte Stückchen schon einen Fortschritt erzielen.
Bei ersten Anzeichen von Mangelernährung muss nicht nur schnell gehandelt werden. Sie sollten außerdem stets den behandelnden Arzt um Rat fragen, der dann gegebenenfalls Spezialisten, wie Ernährungsberater hinzuziehen kann.
Pflegegrad bei Mangelernährung
Mit einer Mangelernährung allein haben Sie noch keinen Anspruch auf einen anerkannten Pflegegrad.
In folgenden Fällen lohnt sich aber eine Prüfung:
- Wenn Sie oder ihr Angehöriger außerdem eine leichte bis schwere Pflegebedürftigkeit haben, zum Beispiel aufgrund einer Grunderkrankung.
- Wenn die betroffene Person in ihrer Selbständigkeit sowie Fähigkeiten eingeschränkt ist und sie auf Unterstützung angewiesen ist.
Ermitteln Sie den voraussichtlichen Pflegegrad in Ihrem speziellen Fall: Nutzen Sie dafür gern unseren kostenlosen Pflegegradrechner.
Tipps für die Ernährung im Pflegealltag
Ernährung ist nicht nur lebenswichtig, sondern auch höchst individuell. Deshalb ist es umso schwieriger, die Nährstoffversorgung pflegebedürftiger Angehöriger bedarfsgerecht zu gestalten.
Einige Dinge können Ihnen dabei helfen, den Überblick zu behalten – und einer Mangelernährung vorzubeugen:
- Ernährung und Gewicht beobachten
- Ernährung anpassen, um den Energie- oder Nährstoffmangel auszugleichen
- Versorgung gewährleisten
Ernährung und Gewicht beobachten
Oberstes Gebot, um einer Mangelernährung vorzubeugen: Achten Sie auf eine regelmäßige und ausgewogene Ernährung.
Möchten Sie, beziehungsweise Ihr pflegebedürftiger Angehöriger nicht mehr so viel oder gar nicht mehr essen, gehen Sie den Ursachen auf den Grund: Haben Sie Schmerzen oder keinen Appetit? Wie ist die allgemeine Lebenslage: Leiden Sie oder Ihr pflegender Angehöriger unter Trauer oder Depression?
Lassen Sie unbedingt die Ursachen und Schwere der Mangelernährung medizinisch feststellen. Gegebenenfalls ist eine Versorgung mit spezieller Trinknahrung notwendig.
Erste Anzeichen einer Mangelernährung reichen von Müdigkeit über Schwäche und Antriebsmangel bis zu einem geringen Körpergewicht. Achten Sie darauf, ob die Kleidung locker geworden ist, und kontrollieren Sie regelmäßig Ihr Gewicht, beziehungsweise das Ihres pflegebedürftigen Angehörigen. (9)
Das Ernährungsprotokoll
Verschiedene Gründe führen zu einer Mangelernährung. Beobachten Sie deshalb genau, wie Essen und äußere Umstände zusammenhängen. Überlegen Sie sich, wie Sie die Ernährung erleichtern und Appetit anregen können.
Ein Ernährungsprotokoll, auch Ernährungstagebuch genannt, kann Sie hier unterstützen: In Ihm notieren Sie täglich, was und wie viel Sie essen und trinken. So können Sie im zeitlichen Verlauf Veränderungen beobachten. Außerdem hilft es Ihnen, Ernährungsziele einzuhalten, die Sie zuvor mit dem behandelnden Arzt abgestimmt haben.
Ernährung anpassen: Energie- oder Nährstoffmangel ausgleichen
Bevor Sie die Ernährung umstellen, sollten Sie klären, ob ein Energie- oder ein Nährstoffmangel vorliegt. Fragen Sie Ihren behandelnden Arzt, was bei Ihnen oder Ihrem pflegebedürftigen Angehörigen der Fall ist. Denn Erkrankungen und individuelle Ernährungsherausforderungen spielen eine Rolle dabei, in welcher Form Sie Ihre Ernährung anpassen können und müssen.
Bei Energiemangel benötigt der Körper fett- und proteinreiche Produkte, wie zum Beispiel Hülsenfrüchte, Getreidebrei oder Eier. Sie können die Speisen darüber hinaus mit hochwertigen Ölen, beispielsweise aus Raps oder Samen, anreichern. Auch Getränke können Sie anpassen, indem Sie energiereiche Frucht- und Gemüsesäfte, Kakao oder Milchshakes wählen.
Bei Nährstoffmangel sollten Sie möglichst abwechslungsreich essen und trinken. Achten Sie darauf, Speisen schonend zu garen und nicht mehrfach zu erwärmen. So bleiben mehr wertvolle Nährstoffe erhalten. Verwenden Sie stets frische und vorwiegend pflanzliche Zutaten. Essen Sie außerdem über den Tag verteilt kleine Snacks wie Obst oder Gemüse. Klären Sie mit dem behandelnden Arzt ab, ob eine Nahrungsergänzung Sinn ergibt, und Sie zusätzlich bestimmte Vitamine oder Mineralstoffe einnehmen sollten. (9)
Versorgung gewährleisten
Um Mangelernährung vorzubeugen, müssen Sie Zugang zu einer ausgewogenen Ernährung haben. Bewerten Sie zunächst Ihre aktuelle Ernährung: Was können Sie noch optimieren? Hier einige Tipps:
- Ernährung beginnt mit dem Einkauf. Besorgen Sie frische und gesunde Lebensmittel. Wenn Sie es nicht mehr selbst schaffen, organisieren Sie jemanden, der für Sie einkauft.
- Legen Sie außerdem Wert auf eine schonende Zubereitung Ihres Essens. Aber auch Unverträglichkeiten oder spezielle Ernährungsformen spielen eine Rolle, wie etwa bei Diabetes, organischen Problemen oder vegetarischer Ernährung.
- Es hilft, wenn Sie die Speisen im Voraus planen.
- Eine angenehme Essensatmosphäre – idealerweise in Gesellschaft – ist ebenso wichtig.
Um all das zu gewährleisten, entscheiden sich viele Betroffene für Essen auf Rädern (Menübringdienste). Damit werden Sie garantiert regelmäßig mit Essen versorgt und schaffen ein festes Ritual im Alltag.
Flüssigkeitsmangel beugen Sie vor, indem Sie viele verschiedene Getränke bereitstellen und einem Tagestrinkplan folgen.
Ernährungstherapeutische Lösungen für spezielle Situationen
Bestimmte Situationen, wie ein Krankenhausaufenthalt oder eine vegane Ernährung können Mangelernährung begünstigen. Diese Gegebenheiten erfordern individuelle Ernährungslösungen.
Mangelernährung im Krankenhaus
Gerade wenn ältere Menschen zeitweise oder dauerhaft nicht mehr zuhause wohnen, kommt es häufig zu einer mangelhaften Ernährung. Längere Klinikaufenthalte aufgrund von Operationen und schweren Krankheitsverläufen führen immer wieder zu einer Mangelernährung im Krankenhaus.
Weisen Sie daher im Gespräch mit dem klinischen Personal auf den besonderen Bedarf an speziellen Nährstoffen hin. Stimmen Sie sich mit ihnen ab und bringen Sie im Notfall selbst Lebensmittel mit.
Mangelernährung bei veganer oder vegetarischer Ernährung
Wenn Sie sich vegan oder vegetarisch ernähren und einer Mangelernährung vorbeugen wollen, ist es wichtig, dass Sie auf die Zufuhr von Eisen, Eiweiß und Vitamin B12 achten.
Bauen Sie entsprechend Ihrer Vorliebe tierische Milchprodukte beziehungsweise Hülsenfrüchte wie Hirse, Linsen, Bohnen oder Sojaprodukte in den Speiseplan ein – und setzen Sie im Zweifel auf Nahrungsergänzungsmittel. Am besten stimmen Sie diese mit Ihrem behandelnden Arzt ab.
Mangelernährung bei Demenz
Auch Menschen mit Demenz brauchen eine abwechslungsreiche Ernährung. Zusätzlich zu den normalen Ernährungsproblemen des Alters kommen bei einer Demenz weitere Herausforderungen hinzu: Sind Betroffene zum Beispiel unruhig und wandern viel umher, müssen sie ihrem Körper mehr Energie zuführen.
Viele von Demenz Betroffene verlieren den Appetit, vor allem, weil Sie Ihren Geschmackssinn aufgrund der Krankheit verlieren. Hier können Sie entgegensteuern, indem Sie die Gerichte intensiver würzen. Das klappt auch, wenn Sie den Betroffenen beim Kochen einbinden. Durch die Gerüche bekommt er vielleicht wieder mehr Lust auf das Essen.
Ein kleiner Spaziergang vor dem Essen regt außerdem den Appetit an.
Planen Sie feste Essenszeiten ein, verzichten Sie aber unbedingt auf Zwang. Weigert sich ein Betroffener partout, regelmäßig zu essen, könnte eine künstliche Ernährung wie die enterale Ernährung in Frage kommen. Besprechen Sie die Möglichkeiten mit dem behandelnden Arzt. (10)
Prävention von Mangelernährung bei Demenz
Kochen Sie Gerichte, an die sich Ihr pflegebedürftiger Angehöriger vielleicht noch erinnert, das können zum Beispiel Gerichte aus Kindheitstagen sein. Manchmal sind ältere Menschen ja auch „ganz süße“ und essen gerne süße Speisen. Natürlich enthalten diese Gerichte mehr Zucker, aber manchmal geht es eher um die paar Kalorien, die man so noch „reinbekommt“ und die dann auch wirklich schmecken. Achten Sie in dem Zusammenhang aber unbedingt auf die Auswirkungen auf den Blutzuckerwert und besprechen Sie mit dem behandelnden Arzt, was in Ihrem speziellen Fall das größere Übel ist.

Bei Vitamin-D-Mangel
Vitamin D ist unter anderem für den Knochenstoffwechsel wichtig. Es sorgt sowohl für die Aufnahme von Calcium und Phosphat aus unserem Darm als auch für den Einbau beider Stoffe in unsere Knochen. Vitamin D fördert also unsere Knochengesundheit. Ein Mangel kann zu Entkalkung und sogar Erweichung der Knochen sowie zu Osteoporose aber auch Muskelschwäche führen.
Über die Nahrung führen wir unserem Körper sehr wenig Vitamin D zu: Nur wenige Lebensmittel, zum Beispiel Seefisch, Speisepilze oder Eier, enthalten Vitamin D.
Den Großteil des Vitamins bildet unser Körper mithilfe von Sonnenlicht zum größten Teil selbst. Dabei ist allerdings ein Aufenthalt im Freien wichtig – eine Herausforderung für viele ältere Menschen.
Die körpereigene Fähigkeit, im Sonnenlicht Vitamin D zu bilden, nimmt außerdem mit höherem Lebensalter ab, sodass selbst die empfohlene Tageszufuhr bei vielen Senioren nicht genügt, um ausreichend Vitamin D zu bilden. Ein Vitamin D-Präparat schafft neben ausgedehnten Spaziergängen Abhilfe. (11)
Zusatznahrung bei Mangelernährung und Kachexie
Ist die Mangelernährung bereits weiter fortgeschritten, entwickelt sich unter Umständen eine sogenannte Kachexie. Sie zeichnet sich durch eine verringerte Muskelkraft, Erschöpfung, Appetitlosigkeit und starken Gewichtsverlust aus. (12)
Kalorienreiche Nahrung steht bei drohender oder bestehender Kachexie im Vordergrund. Das gleiche gilt, wenn zusätzlich die Nahrungsaufnahme mit dem Mund gestört ist. Proteinreiche oder hochkalorische Trinknahrung verbessert in Akutfällen von Krankheit und Schwäche die Erstversorgung mit Proteinen sowie Nährstoffen und verhindert so den Teufelskreis der Unterernährung.
Eine ärztlich verschriebene Ernährungstherapie mit Trinknahrung wird von den Krankenkassen bezahlt. Sie sollten dafür beim Arztbesuch unbedingt abklären, ob eine vorübergehende oder kritisch krankhafte Mangelernährung vorliegt und im Zweifel die Zweitmeinung eines Spezialisten einholen.
Häufig gestellte Fragen
Was ist Mangelernährung?
Mangelernährung ist die Folge einer mangelnden Zufuhr oder Aufnahme an Energie und Nährstoffen über die Nahrung. Sie ist ein anhaltender Zustand, der zu messbaren Veränderungen von Gewicht und Muskelkraft sowie geistigen Funktionen führt. Folgen von Mangelernährung müssen sehr aufwändig und langwierig behandelt werden. Mangelernährung wird auch als Malnutrition bezeichnet.
Was ist Malnutrition?
Malnutrition ist ein anderes Wort für Mangelernährung. Malnutrition beschreibt einen anhaltenden Zustand des Körpers, der durch eine mangelnde Zufuhr oder Aufnahme an Energie und Nährstoffen über die Nahrung ausgelöst wird. Malnutrition führt zu messbaren Veränderungen von Gewicht und Muskelkraft sowie geistigen Funktionen. Diese müssen sehr aufwändig und langwierig behandelt werden.
Wie macht sich eine Mangelernährung bemerkbar?
Mangelernährung zeigt sich durch verschiedene, messbare Symptome. Das sichtbarste Symptom ist der ungewollte Verlust von Gewicht und Muskelkraft. Weitere Anzeichen für Mangelernährung sind Müdigkeit und Schwäche. Der Mangel an Proteinen und Mikronährstoffen verzögert außerdem die Reaktionsfähigkeit Betroffener und erhöht ihr Risiko für Schwindel, Stürze und Brüche. Bei Mangelernährten kann auch die Funktion des Immunsystems und die Wundheilung beeinträchtigt sein. Ein Anzeichen dafür kann sein, dass eine Person länger braucht, um sich von Krankheiten zu erholen.
Wann spricht man von einer Mangelernährung?
Mangelernährung können Sie durch verschiedene Symptome erkennen. Das sichtbarste ist der ungewollte Gewichtsverlust. Nach der Deutschen Gesellschaft für Ernährungsmedizin (DGEM) spricht man bei einem Gewichtsverlust von über 10 Prozent innerhalb drei bis sechs Monaten von Mangelernährung. Aber auch:
- Bei einem Body-Mass-Index (BMI: Das Verhältnis von Körpergewicht zu Körpergröße) von unter 18,5 kg/m2
- Einem Body-Mass-Index von unter 20 kg/m2 und einem unbeabsichtigten Gewichtsverlust von über 5 Prozent innerhalb drei bis sechs Monaten
- Ab 65 Jahren mit einem BMI von unter 20 kg/m2 und einem ungewollten Gewichtsverlust von mehr als 5 Prozent innerhalb drei Monaten
Was sind die Folgen von Mangelernährung?
Sind Personen mangelernährt, leiden sie nicht nur unter einem ungewollten Gewichtsverlust, sondern auch an Müdigkeit und Schwäche. Betroffene brauchen außerdem länger, um sich von Krankheiten zu erholen: Die Wundheilung und die Funktion des Immunsystems sind bei Mangelernährten beeinträchtigt. Der Mangel an Proteinen und Mikronährstoffen verzögert darüber hinaus die Reaktionsfähigkeit und erhöht das Risiko für Schwindel, Stürze und Brüche. Mangelernährte haben nicht nur einen allgemein schlechteren Gesundheitszustand, sondern auch ein erhöhtes Sterblichkeitsrisiko.
Was sind Gründe für eine Mangelernährung?
Mangelernährung hat verschiedene Ursachen. Neben Ernährungsbesonderheiten, wie Kau- oder Schluckproblemen, spielen auch verschiedene Krankheiten oder Medikationen eine Rolle. Menschen können auch infolge von Operationen eine Mangelernährung ausbilden. Außerdem spielt der individuelle Lebenszusammenhang eine Rolle: Wenn Betroffene sich zum Beispiel nicht ausreichend mit geeigneten Lebensmitteln versorgen können. Oder wenn Altersdepressionen zu einem Appetitverlust führen. Oftmals fehlt aber auch das Wissen über eine ausgewogene und gesunde Ernährung.
Was tun bei Mangelernährung?
Eine Therapie bei Mangelernährung ist vor allem dann am erfolgreichsten, wenn sie frühestmöglich erkannt wird. Das bedeutet, bevor Betroffene erheblich an Gewicht verlieren. Achten Sie deshalb auf verschiedene Anzeichen, wie beispielsweise darauf, ob Sie oder Ihr pflegebedürftiger Angehöriger den Teller leer essen und ob Sie genug trinken. Ein weiteres Warnsignal: Die Kleidung sitzt lockerer. Bemerken Sie Schwäche, Blässe, Antriebslosigkeit oder sogar schon Schmerzen oder körperliche Einschränkungen, sollten Sie sich umgehend an einen Arzt wenden.
Was essen bei Mangelernährung?
Um einer Mangelernährung vorzubeugen, sollten Sie gesund und vitalstoffreich essen sowie ausreichend trinken. Je nach vorliegender Krankheit kann das aber besonders herausfordernd sein. Gehen Sie deshalb mit Fachkräften ins Gespräch. Legen Sie gemeinsam Ziele für eine ausgewogene Ernährung fest und leiten Sie bei Bedarf rechtzeitig therapeutische Ernährungsmaßnahmen ein. Bei ersten Anzeichen von Mangelernährung müssen Sie schnell handeln: Fragen Sie den behandelnden Arzt um Rat. Er kann gegebenenfalls Spezialisten, wie Ernährungsberater, hinzuziehen.