Inkontinenz: Formen, Ursachen & Therapie
Inhaltsverzeichnis
Inkontinenz: Definition
Inkontinenz bezeichnet die fehlende oder mangelnde Fähigkeit des Körpers, Urin oder Stuhl zu halten und kontrolliert abzugeben. Folglich kommt es zu einem ungewollten Urinverlust (Harninkontinenz) oder Stuhlabgang (Stuhlinkontinenz).(1)
Häufig tritt eine Inkontinenz als Nebenerscheinung einer Krankheit auf. In diesen Fällen gleicht die Inkontinenz eher einem Symptom als einer Krankheit.
Grundsätzliche Formen von Inkontinenz
„Inkontinenz bringt dich nicht um, aber sie nimmt dir das Leben“ (J. Brown)
Dieses Zitat eines Betroffenen begleitet mich als Kontinenzfachkraft seit 15 Jahren. Vieles hat sich in den vergangenen Jahren verändert, nur das Thema Inkontinenz ist immer noch ein Tabu. Bei circa 9 bis 11 Millionen Betroffenen in Deutschland ist das erstaunlich. Wir alle müssen aufmerksam sein: hinschauen, hinhören, beobachten, erkennen, motivieren und helfen.

Inkontinenz: Symptome
Nur, weil eine Person öfters die Toilette aufsucht, muss dies kein Anzeichen für eine Inkontinenz sein. Die Symptome bei einer Inkontinenz sind für Betroffene meistens sicht- und spürbar.
Bei einer Harninkontinenz verlieren Personen unwillkürlich Urin, zum Beispiel wenn sie lachen, husten, niesen oder schwer heben. In anderen Fällen verspüren Betroffene ganz plötzlich einen starken Harndrang und schaffen es nicht mehr rechtzeitig zur Toilette.(1)
Andere entdecken Stuhlschmieren oder flüssigen Stuhl in ihrer Unterwäsche, den sie nicht willentlich ausgeschieden haben. Dies könnte auf eine Stuhlinkontinenz hinweisen.(1)
Erste Anzeichen von Inkontinenz erkennen
Viele Betroffene verschweigen ihre Inkontinenz-Beschwerden vor der Familie und dem Freundeskreis. Oft leidet darunter nicht nur das Selbstwertgefühl, sondern auch das Sozialleben. Denn viele betroffene Personen ziehen sich immer mehr zurück und verbringen ihre Zeit überwiegend zuhause. Damit es gar nicht erst so weit kommt, sollten Sie die Anzeichen von Inkontinenz kennen – und noch besser: erkennen.
Folgende Anzeichen können darauf hinweisen, dass eine Person inkontinent ist:
- Die Person riecht nach Urin oder Stuhl und/oder in der Wohnung riecht es nach Urin oder Stuhl.
- Die Person möchte nichts mehr unternehmen und zieht sich zurück.
- Sie entdecken gelbliche oder braune Flecken auf der Kleidung oder Bettwäsche der Person.
- Ihnen fällt auf, dass die Person oft ihre Kleidung wechselt und sehr wenig trinkt.
- Ihnen fällt auf, dass die Person „prophylaktische“ Toilettengänge macht.
- Sie beobachten im Badezimmer neuerdings oder vermehrt Slipeinlagen oder Menstruationsbinden.
Suchen Sie vorsichtig das Gespräch und ermutigen Sie die betroffene Person, mit einem Arzt zu sprechen. Achten Sie auf einen respektvollen Umgang – Begriffe aus der Säuglingspflege wie „Windeln“ sollten vermieden werden. Weisen Sie darauf hin, dass Betroffene nicht allein sind und effektive Behandlungsmöglichkeiten wie Vorlagen oder Blasentraining existieren.

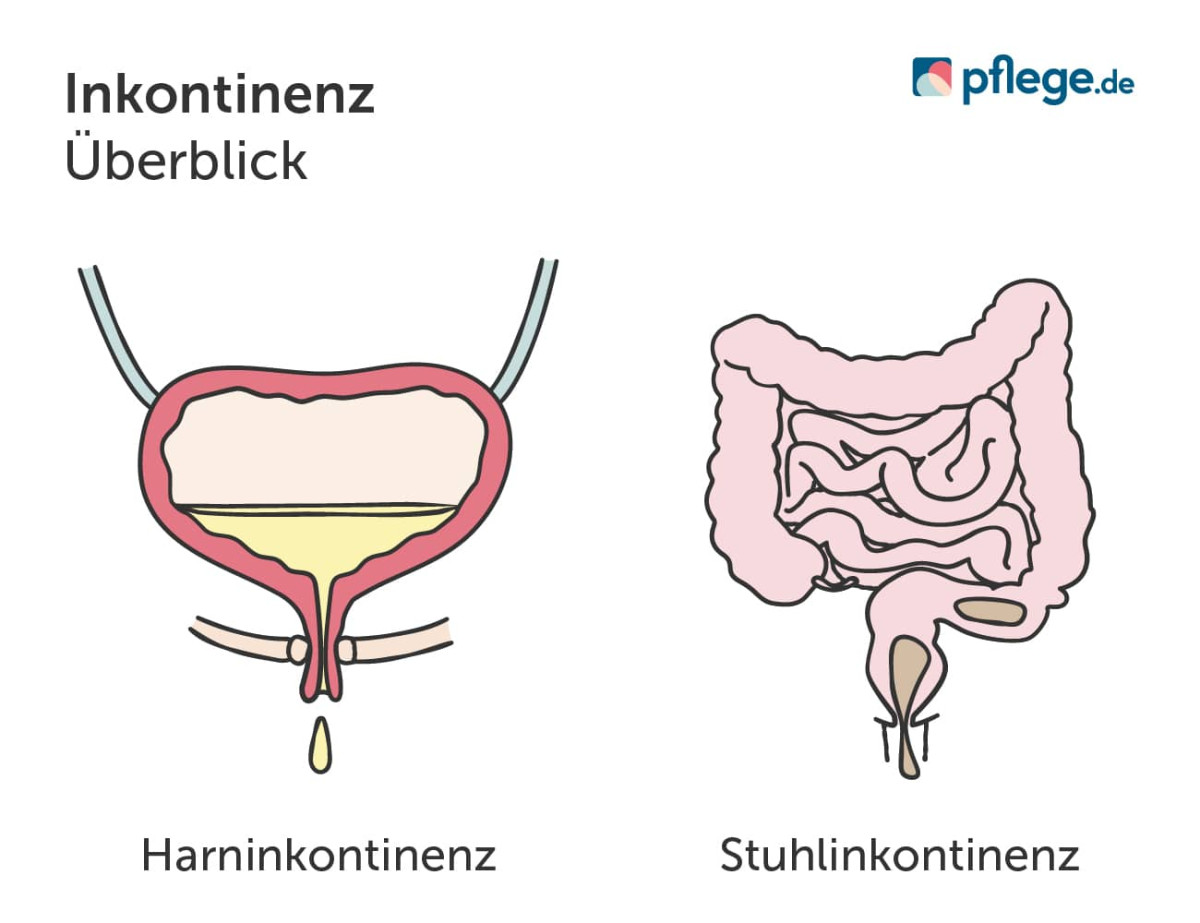
Inkontinenz: Formen und Arten
Es gibt unterschiedliche Inkontinenzformen. Je nachdem, ob Urin oder Stuhl unkontrolliert austritt, unterscheidet die Medizin zwischen einer Harninkontinenz und einer Stuhlinkontinenz.
Harninkontinenz
Harninkontinenz bezeichnet jeden ungewollten Urinverlust. Eine Harninkontinenz lässt sich, je nach Ursache, noch in weitere Arten unterteilen.(2)
Die häufigsten Arten der Harninkontinenz sind die Stressinkontinenz (auch Belastungsinkontinenz) und die Dranginkontinenz. Worin unterscheiden sie sich?
Stressinkontinenz (Belastungsinkontinenz)
Bei einer Stressinkontinenz verliert die betroffene Person ungewollt Urin durch körperliche Anstrengung, zum Beispiel beim Heben, Husten, Treppensteigen oder Niesen. Dabei verspürt sie keinen Harndrang. An einer Stress- beziehungsweise Belastungsinkontinenz leiden Frauen aufgrund ihrer Anatomie deutlich häufiger als Männer.
Dranginkontinenz
Bei einer Dranginkontinenz verspürt die betroffene Person bei gering gefüllter Blase einen überfallartigen, unkontrollierbaren Harndrang. Dieser kommt so plötzlich, dass es die Person nicht mehr rechtzeitig zur Toilette schafft und ungewollt Urin ablässt.
Stuhlinkontinenz
Stuhlinkontinenz (auch Darminkontinenz) ist der medizinische Begriff für den unwillkürlichen Verlust von Darminhalt. Wie bei der Harninkontinenz gibt es auch bei dieser Inkontinenzform Fälle, bei denen Betroffene zwar den Stuhldrang bemerken, es aber nicht rechtzeitig zur Toilette schaffen.
Darüber hinaus gibt es Fälle, in denen Betroffene gar keinen Stuhldrang verspüren und die Darmentleerung nicht bewusst steuern können. Nach dem Inkontinenz Selbsthilfe e. V. sind etwa fünf Prozent der Menschen in Deutschland von einer Stuhlinkontinenz betroffen.(3)
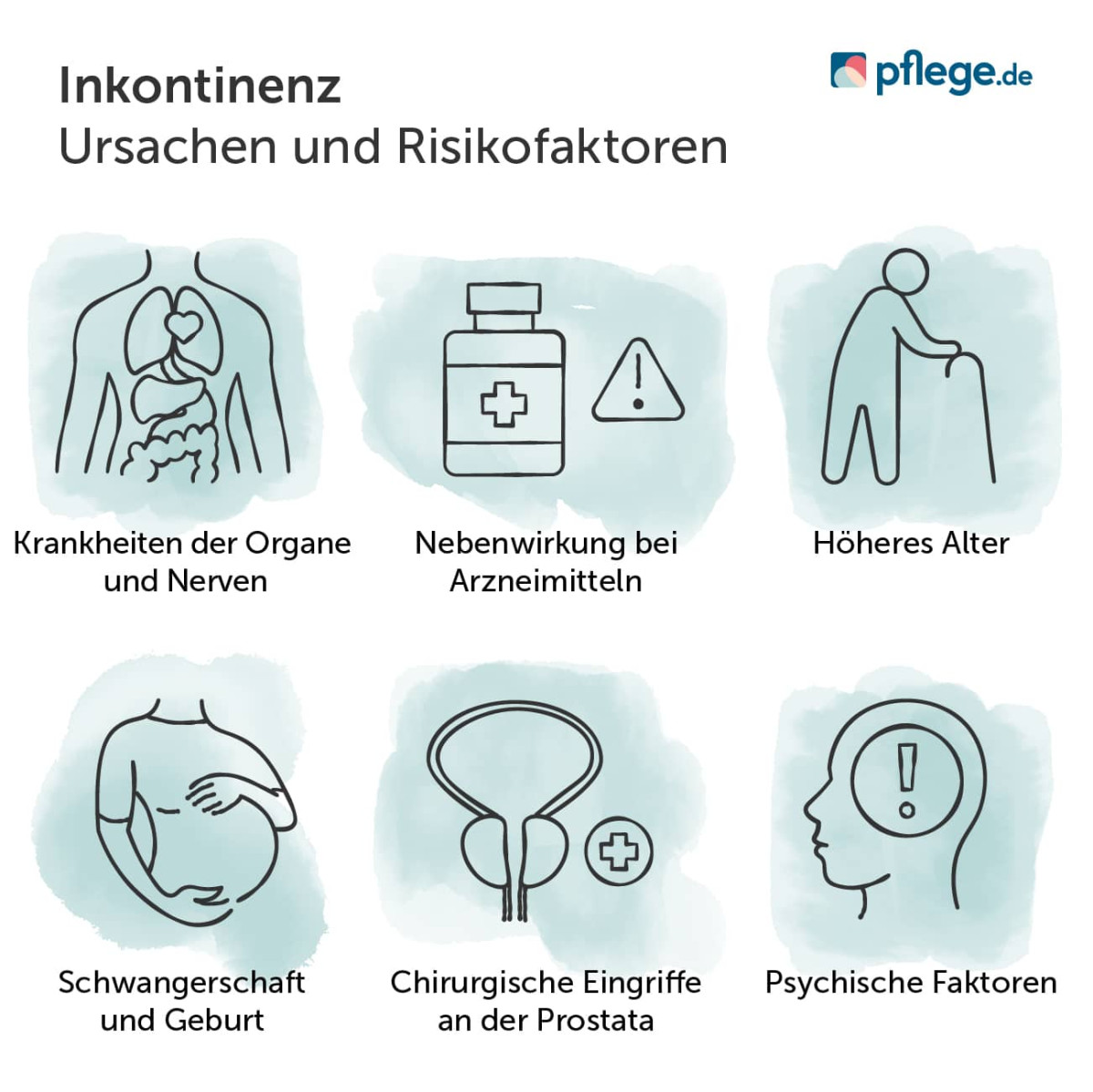
Inkontinenz: Ursachen und Risikofaktoren
Ein komplexes System in unserem Körper arbeitet zusammen, damit wir unsere Blasen- sowie unsere Darmentleerung kontrollieren können. Dazu müssen gewisse Zentren in unserem Gehirn und Rückenmark, beteiligte Muskeln sowie Nerven intakt sein.
Eine ganze Reihe von Ursachen kann dieses fein aufeinander abgestimmte System allerdings stören und dazu führen, dass wir die Kontrolle verlieren. Je nach Ursache liegt dann eine spezielle Inkontinenz-Form vor, die einer entsprechenden Behandlung bedarf. Nur ein Arzt kann die konkrete Ursache bestimmen.
Wir informieren Sie zu möglichen Ursachen und Risikofaktoren für eine Inkontinenz. Hierzu vorab ein schneller Überblick:
- Inkontinenz durch Krankheiten der Organe und Nerven
- Inkontinenz als ungewollte Nebenwirkung bei Arzneimitteln
- Inkontinenz im Alter
- Inkontinenz bei Frauen in der Schwangerschaft und nach einer Geburt
- Inkontinenz bei Männern nach einer Prostatektomie
- Inkontinenz durch psychische Ursachen
Inkontinenz Ursachen und Risikofaktoren im Überblick
Inkontinenz durch Krankheiten der Organe und Nerven
Häufig führen Beschwerden oder Krankheiten am unteren Urogenitaltrakt zu einer Harninkontinenz. Der Urogenitaltrakt umfasst alle Harnorgane sowie männliche und weibliche Geschlechtsorgane. Zu möglichen Erkrankungen an den Organen für die Urinausscheidung gehören beispielsweise Harnwegsentzündungen, Blasensteine oder Verengungen der Harnröhre. Bei Männern ist häufig eine vergrößerte Prostata die Ursache einer Dranginkontinenz, bei der die Blase überaktiv ist.
Eine Inkontinenz kann aber auch auftreten, wenn Nervenimpulse zu schwach sind. In diesem Fall gelingt es Betroffenen nicht mehr, den Harn- oder Stuhldrang zu kontrollieren. Dies ist häufig der Fall bei Multipler Sklerose (MS), nach einem Schlaganfall, bei Diabetes mellitus, Parkinson oder infolge einer Querschnittslähmung – ob angeboren oder nach einem Unfall.(1)
Eine Stuhlinkontinenz kann aber auch durch starkes Übergewicht und Darmprobleme, beispielsweise eine chronische Verstopfung, das Reizdarm-Syndrom oder Durchfall auftreten.(1)
Inkontinenz als Nebenwirkung bei Arzneimitteln
Verschiedene Medikamente und Wirkstoffe können das Risiko für eine Inkontinenz erhöhen. Beispiele hierfür sind:(2)
- Diuretika, die in der Behandlung von Bluthochdruck, Herzinsuffizienz (Herzschwäche) und Wassereinlagerungen zum Einsatz kommen. Sie fördern die Flüssigkeitsausscheidung und können jede Form der Inkontinenz erzeugen.
- ACE-Hemmer, die häufig bei einer Herzinsuffizienz eingenommen werden. Sie bewirken beispielsweise eine Stressinkontinenz (Unterform der Harninkontinenz).
- Betarezeptorenblocker, die bei Bluthochdruck eingesetzt werden. Sie reizen die Blase und erhöhen somit das Risiko einer Dranginkontinenz (Unterform der Harninkontinenz).
- Cholinesterase-Hemmer, die bei Demenz verabreicht werden. Auch sie reizen die Blase und erhöhen damit das Risiko einer Dranginkontinenz (Unterform der Harninkontinenz).
Inkontinenz im Alter
Laut der Deutschen Gesellschaft für Geriatrie (DGG) ist die Inkontinenz, insbesondere die Harninkontinenz, vor allem bei älteren Menschen ein Thema. Schätzungen nach sind etwa 40 Prozent der über 70-Jährigen in Deutschland harn-inkontinent.(4)
Ein Grund dafür ist, dass unser Gewebe im Laufe des Lebens an Elastizität verliert. Dadurch senkt der Beckenboden ab und die natürlichen Öffnungen (Harnröhre, Vagina, After) werden aufgedehnt. Das kann die Verschlussmechanismen von Blase und Darm beeinträchtigen. In der Folge leiden Betroffene an einer Harn- oder Stuhlinkontinenz.(1)
Darüber hinaus gilt die Inkontinenz bei älteren Menschen weniger als Symptom einer Erkrankung, die unmittelbar den Urogenitaltrakt betrifft, wie etwa Nieren- oder Blasensteine. Vielmehr wird die Inkontinenz im Alter als Syndrom verstanden: ein Zusammenwirken verschiedener Faktoren, das mit dem Älterwerden einhergeht.
So können altersbedingte Mobilitätseinschränkungen, die Einnahme von mehreren Medikamenten gleichzeitig oder kognitive Störungen eine Inkontinenz auslösen. Aus diesem Grund können sich die Behandlungsmethoden für ältere Inkontinenz-Patienten von denen für jüngere Betroffene unterscheiden.(2)
Inkontinenz bei Frauen in der Schwangerschaft und nach einer Geburt
In der Schwangerschaft drückt die wachsende Gebärmutter zunehmend auf die Blase. Viele werdende Mütter verspüren dann häufig einen starken Harndrang, vor allem im ersten und letzten Trimester.
Eine geschwächte Beckenbodenmuskulatur kann der Auslöser für eine Harn- und/oder Stuhlinkontinenz sein. Denn durch die Schwangerschaft und Entbindung werden der Bauchraum sowie der Beckenbereich stark beansprucht. Dabei kann eine Harninkontinenz durch Verletzungen der Beckenmuskulatur, des Bindegewebes oder einzelner Nerven entstehen.
So haben Frauen auch noch nach einer Geburt ein erhöhtes Harninkontinenz-Risiko. In vielen Fällen stellt sich eine Harninkontinenz, die unmittelbar nach der Entbindung eingetreten ist, innerhalb eines Jahres wieder ein.
Darüber hinaus erleiden Frauen häufiger eine Stuhlinkontinenz als Männer. Auch dies ist vorwiegend Ursachen wie einer Geburt geschuldet. Denn beim Durchtritt des kindlichen Kopfes kann der Schließmuskel (Sphinkter) verletzt werden, sodass er nicht mehr einwandfrei funktioniert. Das kann eine spätere Stuhlinkontinenz bei der Frau auslösen.(5)
Inkontinenz und Harntrakt bei Frauen, © pflege.de
Inkontinenz bei Männern nach einer Prostatektomie
Eine Prostatektomie beschreibt die operative Entfernung der Prostata bei einer vergrößerten Prostata oder bei Prostatakrebs. Neben der Prostata muss der Arzt auch Teile der Harnröhre und des Schließmuskels entfernen.
Ist die Funktion des Harnblasenschließmuskels nicht mehr intakt, sollte der Harnröhrenschließmuskel mit einem angeleiteten Kontinenz-/Schließmuskeltraining trainiert werden.
Bei einem Großteil der Fälle bessert sich die Harninkontinenz innerhalb der ersten Wochen oder Monate nach der Prostata-Operation.(6)
Inkontinenz und Harntrakt bei Männern, © pflege.de
Inkontinenz durch psychische Ursachen
Psychosoziale Belastungen in Folge von beruflichem oder privatem Stress können das Risiko für eine Harn- und Stuhlinkontinenz erhöhen. Denn Alltagssorgen, emotionale Anspannung sowie Aufregung belasten das Nervensystem des Menschen und können sich somit auf unsere Blasen- sowie Darmentleerung auswirken. Liegt eine Inkontinenz bereits vor, kann psychischer Stress diese auch verstärken.
Diagnose und Tests bei Inkontinenz
Eine Harninkontinenz sowie Stuhlinkontinenz können verschiedene Ursachen haben und sich als leichte oder schwere Inkontinenz herausstellen. Um die genauen Ursachen zu ermitteln und die Beschwerden zu lindern, braucht es ein ausführliches Arztgespräch (Anamnese) und körperliche Untersuchungen.
Daraufhin erwägt der Arzt die entsprechende Inkontinenz-Behandlung. Betroffenen steht eine Vielzahl von wirksamen Heil- und Hilfsmitteln zur Verfügung, mit denen sich eine Inkontinenz in vielen Fällen sogar erfolgreich behandeln lässt.
Zu welchem Facharzt bei Inkontinenz-Beschwerden?
Die Deutsche Kontinenz Gesellschaft unterstützt Sie bei der Expertensuche zum Thema Inkontinenz: Hier geben Sie Ihre Postleitzahl an und bekommen die medizinische Unterstützung in Ihrer Nähe angezeigt. Grundsätzlich sind Sie mit einer Inkontinenz bei Arztpraxen folgender Fachrichtungen an richtiger Stelle:
- Urologie: Fachgebiet Krankheiten der harnbildenden und -ableitenden Organe sowie des männlichen Geschlechtsorgans
- Gynäkologie: Fachgebiet Frauenheilkunde und Geburtshilfe
- Proktologie: Fachgebiet Erkrankungen des Enddarms
- Neurologie: Fachgebiet Erkrankungen des Nervensystems und der Muskulatur
- Geriatrie: Fachgebiet Altersheilkunde
Anamnese bei Inkontinenz-Beschwerden
Eine ausführliche Anamnese ist der erste Schritt, wenn Inkontinenz-Beschwerden abgeklärt werden sollen. Unter folgenden Kriterien sollte die Anamnese bei einem Arzt beziehungsweise bei einer Ärztin oder einer Kontinenzfachkraft erfolgen:
- Dauer der Beschwerden und mögliche Ursachen
- Erscheinungsbild der Inkontinenz
- (Eventuell) relevante, erfolgte Therapie
- Aktuelle Medikation
- Vorerkrankungen
- Trinkverhalten beziehungsweise Trinkgewohnheiten
- Stuhlgewohnheiten
- Art und Einsatz von Hilfsmitteln
- Erwartungen der Betroffenen an eine Therapie
- Kognitive Einflüsse auf die Kontinenzsituation
- Einflüsse durch Mobilität auf die Kontinenzsituation
- Einflüsse der Umgebung (Licht, Farben, et cetera) auf die Kontinenzsituation
- Leidensdruck und psychosoziale Faktoren
Zur Einschätzung der Kontinenzsituation ist es hilfreich, wenn die betroffene Person ein sogenanntes Miktionsprotokoll (drei Tage bei Verdacht auf eine Harninkontinenz) beziehungsweise ein Stuhlprotokoll (mindestens eine Woche) führt. In diesen Dokumenten wird jede Urin- beziehungsweise Darmentleerung notiert.

Körperliche Untersuchungen bei Inkontinenz-Beschwerden
Um die genauen Ursachen einer Inkontinenz herauszufinden, folgt auf die Anamnese meist eine körperliche Untersuchung. Diese umfasst je nach Einzelfall verschiedene Maßnahmen.
Eine Hautinspektion, bei der der Bauch sowie äußere Geschlechtsorgane auf Auffälligkeiten wie Entzündungen, Hautirritationen oder Schleimhautveränderungen untersucht werden.
Einen Hustentest, der Aufschluss darüber gibt, ob die betroffene Person bei halb gefüllter Blase unter Belastung Urin verliert.
Eine Urin-Untersuchung, um eventuelle Blutbeimengungen, Eiweiß und Bakterien im Urin nachzuweisen und den pH-Wert zu ermitteln.
Eine sogenannte urodynamische Untersuchung, mit der der Blasendruck und die Aktivität der Beckenbodenmuskulatur ermittelt wird. Mit den gemessenen Werten können Ärzte den Grad einer Inkontinenz und die erforderlichen Therapieoptionen genauer bestimmen. Leidet die betroffene Person an einer neurologischen Harninkontinenz, wird die Blasendruckmessung in regelmäßigen Abständen durchgeführt.
Eine Überprüfung der mentalen sowie körperlichen Leistungsfähigkeit. Mit diesen Informationen können Ärzte besser einschätzen, inwieweit die betroffene Person physiotherapeutische Maßnahmen (zum Beispiel Beckenbodentraining) umsetzen oder Verhaltensänderungen vornehmen kann.
Körperliche Untersuchungen bei Inkontinenz
Inkontinenz: Folgen
Die Folgen von Inkontinenz können die Lebensqualität der Betroffenen zunehmend verschlechtern. Aus Angst vor einem peinlichen Missgeschick oder genereller Schamgefühle neigen viele Inkontinenz-Patienten dazu, sich immer mehr aus ihrem sozialen Umfeld zurückzuziehen. Sie verzichten beispielsweise auf ihre Hobbies und treffen sich immer seltener mit Freunden.
Dieser soziale Rückzug kann in vielen Fällen zur Vereinsamung führen. Die psychischen Folgen einer Inkontinenz reichen von Angstzuständen bis hin zu Depressionen.(1)
Hautschäden durch Inkontinenz
Hautschäden im Intimbereich bei einer Inkontinenz entstehen meist an den Stellen, die in ständiger Berührung mit Urin beziehungsweise Stuhl sind. Denn hierdurch ist die Haut gereizt und angreifbar. Entsprechende Risikozonen sind meistens der Damm, der Bereich um den Anus herum sowie die Pobacken.(7)
Menschen mit einer Inkontinenz haben ein erhöhtes Risiko für Rötungen, Entzündungen sowie Hautschäden im Intimbereich. Diese Beschwerden werden in der Medizin unter dem Begriff Inkontinenz-assoziierte Dermatitis, kurz IAD, zusammengefasst.(7)
Unkontrollierter Urinverlust beziehungsweise Stuhlverlust erhöht außerdem das Risiko für Dekubitus (Wundliegen) im Genitalbereich, insbesondere bei bettlägerigen Personen.(1)
Eine geschädigte Haut ist anfällig für Infektionen. So können bei einer Inkontinenz durch Hautschäden im Intimbereich beispielsweise Pilzerkrankungen und bakterielle Entzündungen entstehen.(7)
Daher ist es besonders wichtig, dass Betroffene und Pflegende auf eine sorgfältige Intimhygiene achten und den Hautzustand genau beobachten.
Harninfektionen und Inkontinenz
Häufig gehen auch Harnwegsinfektionen mit einer Inkontinenz einher, die Ursache einer Harnblasen- und/oder Nierenbeckenentzündung sein können. Hier ist eine fachärztliche Abklärung beim Urologen oder einer Gynäkologin erforderlich.(1)
Therapie / Behandlung bei Inkontinenz
Es gibt keine pauschalen Therapie-Empfehlungen bei Inkontinenz. Der Behandlungsplan muss individuell nach der jeweiligen Inkontinenz-Ursache, der Inkontinenz-Form und dem Ausmaß der Beschwerden ausgerichtet sein. Die Erfolgsaussichten sind umso höher, je früher die Inkontinenz behandelt wird. Darum sind Früherkennung und Beratung wichtige Wegbereiter zur Prävention und Symptomkontrolle bei einer Inkontinenz.
Hier ein erster Überblick über mögliche Behandlungsmethoden bei einer Inkontinenz:
- Verhaltenstherapie
- Spezielle Trainings (Blasentraining, Toilettentraining, Beckenbodentraining)
- Bestimmte Hilfsmittel
- Medikamente
- Operation (nur, wenn konservative Maßnahmen keine Besserung bewirken)
Verhaltenstherapie bei Inkontinenz
Eine Verhaltenstherapie umfasst Maßnahmen, die die Betroffenen selbst steuern können. Ziel dabei ist es, die Blase und den Darm besser zu kontrollieren.
Eine ausgewogene Ernährung und ein gesunder Lebensstil können sich positiv auf eine gesunde Blasen- und Darmfunktion auswirken. Aus diesem Grund setzt die Verhaltenstherapie bei einer Inkontinenz bei den eigenen Gewohnheiten an.
Betroffene sollten dabei auf folgende Punkte achten:
- Trinken Sie ausreichend Wasser über den Tag.
- Verzichten Sie auf alkoholische, kohlensäurehaltige und koffeinhaltige Getränke.
- Verzichten Sie auf Nikotin.
- Bewegen Sie sich regelmäßig. Bauen Sie 30 Minuten Bewegung fünfmal die Woche ein, beispielsweise ein Spaziergang im Wald.
- Trainieren Sie Ihre Blase mit unseren nachfolgenden Tipps.
Ergänzend dazu können Achtsamkeitsübungen Ihnen dabei helfen, ein besseres Gefühl für den Drang zu entwickeln und die Blase sowie den Darm kontrollieren zu können.
Blasentraining bei Harninkontinenz
Wussten Sie, dass Sie eine Harninkontinenz auch durch Ihr eigenes Verhalten auslösen können? Nämlich, wenn Sie zu oft oder zu selten zur Toilette gehen. Die goldene Mitte dazwischen ist der gesündere Weg.
- Gehen Sie zu oft zur Toilette kann sich Ihre Blase an die kleineren Urinmengen gewöhnen, sodass sie irgendwann nicht mehr so gut fähig ist, größere Mengen zu halten.
- Gehen Sie zu selten zur Toilette, riskieren Sie wiederum, dass Ihre Blasenmuskulatur ständig überdehnt wird. In bestimmten Berufen ist dies häufig der Fall, beispielsweise bei langen LKW-Fahrten, im Verkauf oder Lehramt. Hier hilft ein Ausscheidungsplan: Ausreichend trinken und alle zwei bis drei Stunden Wasser lassen.
Wie Sie Ihren Blasenmuskel trainieren können, lesen Sie im pflege.de-Ratgeber Blasentraining.
Ausreichend trinken bei Blasentraining
Auch, wenn Sie aus Angst vor einem Malheur vorsorglich weniger trinken, bewirkt dies eher das Gegenteil: Denn so werden Ihre Nieren unzureichend mit Flüssigkeit versorgt und produzieren einen hoch konzentrierten Urin, der Ihre Blase reizt und den Harndrang nur umso verstärkt. Darum kann es sinnvoll sein, die Blase zu trainieren und gleichzeitig auf eine optimale Flüssigkeitszufuhr zu achten.
Zusammenfassend bedeutet das also: Gehen Sie weder „nochmal vorsorglich“ zur Toilette noch bewusst seltener und trinken Sie am Tag mindestens 1,5 bis 2 Liter Wasser.
Toilettentraining bei Inkontinenz
Das sogenannte Toilettentraining kann auf verschiedene Arten durchgeführt werden. So zählen beispielsweise feste Entleerungszeiten und Blasentraining zu möglichen Therapiemaßnahmen. Je nach Pflegesituation können Pflegefachkräfte und/oder pflegende Angehörige das Toilettentraining unterstützen.
Hierzu ein paar Beispiele:
- Gemeinsam erstellen Sie einen Ausscheidungsplan, anhand dem die betroffene Person selbstständig zur Toilette geht.
- Die Pflegeperson erinnert regelmäßig an den Toilettengang und die betroffene Person geht selbstständig zum WC.
- Die Pflegeperson initiiert und begleitet den Toilettengang. Eventuell unterstützt sie die betroffene Person beim Weg zur Toilette und Lösen der Kleidung.
Beckenbodentraining: Übungen für einen starken Beckenboden
Insbesondere das Beckenbodentraining hat sich als besonders wirksam für die Besserung oder Heilung einer Inkontinenz bewiesen. Der Grund: Die Beckenbodenmuskulatur spielt eine essenzielle Rolle für die einwandfreie Blasen- und Darmfunktion. Geeignete Übungen verhelfen Betroffenen dazu, ihre Beckenbodenmuskulatur zu spüren und damit ihren Beckenboden langfristig zu stärken.
Neben dem Beckenbodentraining, können sogenannte Biofeedback-Übungen Betroffene unterstützen, ihre Beckenbodenmuskulatur besser zu steuern. Dabei führen ausgebildete Therapeuten eine Sonde in die Vagina oder den Darm, die elektrische Reize abgibt. Durch diese Reize sollen die betroffenen Personen ihren Beckenboden besser spüren.
Medikamente gegen Inkontinenz
Grundsätzlich lassen sich alle Formen der Harninkontinenz mit dem Wirkstoff Desmopressin medikamentös behandeln. Das Medikament mindert übermäßigen Durst, Harndrang und häufiges Wasserlassen. Das Medikament ist sowohl in Tablettenform als auch als Nasenspray erhältlich.
Bei einer Dranginkontinenz können sogenannte Anticholinergika wirksam sein, die Blasenfunktionsstörungen reduzieren sollen. Allerdings sollte das Medikament nur bedingt bei älteren Patienten eingesetzt werden. Denn manche Medikamente dieses Wirkstoffes können die Wahrnehmung beeinträchtigen und das Sturzrisiko erhöhen.
Zur medikamentösen Behandlung der Belastungsinkontinenz kommt vorrangig Duloxetin zum Einsatz. Duloxetin gilt als erstes speziell gegen die Belastungsinkontinenz wirkendes Medikament. Es soll die Funktion des Harnröhren-Schließmuskels stärken.
Liegt eine Stuhlinkontinenz vor, können Ärzte Medikamente mit dem Arzneistoff Loperamid verschreiben. Loperamid drosselt die Bewegung der Darmmuskulatur und dickt den Stuhl ein, wodurch sich die Kontinenz verbessern kann.
Chirurgische Therapie: Inkontinenz-Operation
In Einzelfällen, besonders bei schwerwiegenden Beeinträchtigungen durch die Inkontinenz, können operative Eingriffe sinnvoll sein.
Zu den chirurgischen Möglichkeiten zählt beispielsweise ein künstlicher Schließmuskel. Dieser besteht aus einer Verschlussmanschette, einer Pumpe und einem Reservoir, wo die Flüssigkeit gespeichert wird. Die Manschette wird kreisförmig um den Enddarm (bei Stuhlinkontinenz) oder um die Harnröhre (bei Harninkontinenz) gelegt.
Eine Operation bei Inkontinenz muss immer individuell auf die jeweilige Person abgestimmt sein. Medizinische Fachkräfte müssen vorab folgende Fragen klären, die in die Planung des Eingriffs mit einbezogen werden:
- Wie sehr leidet die Person unter der Inkontinenz?
- Wurde die Person bereits operiert?
- Liegen Vorerkrankungen vor?
Inkontinenz-Hilfsmittel auf Rezept: Als Dauerverordnung
Wenn eine Inkontinenz bei Ihnen oder Angehörigen vorliegt, können spezielle Inkontinenzmittel helfen. Diese sollen Inkontinenzpatienten bestmöglich versorgen, Folgeerkrankungen vermeiden und die Lebensqualität verbessern. Je nach Bedarf können krankenversicherte Personen das Inkontinenzmaterial wählen, das ihrem Bedarf entspricht.
Hier finden Sie eine kurze Übersicht zu den besonders beliebten aufsaugenden Hilfsmitteln:
- Inkontinenzeinlagen
- Inkontinenzunterhosen (auch Pants genannt)
- Inkontinenzslip mit wieder verschließbaren Klebebändern (umgangssprachlich auch Inkontinenzwindeln)
- Inkontinenzvorlagen in Kombination mit Fixierhose
- Bettschutzeinlagen (einweg, waschbar) über die Pflegeversicherung im Rahmen der sogenannten Pflegehilfsmittel zum Verbrauch mit einer Erstattung bis zu 42 Euro pro Monat
Gemäß Paragraf 33 SGB V haben Krankenversicherte mit einer Inkontinenz Anspruch auf die Versorgung mit Inkontinenzhilfen, sofern die Produkte im Hilfsmittelverzeichnis beziehungsweise Hilfsmittelkatalog gelistet sind. Um das Inkontinenzmaterial als Krankenkassenleistung zu erhalten, benötigt die versicherte Person ein Rezept für Inkontinenzmaterial. Dieses verschreibt ein Arzt, nachdem die Diagnose Inkontinenz vorliegt.
Müssen Betroffene auf längere Sicht mit Inkontinenzprodukten versorgt werden, empfiehlt es sich, dass sie sich eine Dauerverordnung für Inkontinenzmaterial ausstellen lassen.
Professionelle Pflegeplanung: Maßnahmen bei Inkontinenz
Harn- und Stuhlinkontinenz sind in der Pflege wichtige Themen. Besonders, weil es den Intimbereich betrifft, müssen Pflegepersonen ein hohes Maß an Professionalität sowie Einfühlungsvermögen mitbringen. Dazu hat das Deutsche Netzwerk für Qualitätsentwicklung in der Pflege (DNQP) einen Expertenstandard zum Thema Kontinenzförderung in der Pflege entwickelt, welcher Ziele und Pflegemaßnahmen festhält.(8)
Natürlich werden die Maßnahmen individuell und bedarfsgerecht auf den pflegebedürftigen Patienten abgestimmt. Dahingehend muss die jeweilige Kontinenz-Situation anhand folgender Kriterien eingeschätzt werden:
- Bestehen Risikofaktoren für eine Inkontinenz?
- Zeigt die Person Anzeichen, die auf eine Inkontinenz hinweisen?
Anhand dieser Informationen erstellt die Pflegefachkraft ein sogenanntes Kontinenz-Profil.
Kontinenz-Profile im Überblick
Das Kontinenz-Profil ermittelt die Pflegefachkraft mithilfe von bestimmten Kennzeichen, die in der folgenden Tabelle gelistet sind. Unterschieden wird zwischen einer unabhängigen, einer abhängigen sowie einer nicht kompensierten Inkontinenz.(9)
Folgende Fragen müssen dazu geklärt werden:
- Kommt es zu unwillkürlichen Stuhl- oder Harnverlusten?
- Wendet die Person bereits Maßnahmen der Kontinenzförderung an?
- Benötigt die Person personelle Unterstützung?
Unabhängige kompensierte Inkontinenz
Kennzeichen einer unabhängigen kompensierten Inkontinenz sind:
- Unfreiwilliger Stuhl- oder Harnverlust
- Keine personelle Unterstützung bei der Versorgung mit Inkontinenz-Hilfsmitteln
Abhängige kompensierte Inkontinenz
Kennzeichen einer abhängigen kompensierten Inkontinenz sind:
- Unfreiwilliger Stuhl- oder Harnverlust
- Personelle Unterstützung bei der Inkontinenzversorgung ist notwendig
Nicht-kompensierte Inkontinenz
Kennzeichen einer nicht-kompensierten Inkontinenz sind:
- Unfreiwilliger Stuhl- oder Harnverlust
- Unversorgte Inkontinenz
Kontinenzprofil wurde bestimmt – was nun?
Schließlich berät die Pflegefachkraft den Patienten und gegebenenfalls seine pflegenden Angehörigen zu geeigneten Maßnahmen zur Kontinenzförderung oder zum Umgang mit der Inkontinenz. Anschließend erstellt die Pflegefachkraft einen Maßnahmenplan und setzt diesen im Rahmen der ambulanten oder stationären Pflege kontinuierlich um.
Inkontinenzprophylaxe: Hilfen und Maßnahmen
Ziel der sogenannten Inkontinenzprophylaxe ist es, unkontrolliertem Stuhl- oder Harnverlust gezielt entgegenzuwirken. Eine geeignete Maßnahme hierbei ist beispielsweise das Beckenbodentraining. Denn dieses lindert nicht nur die Beschwerden einer bestehenden Inkontinenz, sondern kann auch vorbeugend wirken.
Darüber hinaus gibt es weitere Maßnahmen, die einer Inkontinenz vorbeugen können:
- Blasentraining
- Toilettentraining
- Übergewicht vermeiden
- Entspannungsübungen (Yoga, Meditation, Qi-Gong oder Tai-Chi)
Häufig gestellte Fragen
Was ist Inkontinenz?
Inkontinenz steht für einen ungewollten Urin- oder Stuhlverlust. Verliert die betroffene Person ungewollt Urin, liegt eventuell eine Harninkontinenz vor. Entleert sie ungewollt ihren Darm und verliert dabei Stuhl, liegt unter Umständen eine Stuhlinkontinenz vor. Je nach Ursache, kann eine Inkontinenz verschiedene Formen annehmen und Ausprägungen haben.
Was bedeutet Inkontinenz für die Betroffenen?
Aus Sorge und Scham verschweigen Menschen mit einer Inkontinenz ihre Beschwerden häufig über einen längeren Zeitraum. Oft ziehen sie sich zunehmend zurück und verbringen die meiste Zeit zuhause – in direkter Badezimmernähe. Darunter leidet auf Dauer nicht nur das soziale Leben, sondern auch der eigene Selbstwert. Das offene Gespräch über die Inkontinenz-Beschwerden ist der erste wichtige Schritt, damit beim Arzt die genauen Ursachen abgeklärt und entsprechende Behandlungsmöglichkeiten eingeleitet werden können.
Welche Inkontinenzformen gibt es?
Grundsätzlich gibt es zwei verschiedene Inkontinenzformen: die Harninkontinenz und die Stuhlinkontinenz. Harninkontinenz bezeichnet den ungewollten Urinverlust, während Stuhlinkontinenz den ungewollten Verlust von flüssigem oder festem Stuhl meint.
Harninkontinenz tritt deutlich häufiger auf und lässt sich noch weiter unterteilen:
- Belastungsinkontinenz / Stressinkontinenz: Unfreiwilliger Abgang bei körperlicher Belastung
- Dranginkontinenz: Urinverlust nach ausgeprägt starkem Harndrang
- Mischinkontinenz: Unkontrollierter Urinabgang bei körperlicher Belastung verbunden mit einem starken Harndrang
- Reflexinkontinenz: Harnverlust kann nicht vom Gehirn gesteuert werden und passiert reflexartig
- Überlaufinkontinenz: Blase entleert sich nicht vollständig und „läuft über“
Wie wird man inkontinent?
Eine Inkontinenz kann ganz unterschiedliche Ursachen haben. Grundsätzlich nimmt das Risiko für eine Inkontinenz mit dem Alter zu. In diesem Ratgeber informieren wir Sie zu möglichen Inkontinenz-Ursachen & Risikofaktoren. Hierzu vorab eine schnelle Übersicht:
- Inkontinenz durch Krankheiten der Organe und Nerven
- Inkontinenz als ungewollte Nebenwirkung bei Arzneimitteln
- Inkontinenz im Alter
- Inkontinenz bei Frauen in der Schwangerschaft und nach einer Geburt
- Inkontinenz bei Männern nach einer Prostatektomie
- Inkontinenz durch psychische Ursachen
Was tun bei einer Inkontinenz?
Der wichtigste Schritt bei Inkontinenz-Beschwerden: Sprechen Sie offen darüber und suchen Sie aktiv nach Beratung und Unterstützung. Wenden Sie sich beispielsweise an Ihren Arzt des Vertrauens oder direkt an spezialisierte Kontinenz-Zentren.
Welcher Arzt hilft mir bei Inkontinenz?
Leiden Sie an Inkontinenz, wenden Sie sich bestenfalls an einen qualifizierten Facharzt wie den Urologen oder an das Personal eines Kontinenz-Zentrums. Ärzte mit folgenden Fachrichtungen können Ihnen helfen:
- Urologie
- Gynäkologie
- Proktologie
- Neurologie
- Geriatrie
Was hilft wirklich bei Inkontinenz?
Die Maßnahmen in der Therapie einer Inkontinenz müssen individuell auf die Inkontinenz-Form und Ursache abgestimmt sein. Daher ist es wichtig, mit einem Arzt über die Symptome zu sprechen und gemeinsam geeignete Hilfen bei Inkontinenz zu besprechen.
Zu möglichen Hilfsmaßnahmen gehört beispielsweise das Beckenbodentraining bei Inkontinenz. Je nach Schweregrad steht der Person unterschiedliches Inkontinenzmaterial (aufsaugende oder ableitende Produkte) zur Verfügung, das eine Inkontinenz möglichst diskret versorgen soll.
Ein chirurgischer Eingriff sollte erst dann in Betracht gezogen werden, wenn alle nicht-operativen Therapiemaßnahmen erfolglos waren.
Was hilft gegen Harndrang?
Unsere Inkontinenz-Expertin Angelika Sonnenberg empfiehlt Ihnen folgende Strategien, um den ersten Harndrang zu unterdrücken:
- Zählen Sie rückwärts.
- Telefonieren Sie.
- Atmen Sie tief ein und aus.
- Sprechen Sie Gedichte laut aus.
- Trainieren Sie Ihren Beckenboden. Durch die zusammengezogenen Muskeln (auch Kontraktion) können Sie Ihren Harndrang unterdrücken.
Ist eine Inkontinenz heilbar?
Das lässt sich nicht pauschal beantworten und ist von Fall zu Fall unterschiedlich. Ob eine Inkontinenz heilbar ist, hängt beispielsweise davon ab, welche Form der Inkontinenz vorliegt, welche Erkrankung ihr zugrunde liegt und wie stark sie ausgeprägt ist. Durch eine gezielte Therapie lassen sich die Beschwerden aber in vielen Fällen deutlich verbessern oder sogar heilen.
Grundsätzlich muss ein Arzt die Behandlung individuell an den Patienten und seine Lebenssituation anpassen.
Welche Inkontinenz-Hilfsmittel gibt es?
Inkontinenz-Hilfsmittel sollen in erster Linie die Lebensqualität der Betroffenen verbessern und Folgeerkrankungen vermeiden. Dazu stehen Patienten verschiedene Inkontinenzhilfen zur Verfügung. Zu den beliebtesten zählen aufsaugende Inkontinenzartikel, die am Körper getragen werden, den Urin aufnehmen und vor Hautreizungen schützen. Dazu zählen beispielsweise:
- Inkontinenzeinlagen
- Inkontinenzvorlagen in Kombination mit Fixierhose
- Inkontinenzunterhosen (auch Inkontinenz-Pants genannt)
- Inkontinenzslip mit wieder verschließbaren Klebebändern (umgangssprachlich auch Inkontinenzwindeln)
- Bettschutzeinlagen
Darüber hinaus gibt es funktionell-anatomische Hilfsmittel, die sich der jeweiligen Geschlechtsanatomie anpassen und die Blasenfunktion unterstützen sollen. Erhältlich sind folgende Produkte:
- Für Frauen: Inkontinenztampons, Ringpessare, Harnröhren-Plugs
- Für Männer: Penisklemme, Penisbändchen
Neben Toilettenhilfen wie Urinflaschen oder Toilettenstühlen eignen sich in vielen Fällen auch ableitende Hilfsmittel, die die Flüssigkeit aus den Harnwegen in einen Behälter transportieren. Grundsätzlich sollten inkontinente Personen mit ihrem Arzt besprechen, welche Inkontinenzprodukte in ihrem individuellen Fall die geeignetsten sind.