Diabetes mellitus (Zuckerkrankheit): Übersicht, Anzeichen & Symptome
Inhaltsverzeichnis
Diabetes mellitus (Zuckerkrankheit): Definition
Bei einem Diabetes mellitus, umgangssprachlich auch ,,Zuckerkrankheit“ genannt, ist der Zuckerstoffwechsel im Körper gestört. Die Bauchspeicheldrüse ist hierbei nicht mehr in der Lage, das Hormon Insulin zu bilden. Insulin wirkt erhöhten Blutzuckerwerten entgegen, die auf lange Sicht mit gesundheitlichen Folgen einhergehen, wenn Sie diese nicht behandeln.(1)
Die Rolle von Insulin
Sobald ein gesunder Mensch kohlenhydrathaltige Lebensmittel isst, beispielsweise Obst, spalten Proteine im Darm Kohlenhydrate in einzelne Zuckermoleküle (Glukose). Im Verdauungsprozess gelangen die Glukosemoleküle vom Dünndarm in den Blutkreislauf, woraufhin der Blutzucker steigt. Die Bauchspeicheldrüse erhält das Signal, Insulin zu bilden, welches die Glukose in die Zellen schleust und so den Blutzucker senkt. Dieser Schritt ist wichtig, damit die Zellen Energie für essenzielle Stoffwechselvorgänge erhalten.
Je nach Diabetes-Typ bildet die Bauchspeicheldrüse wenig bis gar kein Insulin mehr oder das Insulin verliert an Wirkung. Wenn es dem Körper an Insulin fehlt oder es nicht wirkt, bleiben die Zuckermoleküle im Blut. Es kommt zur Überzuckerung (Hyperglykämie), die auf Dauer zu gesundheitlichen Schäden führen kann, insbesondere in den Nieren, dem Nerven- sowie Herz-Kreislaufsystem. Dabei stellt der diabetische Fuß einer der häufigsten Folgeerscheinungen bei einem schlecht eingestellten Blutzucker dar.(2)
Diabetes mellitus: Typen
Die Medizin unterscheidet mehrere Diabetes-Typen, die sich anhand der Ursachen, der Funktion der Bauchspeicheldrüse und dem Alter der Erkrankten differenzieren.
Während ein Typ-1-Diabetes beispielsweise größtenteils angeboren ist oder in jungen Jahren entsteht, erkranken häufig erwachsene sowie ältere Menschen an Typ-2-Diabetes.(3)
Diabetes mellitus: Ursachen
Die Bauchspeicheldrüse ist das Schlüsselorgan bei Diabetes mellitus. Bei einem Typ-1-Diabetes greift das Immunsystem die Bauchspeicheldrüse an und zerstört dauerhaft die insulinbildenden Zellen. Die Medizin spricht hier von einer Autoimmunreaktion, deren konkrete Ursache bei Diabetes noch ungeklärt ist. Überdies kann ein Typ-1-Diabetes genetisch veranlagt sein. Das heißt, es liegt ein erhöhtes Risiko vor, wenn mindestens ein Elternteil an Diabetes erkrankt ist.
Ein Typ-2-Diabetes hingegen ist meist die Folge von einer Kombination aus:
- Übergewicht
- Ungesunde Ernährung
- Starker Nikotin- und Alkoholkonsum
- Chronischer Stress
Infolgedessen reagieren die Zellen weniger empfindlich auf das Insulin. Dadurch wirkt das Insulin schwächer und kann die Zellen für die Glukosemoleküle nicht öffnen. Die Folge ist, dass der Blutzuckerspiegel steigt.(3)
Diabetes mellitus: Symptome
Je länger ein Diabetes unerkannt bleibt, desto stärker steigt der Blutzucker und es können die ersten Symptome eintreten. Allerdings deuten viele auf den ersten Blick nicht unbedingt auf einen Diabetes hin.
Da es bei einem Diabetes an Insulin mangelt, gelangen die Zuckermoleküle nicht in die Zellen, sodass diese eine neue Energiequelle benötigen. Darum greift der Körper bei einer Überzuckerung auf die Fettreserven zurück. Aus den Fettmolekülen bildet er sogenannte Ketonkörper, die nun die fehlende Energie bereitstellen.
Sobald hohe Mengen an Ketonkörper entstehen, liegt eine Ketoazidose vor. Eine starke Ketoazidose ist ein Anzeichen für eine Diabetes-Erkrankung und löst unterschiedliche Symptome aus.(3)
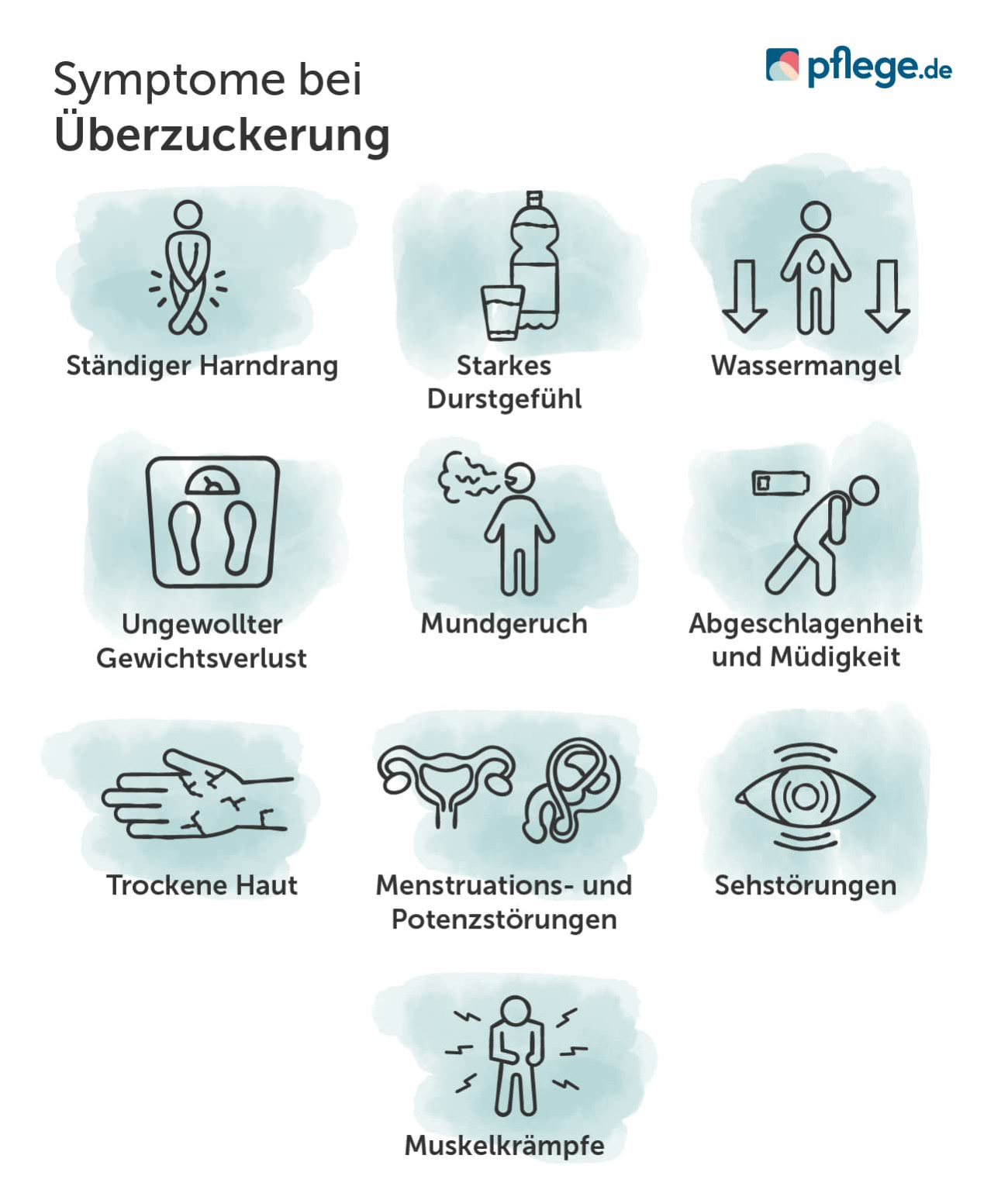
Symptome bei einer Überzuckerung
Da die Symptome auf dem ersten Blick uneindeutig sein können, besteht die Gefahr einer Fehldiagnose, insbesondere bei Typ-1-Diabetes. Deswegen sind immer weitere Untersuchungen und Tests für eine richtige Diabetes-Diagnose unerlässlich.(4)
Ständiger Harndrang, starkes Durstgefühl und Wassermangel
Bei einer langanhaltenden Überzuckerung versucht der Körper, den überschüssigen Blutzucker über den Urin auszuscheiden. Dadurch können Sie einen starken Harndrang verspüren. Oftmals ist es ein Anzeichen auf Diabetes, wenn der Harndrang nachts auftritt, die sogenannte Nykturie. Damit Sie den Wasserverlust wieder ausgleichen, tritt ein starkes Durstgefühl ein, welches den Harndrang wiederum verstärkt. Dies kann langfristig einen Wassermangel im Körper begünstigen.(3)(5)
Ungewollter Gewichtsverlust
Mit einem erhöhten Blutzucker können Wassermangel, Appetitlosigkeit sowie häufigem Erbrechen auftreten. Beide letztere erschweren die Nahrungsaufnahme, weswegen das Gewicht in kurzer Zeit schnell sinken kann.(3)(5)
Mundgeruch
Eine Ketoazidose führt zu einem stechenden Mundgeruch. Sie erkennen eine Ketoazidose daran, wenn es aus dem Mund nach Apfelessig oder Nagellackentferner riecht. Nagellackentferner enthalten häufig den Stoff Aceton, der in die Gruppe der Ketonkörper gehört.(3)(5)
Diabetes und Inkontinenz
Bei dauerhaft erhöhten Blutzuckerwerten können Nervenschäden entstehen, die zur gestörten Blasenfunktion führen. Die diabetische Zystopathie beschreibt eine neurologische Störung, bei der das Gehirn kein Signal erhält, dass die Blase voll ist. In diesem Fall verspüren Betroffene keinen Harndrang und verlieren ungewollt Urin. Jedoch entleert sich die Blase dabei nicht vollständig, sondern ein Restharn verbleibt.
Betroffene einer Überlaufinkontinenz, einer Form der Harninkontinenz, geben dann unkontrolliert tröpfchenweise den restlichen Urin aus der Blase ab.(6)
Sonstige Anzeichen auf einen Diabetes
Weitere Anzeichen auf einen Diabetes sind:
- Abgeschlagenheit und Müdigkeit
- Trockene Haut
- Menstruations- und Potenzstörungen
- Sehstörungen
- Muskelkrämpfe
Wenn Sie diese Symptome bei sich erkennen, empfehlen wir Ihnen, Ihren Hausarzt aufzusuchen.
Diabetes-Screening: Test, Werte & Diagnose
Bei einem Verdacht auf Diabetes können Sie sich heutzutage auf aussagekräftige Diabetes-Tests für eine zuverlässige Diagnose verlassen. Des Weiteren dienen einige Tests zur Früherkennung eines Typ-2-Diabetes, falls Sie ein erhöhtes Risiko aufgrund von bestimmten Faktoren haben.
Um einen Diabetes zu diagnostizieren, bedient sich der Arzt an zwei unterschiedlichen Messungen:
- Der Langzeitblutzuckerwert (HbA1c) gibt Auskunft darüber, wie hoch Ihr Blutzucker in den letzten drei Monaten gewesen ist.
- Bei einem oralen Glukosetoleranztest misst der Arzt Ihren Nüchtern-Blutzucker und den Blutzucker, nachdem Sie eine zuckerhaltige Lösung getrunken haben.
Je nach Höhe der jeweiligen Wert, kann er auf einen Diabetes schließen.(7)
Abhängig von dem Diabetes-Typen besprechen Sie mit Fachkräften aus der Diabetologie Ihre individuellen Therapieoptionen.
Diabetes: Behandlung
Je früher die Diagnose erfolgt, desto besser lernen Sie, mit der Erkrankung umzugehen. Außerdem können Sie so und mit der modernen Medizin das Risiko von Folgeerkrankungen reduzieren. In der Therapie von Typ-1-Diabetes kommt die neueste Technologie zum Einsatz, die Ihren Alltag erleichtern kann.
Wichtig ist es, dass Sie Ihre Kontrolluntersuchungen im Quartal beziehungsweise im Jahr bei Ihrem Diabetologen wahrnehmen. Messen und protokollieren Sie Ihren Blutzucker mit einem Diabetes-Tagebuch oder einer App, damit der Arzt Ihre bei Blutzuckerentgleisungen anpassen kann.
Die Behandlung von Diabetes richtet sich nach dem jeweiligen Typen. So müssen beispielsweise Menschen mit Typ-1-Diabetes sich ein Leben lang Insulin zuführen. Hier können Sie auf Insulinpen, Spritzen oder eine Insulinpumpe zurückgreifen, wohingegen ein Typ-2-Diabetes zunächst Tabletten zur Therapie bedarf. Erst wenn die Tabletten nicht effektiv wirken, benötigen auch Menschen mit Typ-2-Diabetes Insulininjektionen.
Diabetes und Ernährung
Ihre Ernährung spielt eine unabdingbare Rolle in der Diabetes-Therapie. Menschen mit Typ-1-Diabetes richten Ihren Insulinbedarf danach, wie viele Kohlenhydrate sie zu einer Mahlzeit essen. Daher lernen sie in Schulungen, wie viele Kohlenhydrate gewisse Lebensmittel enthalten. Grundsätzlich müssen sie keine Abstriche in ihrer Ernährung machen, sofern kein gesundheitsförderlicher Bedarf besteht – sprich wenn kein Übergewicht vorliegt oder sie sich ungesund ernähren.(8)
Da Typ-2-Diabetes meistens durch Übergewicht und eine ungesunde Ernährung bedingt ist, lernen Menschen mit Typ-2-Diabetes in einer Ernährungsberatung, wie sie ihre Ernährung verbessern können und an Gewicht verlieren.
Unterzuckerung (Hypoglykämie)
Das Ziel der Therapie bei Diabetes ist es, nicht nur Überzuckerungen zu vermeiden, sondern auch Unterzuckerungen (Hypoglykämien) und einen diabetischen Schock. Menschen mit Diabetes unterzuckern, sobald sie mehr Insulin im Blut haben, als sie eigentlich benötigen. Zusätzlich können Sport und Hitze die Wirkung vom Insulin verstärken, sodass Betroffene hierbei regelmäßig ihre Werte kontrollieren sollten.
Anhand der folgenden Symptome können Sie eine Unterzuckerung bemerken:
- Kalter Schweiß
- Herzrasen
- Schwindel
- Zittern
- Heißhunger auf Süßes
- Sehstörungen

Symptome bei einer Unterzuckerung
Diabetischer Schock
Bei einem diabetischen Schock handelt es sich um einen akuten Notfall, bei dem Sie sofort handeln sollten. Eine Unterzuckerung, die nicht behoben wird, kann zur Ohnmacht führen. Suchen Sie in jedem Fall einen Arzt zur Abklärung Ihrer Symptome auf. Sollten Sie eine bewusstlose Person auffinden, verständigen Sie einen Notarzt. Drehen Sie die Person in die stabile Seitenlage und verabreichen Sie dieser keine Nahrung oder Getränke, da Erstickungsgefahr droht.
Hier gilt es, sofort den Notruf (112) zu informieren und den Betroffenen keinesfalls allein zu lassen – er kann in ein diabetisches Koma fallen, das im schlimmsten Fall tödlich ausgeht.
Diabetischer Fuß
Eine weitere Folge der Erkrankung mit erheblichem Ausmaß ist das diabetische Fußsyndrom (auch diabetischer Fuß). Denn ein schlecht oder gar nicht behandelter Diabetes kann zu sogenannten diabetischen Wunden führen, unter anderem an den Füßen.
Menschen mit Diabetes sollten ihren Füßen daher besonders viel Aufmerksamkeit schenken. Bereits milde Symptome wie trockene Haut und Hornhautbildung am Fuß können auf ein diabetisches Fußsyndrom hindeuten. In dem Fall sollten Betroffene mit ihrem Arzt sprechen und klären, ob eine medizinische Fußpflege zur Prävention in Frage kommt. Wenn der Arzt tatsächlich krankhafte Veränderungen feststellt und ein Rezept verschreibt, werden die Kosten der Behandlung in der Regel von der Krankenkasse übernommen.
Mögliche Folgeerkrankungen bei Diabetes
Diabetes mellitus kann eine Vielzahl von Folgeerkrankungen verursachen, insbesondere wenn der Blutzuckerspiegel über einen längeren Zeitraum schlecht eingestellt ist. Demzufolge haben Menschen mit Diabetes ein erhöhtes Risiko für verschiedene Folgeerkrankungen. Beispiele hierfür sind:
- Diabetische Retinopathie (Erkrankung der Netzhaut am Auge)
- Diabetische Nephropathie (Erkrankung der Nieren)
- Diabetische Neuropathie (Erkrankung der Nerven)
- Diabetischer Fuß
- Arterienverkalkung
- Herzinfarkt
- Schlaganfall
Die Entwicklung von Folgeerkrankungen kann durch eine gute Blutzuckerkontrolle, regelmäßige Arztbesuche und eine gesunde Lebensweise hinausgezögert oder ganz verhindert werden. Auch das Management von Risikofaktoren wie Bluthochdruck und hoher Cholesterinspiegel ist entscheidend.
Häufig gestellte Fragen
Was bedeutet Diabetes mellitus?
Diabetes mellitus bezeichnet eine Störung des Zuckerstoffwechsels. Der Begriff stammt aus dem Griechischen und bedeutet „honigsüßer Durchfluss“. Aufgrund von unterschiedlichen Ursachen kann die Bauchspeicheldrüse nicht mehr das Hormon Insulin bilden, welches den Blutzucker senkt. Während bei einem Typ-1-Diabetes ein absoluter Insulinmangel vorliegt, kann die Bauchspeicheldrüse bei Typ-2-Diabetes noch geringe Mengen bilden. Allerdings kann das Insulin dann nicht wirklich wirken.
Welche und wie viele Arten von Diabetes gibt es?
Es gibt vier unterschiedliche Diabetes-Typen. Bei einem Typ-1-Diabetes bildet die Bauchspeicheldrüse kein Insulin mehr. Dieser Typ ist meistens eine Folge von Autoimmunreaktionen, bei denen das Immunsystem die Bauchspeicheldrüse angreift. Ein Typ-2-Diabetes hingegen ist die Folge von einem ungesunden Lebensstil und erhöhtem Körpergewicht. Außerdem gibt es Diabetes mellitus Typ 3, der durch Gendefekte und Erkrankungen der Bauchspeicheldrüse bedingt ist. Schwangere Frauen können am sogenannten Gestationsdiabetes erkranken.
Zu welchem Arzt sollten Diabetiker hin?
In allererster Linie ist der Diabetologe der richtige Ansprechpartner, um die Blutzuckerwerte zu überprüfen und gegebenenfalls die Therapie anzupassen. Außerdem führt er Untersuchungen durch, um die Nieren-, Leber- und Herzfunktion zu überprüfen. Weitere Ärzte, die regelmäßig bei Diabetes im Jahr aufgesucht werden sollten, sind Zahn- und Augenärzte.
Wie hoch darf der Blutzucker sein?
Bei einem gesunden Menschen sollte der Nüchtern-Blutzucker zwischen 70 und 100 Milligramm pro Deziliter (mg/dL) liegen. Das entspricht 3,9 bis 5,6 Millimol pro Liter (mmol/L). Wenn sich der Blutzucker darüber befindet, sollten weitere Tests zur Abklärung erfolgen. (#*topic_63848b5ada56b*#)
Wie merkt man einen Diabetes?
Wenn Sie bei sich ein starkes Durstgefühl, häufiges Wasserlassen, Abgeschlagenheit, einen starken Gewichtsverlust oder auch einen Mundgeruch (wie Apfelessig oder Nagellackentferner) feststellen, sollten Sie Ihren Hausarzt zur Abklärung aufsuchen.
Wie stellt man Diabetes fest?
Mit einer Blutuntersuchung misst Ihr Arzt den Blutzucker und den Langzeitblutzucker, der einen Durchschnitt des Blutzuckers der letzten drei Monate abbildet. Sind diese erhöht, kann ein Diabetes mellitus vorliegen. Zusätzlich kann er einen oralen Glukosetoleranztest durchführen. Bei diesem Test misst er Ihren Blutzucker und anschließend trinken Sie eine glukosehaltige Lösung. Wenn Ihr Blutzucker danach erhöht bleibt, kann das ebenfalls auf einen Diabetes deuten.
Was tun bei Überzuckerung?
Klären Sie folgende Fragen zunächst. Haben Sie die Kohlenhydrate falsch berechnet? Sind Sie aktuell krank? Ist der Katheter von Ihrer Insulinpumpe oder Ihr Insulinpen verstopft? In der Regel legt ein Diabetologe mit Ihnen fest, wie viel Insulin Sie bei einem erhöhten Blutzucker nachspritzen sollten. Wichtig ist, dass Sie keinen Sport treiben und den Blutzucker regelmäßig kontrollieren. Wenn er nicht sinkt, testen Sie sich auf eine Ketoazidose mit Urin- oder Blutteststreifen und gehen gegen diese vor. Im Notfall suchen Sie einen Arzt auf.
Was senkt den Blutzucker?
Das Hormon Insulin befördert den Blutzucker aus dem Blut in die Zellen, wodurch der Blutzuckerspiegel sinkt. Wenn Sie zu viel Insulin abgeben, kommt es zur Überzuckerung. Ebenfalls kann zu viel körperliche Bewegung den Blutzucker senken, sofern der Blutzuckerspiegel vor dem Sport nicht erhöht ist. Daher sollten Sie immer vor und während dem Sport den Blutzucker kontrollieren.
Wie macht sich eine Unterzuckerung bemerkbar?
Eine Unterzuckerung können Sie anhand verschiedener Symptome bemerken. Ihre Knie zittern, Sie können sich schlecht konzentrieren und sind nervös, Sie schwitzen stark (kalter Schweiß), verspüren einen starken Heißhunger auf Süßes und haben Herzrasen.
Wie kann man Diabetes vorbeugen?
Das Risiko eines Typ-2-Diabetes können Sie mit einem gesunden Lebensstil senken. Eine Kombination aus einer Ernährung, die reich an Ballaststoffen und pflanzlichen Proteinen ist, und Sport sowie das Meiden von Alkohol, Nikotin und Stress können das Risiko senken. Das Risiko von Typ 1 hingegen können Sie nicht beeinflussen.
Wie viele Diabetiker gibt es in Deutschland?
In Deutschland leben ungefähr 8,5 Millionen Menschen mit Diabetes. Davon haben 95 Prozent Diabetes mellitus Typ 2. Pro Jahr erkranken knapp 600.000 Menschen an Diabetes.








