Stuhlinkontinenz: Definition
Eine Stuhlinkontinenz liegt vor, wenn Darmgase, flüssiger oder fester Stuhl unkontrolliert entweichen. Betroffene können den Zeitpunkt der Entleerung nicht mehr zuverlässig selbst bestimmen. Eine „richtige“ Bezeichnung für die Stuhlinkontinenz lautet Darminkontinenz. Seltener wird auch von Kotinkontinenz gesprochen.

Erscheinungsformen einer Stuhlinkontinenz
Symptome und Anzeichen bei Stuhlinkontinenz
Erste Symptome einer Stuhlinkontinenz liegen vor, wenn immer wieder Darmgase beziehungsweise Blähungen entweichen, ohne dass Betroffene dies bemerken. In dem Fall können sie den Abgang der Winde nicht mehr beeinflussen.
Ein weiteres Anzeichen einer Stuhlinkontinenz ist, wenn Betroffene regelmäßig Verschmutzungen der Unterwäsche auffinden, weil kleine Mengen an Darmschleim oder Stuhl unkontrolliert austreten. Besonders deutlich zeigt sich diese Form der Inkontinenz, wenn Betroffene flüssigen Stuhl nicht mehr zurückhalten können.
In schweren Fällen von Stuhlinkontinenz können Betroffene selbst festen Stuhl nicht mehr halten.
Hautschäden durch Stuhlinkontinenz
Durch ständigen Kontakt mit Stuhl oder sonstigen Darminhalten kann die Haut geschädigt werden und sich entzünden. Wenn es so weit kommt, spricht die Medizin von einer sogenannten Inkontinenz-assoziierten Dermatitis, kurz IAD. Um einer IAD vorzubeugen, kommen verschiedene Maßnahmen in Frage.
Stuhlinkontinenz: Grade
Je nachdem, wie stark die Darminkontinenz ausgeprägt ist und welche Symptome auftreten, wird die Stuhlinkontinenz in drei unterschiedliche Grade eingeteilt.
Je höher der Grad, desto schwerer liegt die Stuhlinkontinenz vor:(2)
- Grad 1: Unkontrollierter Abgang von Winden und Darmschleimhaut mit leichter Wäscheverschmutzung.
- Grad 2: Unkontrollierter Abgang von Winden und von flüssigem Stuhl.
- Grad 3: Völlig unkontrollierter Abgang von festem Stuhl, flüssigem Stuhl und von Winden.
Mit einem Punktesystem die Stuhlinkontinenz noch genauer bestimmen
Neben diesen drei Graden gibt es ein Punktesystem, mit dem Ärzte die Schwere der Stuhlinkontinenz noch genauer bestimmen können. Hierbei vergeben Ärzte Punkte für die Häufigkeit und Art der Inkontinenzereignisse.(2)
Betroffene können zwischen 1 und 20 Punkte erreichen. Je höher die Zahl ist, desto schwerer ist die Stuhlinkontinenz.
Arten der Inkontinenzereignisse:
- Fester Stuhl
- Flüssiger Stuhl
- Luft
- Inkontinenzvorlagen nötig
- Einfluss auf die Lebensgewohnheiten
Die Häufigkeit des jeweiligen Inkontinenzereignisses wird folgendermaßen bewertet:
- Nie: 0 Punkte
- Selten (weniger als einmal pro Monat): 1 Punkt
- Manchmal (weniger als einmal pro Woche): 2 Punkte
- Häufig (weniger als einmal pro Tag und mehr als einmal pro Woche): 3 Punkte
- Immer (mehr als einmal pro Tag): 4 Punkte
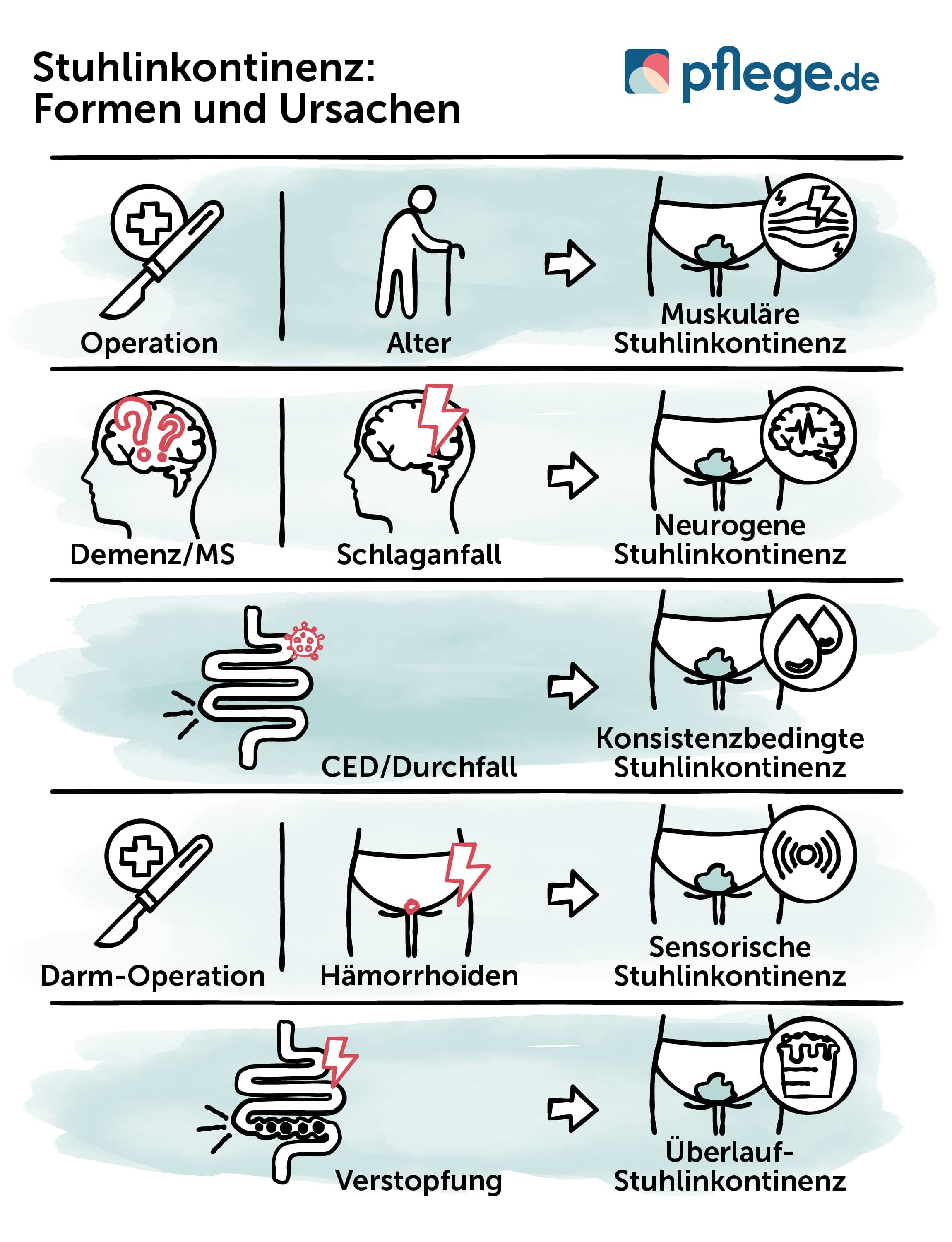
Stuhlinkontinenz: Formen und ihre Ursachen
Die kontrollierte Ausscheidung von Stuhl ist ein komplexer Vorgang, an dem viele Faktoren beteiligt sind. Daher können ganz unterschiedliche Störungen in diesem Ablauf als Ursache für eine Darminkontinenz in Frage kommen.
Je nach Ursache unterscheidet die Medizin folgende Formen der Stuhlinkontinenz:
- Muskuläre Stuhlinkontinenz
- Neurogene Stuhlinkontinenz
- Konsistenzbedingte Stuhlinkontinenz
- Sensorische Stuhlinkontinenz
- Überlauf-Stuhlinkontinenz
Formen und Ursachen einer Stuhlinkontinenz
Muskuläre Stuhlinkontinenz
Bei der muskulären Stuhlinkontinenz ist der Schließmuskel nicht mehr intakt, der an der Stuhlspeicherung und -ausscheidung beteiligt ist. Schließmuskelschwäche oder Schließmuskeldefekte gelten als häufigste Ursache für eine Stuhlinkontinenz. Ein Schaden des Schließmuskels kann zum Beispiel durch eine Operation ausgelöst werden. Häufig kann auch eine nachlassende Gewebeelastizität im Alter Ursache für die muskulären Störungen sein, die eine Stuhlinkontinenz auslösen können.
Neurogene Stuhlinkontinenz
Störungen im Nervensystem können ebenso eine Stuhlinkontinenz zur Folge haben. Bei der neurogenen Stuhlinkontinenz verspüren Betroffene keinen Stuhldrang, weil die Nervenimpulse falsche, unzureichende oder keine Informationen über den Füllstand des Darms an das Gehirn weitergeben. Solche Nervenschäden gehen oftmals mit Krankheiten wie Schlaganfall, Demenz oder Multiple Sklerose (MS) einher.(3)
Konsistenzbedingte Stuhlinkontinenz
Die Stuhlkonsistenz spielt bei einer Stuhlinkontinenz ebenfalls eine Rolle. So beeinträchtigt dünnflüssiger Stuhl die Kontinenz. Chronisch-entzündliche Darmerkrankungen (CED) wie Colitis ulcerosa oder Morbus Crohn, die vor allem mit Durchfällen einhergehen, führen in vielen Fällen zu einer Stuhlinkontinenz.(4)
Zudem liegen bei einer Colitis ulcerosa in der Regel entzündliche Veränderungen an der Darmwand vor. Wandveränderungen im Enddarm können zusätzlich die Speicherfunktion der sogenannten Rektumampulle, dem oberen Teil des Mastdarms, einschränken.
Leidet ein Patient an Morbus Crohn am Enddarm, können Fistelbildungen den Schließmuskel nachhaltig stören.
Sensorische Stuhlinkontinenz
Bei der sensorischen Stuhlinkontinenz ist die sensible Wahrnehmung der Analkanalschleimhaut gestört, weswegen Betroffene den Stuhldrang nicht mehr spüren können. Mögliche Ursachen sind beispielsweise Hämorrhoiden oder Operationen am Darm.
Überlauf-Stuhlinkontinenz
Wenn bei einer langanhaltenden Verstopfung der Stuhl nicht vollständig ausgeschieden wird und zu lange im Dickdarm verbleibt, verliert er zunehmend Flüssigkeit, dickt ein und staut sich im Darm. In der Folge kann nur flüssiger Stuhl daran vorbei und tritt ungewollt aus. In diesem Fall liegt eine Überlaufinkontinenz vor.(3)
Stuhlinkontinenz bei Männern und Frauen
Laut der Deutschen Kontinenz Gesellschaft leiden mehr Frauen als Männer an einer Darminkontinenz. So kommt die Stuhlinkontinenz bei Frauen etwa vier- bis fünfmal häufiger vor. Neben den unterschiedlichen anatomischen Gegebenheiten im Beckenraum kann die Belastung durch Schwangerschaften und Geburten ein Grund für die ungleiche Verteilung von Stuhlinkontinenz bei Männern und Frauen sein.(1)
Stuhlinkontinenz nach der Geburt
Der Beckenboden bildet als Muskelgeflecht den Abschluss des Beckens nach unten und trägt die Bauchorgane. Der Schließmuskel im Beckenboden dichtet Blase und Anus nach unten ab. Ein geschwächter Beckenboden kann die Entstehung einer Stuhlinkontinenz begünstigen.(4)
Sinkt der Beckenboden in Folge einer Geburt ab, wird auch der Schließmuskel um den Anus nicht mehr in seiner vorgesehenen Position gehalten. Der Schließmuskel dichtet folglich nicht mehr zuverlässig ab, sodass Darmschleim oder sogar fester Stuhl unkontrolliert austreten.
Zudem kann es trotz Vorsichtsmaßnahmen während der Geburt zu einem Dammriss kommen. Ein Dammriss ist eine Verletzung des Gewebes zwischen der Vulva und dem Anus.(3)
In manchen Fällen wird gleichzeitig der nahegelegene Anal-Schließmuskel verletzt, sodass er nicht mehr einwandfrei funktioniert. In der Folge verliert die Betroffene die Kontrolle über den Zeitpunkt der Stuhlausscheidung. Derartige Kontinenzprobleme können entweder unmittelbar nach der Schwangerschaft auftreten oder Monate sowie Jahre nach der Geburt entstehen.
Stuhlinkontinenz im Alter
Mit zunehmendem Alter nimmt bei Frauen die Gewebeelastizität des Beckenbodens ab, wodurch das Risiko einer Stuhlinkontinenz steigen kann. Generell ist das Risiko einer Stuhlinkontinenz bei beiden Geschlechtern im Alter erhöht, da die Schließmuskulatur auf natürliche Weise schwächer wird.
Stuhlinkontinenz nach einer Operation
Auch nach Operationen im Analbereich kann es zu einer Darminkontinenz kommen. Chirurgische Eingriffe in diesem Bereich sind zum Beispiel nötig, wenn Darmtumore oder Hämorrhoiden entfernt werden müssen oder sich Analfisteln gebildet haben.(4)
Analfisteln sind schmerzhafte röhrenförmige Verbindungen zwischen dem Anus und Organen oder der Haut. Meistens bilden sich Analfisteln als Begleiterscheinung von chronisch-entzündlichen Darmerkrankungen, wie Morbus Crohn und Colitis Ulcerosa.
Zwar werden inzwischen zunehmend schonende Operationsverfahren angewandt, bei denen der Schließmuskel erhalten bleibt. Nichtsdestotrotz können Vernarbungen in der nahen Umgebung und der Verlust von Darmanteilen nach der Operation eine Darminkontinenz auslösen.
Diagnose einer Stuhlinkontinenz
Menschen mit einer Stuhlinkontinenz kann es aus Scham unangenehm sein, mit einem Arzt über die Beschwerden zu sprechen. Dabei ist ein Arztbesuch der erste wichtigste Schritt. Nur so kann die genaue Ursache für die Stuhlinkontinenz geklärt werden und entsprechende Maßnahmen getroffen werden.
Zu Beginn erfragt der Arzt in einem Anamnesegespräch die Beschwerden, die Häufigkeit des ungewollten Stuhlverlust und die Stuhlinkontinenz. Hier hilft ein Stuhltagebuch, um einen besseren Überblick zu verschaffen.(1)
Anschließend tastet er den Enddarmbereich mit den Fingern ab. Auf diese Weise kann der Arzt prüfen, ob Störungen im Schließmuskel vorliegen oder das Beckenbodengewebe schwach ist.(1)
Für eine genauere Untersuchung kann eine Spiegelung des Enddarms oder Dickdarms erfolgen, falls Schäden oder Erkrankungen im Darm vermutet werden. Ein Endoskop ermöglicht einen Überblick über das Darmgewebe. Bei einer Darmspiegelung entscheidet der Patient, ob er eine Vollnarkose oder lokale Betäubung wünscht.(1)
Ein Stuhltest auf Blut, auch genannt okkulter Bluttest, gehört in der Regel nicht zur Routinediagnostik bei Stuhlinkontinenz. Er kann jedoch in bestimmten Situationen ergänzend sinnvoll sein.
Behandlung / Therapie einer Stuhlinkontinenz
Die Behandlungsmethoden einer Darminkontinenz richten sich immer nach der jeweiligen Ursache. Ist eine Krankheit für die Stuhlinkontinenz verantwortlich, muss zunächst diese Grunderkrankung therapiert werden.
Auch können bestimmte Medikamente eine Stuhlinkontinenz auslösen oder verstärken. In diesen Fällen sollten Sie nochmal ärztlichen Rat einholen, ob der Medikamentenplan gegebenenfalls verändert werden kann.
In vielen Fällen tragen bereits sogenannte konservative Therapien mit Verhaltenstraining, Ernährungs- und Physiotherapie zu einer Besserung der Beschwerden bei. Erst wenn diese keine Besserung der Beschwerden erzielen, sollten operative Maßnahmen in Betracht gezogen werden.
Grundsätzlich kommen folgende Behandlungsmöglichkeiten bei einer Stuhlinkontinenz in Frage:(1)
- Stuhlregulierung
- Beckenbodentraining
- Biofeedback
- Elektrostimulation
- Operationen
- Medikamente
Stuhlregulierung bei Stuhlinkontinenz
Ein wichtiger Schritt bei der Stuhlinkontinenz-Therapie ist die sogenannte Stuhlgangsregulierung (auch Stuhlregulierung). Dabei geht es um eine möglichst weiche Stuhlkonsistenz: Ihr Stuhl sollte weder zu fest noch flüssig sein. Ziel der Stuhlregulierung ist es außerdem, dass Sie regelmäßig die Toilette besuchen, um Ihren Darm zu entleeren.
Ernährung bei Stuhlinkontinenz
Zudem hat die Ernährung einen entscheidenden Einfluss auf die Stuhlkonsistenz. Demnach sollten Sie sich bei einer Stuhlinkontinenz möglichst ballaststoffreich und ausgewogen ernähren. Blähende Lebensmittel (Bohnen, Kohl oder Ähnliches) sollten Sie vermeiden. Stark quellende Getreideschalen (Haferflocken, Quinoa) oder Saaten, wie etwa indische Flohsamen, sorgen hingegen für ein höheres Stuhlvolumen und normalisieren dadurch Ihre Stuhlkonsistenz.
Darüber hinaus können Sie mit einer ausreichenden Flüssigkeitsaufnahme deutliche Verbesserungen erzielen. Jedoch sollten Sie koffeinhaltige Getränke (Kaffee, schwarzer und grüner Tee) oder Alkohol vermeiden, da sie Ihren Darm zusätzlich reizen. Hilfreich kann außerdem regelmäßige Bewegung sein. Spaziergänge unterstützen bekanntlich die Verdauung.
Beckenbodentraining: Übungen bei Stuhlinkontinenz
Ein geschwächter Beckenboden kann sowohl ein Risikofaktor für die Stuhlinkontinenz als auch für die Harninkontinenz sein. Stärken Sie daher den Beckenboden mit gezielten Übungen. Regelmäßiges Beckenbodentraining dient nicht nur der Stuhlinkontinenz-Behandlung, sondern auch der Vorbeugung.
Biofeedback bei Stuhlinkontinenz
Die sogenannte Biofeedback-Methode eignet sich insbesondere für Stuhlinkontinenz-Patienten, die Probleme haben, den eigenen Beckenboden und die Schließmuskelspannung selbst bewusst wahrzunehmen. Ein Biofeedbackgerät kann Betroffenen dabei helfen.
Dazu wird ein kleiner Ballon im Analkanal platziert, der gezielt zusammengedrückt werden muss. Über ein Signal wird der betroffenen Person während des Schließmuskeltrainings angezeigt, wie hoch der jeweilige Kneifdruck ist. Auf diese Weise wird das Beckenbodentraining effizienter.
Elektrostimulation bei Stuhlinkontinenz
Die sogenannte Elektrostimulation kann dabei unterstützen, die Schließmuskelfunktion wieder zu verbessern. Bei dieser gängigen Methode wird der Schließmuskel durch Reizstrom passiv angespannt und langsam gestärkt. Dabei handelt es sich um keine schmerzhafte Therapie und dauert pro Sitzung ungefähr 20 Minuten.
Operationen bei Darminkontinenz
Wenn konservative Therapien keine ausreichende Verbesserung bringen, können bei einer Darminkontinenz auch Operationen wieder zur Kontinenz verhelfen. Hierbei unterscheidet die Medizin zwischen zwei Verfahren:
- Sakrale Nervenstimulation (sogenannter Darmschrittmacher)
- Operationen am Schließmuskel
Sakrale Nervenstimulation (sogenannter Darmschrittmacher)
Bei Nervenschäden im Beckenbereich kann die sakrale Nervenstimulation zum Erfolg führen. Bei diesem Verfahren wird ein kleiner Schrittmacher ins Gesäß implantiert, der schwache elektrische Impulse an die sogenannten Sakralnerven abgibt. Die Sakralnerven sind die Nerven, die Beckenboden, Darm und Blase steuern. Das fördert in der Regel die Darm-Kontinenz, kann sich aber auch bei einer Blasenschwäche positiv auswirken. Deshalb wird in diesem Zusammenhang auch vom Darm- oder Blasenschrittmacher gesprochen. Zur Stuhlentleerung beziehungsweise Blasenentleerung wird der Schrittmacher einfach abgeschaltet.
Operationen am Schließmuskel
Ist ein verletzter Schließmuskel für die Darminkontinenz verantwortlich, kommen drei Operationsverfahren am Schließmuskel in Frage:
- Sphinkter-Reparatur: Defekte am Schließ- und Ringmuskel (fachsprachlich Sphinkter) werden unter Vollnarkose meistens mit einer Naht repariert.
- (Natürliche) Schließmuskel-Rekonstruktion: Der defekte Schließmuskel wird rekonstruiert. Dazu wird die Muskellücke, die beispielsweise durch einen Dammriss entstanden ist, mit einem körpereigenen Implantat ersetzt. Das Implantat wird meist aus einem Muskel des Oberschenkels gewonnen.
- (Künstliche) Schließmuskel-Rekonstruktion: Ist eine Schließmuskelrekonstruktion nicht möglich, kann auch ein künstlicher Schließmuskel implantiert werden. Dies ist allerdings ein komplexer Eingriff, der nur selten durchgeführt wird. Das Risiko einer Infektionsgefahr ist durch den Fremdkörper sehr hoch.
Medikamente bei Stuhlinkontinenz
Abführmittel (Laxanzien) können den Stuhlgang fördern oder gegen eine Verstopfung zum Einsatz kommen. Sogenannte Peristaltikhemmer bewirken das Gegenteil und werden bei Durchfallerkrankungen eingesetzt. Beide Medikamente können dadurch die Stuhlgänge der Betroffenen regulieren.
Bei dünnflüssigem Stuhl sorgen Flohsamenschalen dafür, überschüssiges Wasser im Darm zu binden und den Stuhlgang zu formen. Auf diese Weise wird der Stuhl fest.
Bei der transanalen Irrigation (kurz: TAI) wird das Rektum und der Dickdarm mit warmem Wasser „gespült“. Oft ist diese Form der Darmentleerung nur alle zwei, drei oder auch mehr Tage notwendig. Eine Anleitung durch eine Kontinenzfachkraft, Stomatherapeutin oder Proktologen ist empfehlenswert.

Hilfsmittel bei Stuhlinkontinenz
Viele Stuhlinkontinenz-Patienten ziehen sich aus Scham zurück und meiden häufig Aktivitäten mit anderen Menschen oder außerhalb der eigenen vier Wände. Um eine soziale Isolation zu verhindern und für mehr Lebensqualität zu sorgen, stehen Betroffenen unterschiedliche Hilfsmittel zur Verfügung.
Wichtige Stuhlinkontinenz-Hilfsmittel sind:
- Aufsaugendes Inkontinenzmaterial
- Analtampon
- Stuhlauffangbeutel
- Anale Irrigation
Diese Hilfsmittel können die Stuhlinkontinenz zwar nicht heilen, aber sie geben Betroffenen ein sichereres Gefühl im Alltag zurück. Auch für Pflegende sind Stuhlinkontinenz-Hilfsmittel eine große Hilfe im Pflegealltag.
Aufsaugendes Inkontinenzmaterial bei Stuhlinkontinenz
Personen, die unter einer Stuhlinkontinenz leiden, können vor allem auf aufsaugendes Inkontinenzmaterial zurückgreifen. Bei einer Stuhlinkontinenz eignen sich insbesondere größere Systeme. Dazu zählen beispielsweise wieder-verschließbare Produkte wie Inkontinenzhosen oder Windeln für Erwachsene.
Dadurch, dass sie großflächig sind und viel Flüssigkeit aufnehmen können, bieten sie einen sicheren Rundumschutz.
Pflegehilfsmittel zum Verbrauch
Zudem können Patienten auf Bettschutzeinlagen zurückgreifen. Diese schützen die Matratze und andere Oberflächen, falls der Stuhl ungewollt austritt. Einweg-Bettschutzeinlagen gehören zu den sogenannten Pflegehilfsmitteln zum Verbrauch.
Wenn Sie einen Pflegegrad haben und zuhause gepflegt werden, erstattet Ihre Pflegekasse die Kosten für diese Produkte im Wert von bis zu 42 Euro monatlich.
Häufig gestellte Fragen
Was ist Stuhlinkontinenz?
Stuhlinkontinenz beschreibt den Austritt von Gasen, dünnflüssigem oder festem Stuhl, der nicht kontrolliert werden kann. Stuhlinkontinenz wird auch Darminkontinenz genannt. Grundsätzlich sind Frauen aufgrund anatomischer Ursachen und in Folge von Geburten häufiger betroffen als Männer. Zudem steigt das Risiko im Alter an, da die Gewebeelastizität und auch die Schließmuskulatur auf natürliche Weise abnimmt.
Was sollten Patienten bei Stuhlinkontinenz tun?
Bei Anzeichen einer Stuhlinkontinenz, sollte der erste Schritt sein, die Hilfe eines Arztes zu suchen. Auch, wenn es schwerfällt über das Thema Stuhlinkontinenz zu sprechen, weil es nach wie vor mit viel Scham verbunden ist. Dabei können Betroffene in vielen Fällen dank verschiedener Behandlungsmöglichkeiten sogar wieder kontinent werden. Der Arzt wird dem Betroffenen womöglich viele Fragen stellen, um die Ursache seiner Beschwerden zu ermitteln. Daher ist es ratsam, ein sogenanntes Stuhltagebuh zu führen. Dieses hilft auch dem Patienten dabei, sein eigenes Stuhlgangsverhalten kennenzulernen und Auffälligkeiten zu dokumentieren.
Welcher Arzt kann mir bei Stuhlinkontinenz helfen?
Grundsätzlich können Sie sich zunächst an Ihren Hausarzt wenden, falls Sie Stuhlinkontinenz-Symptome bei sich entdecken. Er kann schon erste Untersuchungen vornehmen und die Ursache ermitteln. Womöglich wird er Sie anschließend an einen Arzt mit Spezialwissen überweisen, der dabei hilft, eine Lösung zu finden. Dazu kommen Ärzte folgender Fachrichtungen in Frage:
- Proktologe, bei Erkrankungen des Enddarmes
- Neurologe, bei Nervenschäden
- Geriater, bei altersbedingter Stuhlinkontinenz














