Alzheimer-Definition: Was ist Alzheimer?
Die sogenannte Alzheimer-Krankheit ist eine neurodegenerative Erkrankung und die häufigste Form von Demenz. Korrekt wird die Alzheimer-Erkrankung als „Demenz vom Alzheimer-Typ“ oder „Morbus Alzheimer“ bezeichnet – „Morbus“ bedeutet Krankheit. Im normalen Sprachgebrauch sind auch die Bezeichnungen Alzheimer-Krankheit oder Alzheimer-Demenz verbreitet.(1)
Neurodegenerativ bedeutet, dass Zellen des Nervensystems nach und nach geschädigt werden und absterben beziehungsweise ihre Funktion nicht mehr erfüllen können. Das Nervensystem umfasst unser Gehirn, das Rückenmark und die Nerven, die unseren Körper durchziehen.
Alzheimer: Alter und Häufigkeit
Laut der Deutschen Alzheimer Gesellschaft (DAlzG) lebten Ende 2021 in Deutschland rund 1,8 Millionen Menschen mit Demenz. In den meisten Fällen handelt es sich um eine Alzheimer-Demenz. Grundsätzlich kann Alzheimer in jedem Alter auftreten.
Die Wahrscheinlichkeit, an einer Demenz zu erkranken, steigt jedoch deutlich ab einem Alter von 65 Jahren und wird von da an mit jedem Jahr wahrscheinlicher.
Mit 20, 30 oder 40 Jahren eine Demenz zu bekommen, ist eher unwahrscheinlich – dennoch möglich. In seltenen Fällen können somit auch Menschen an Alzheimer oder anderen Demenzformen erkranken, die weit jünger als 50 Jahre sind.
Zudem sind Frauen in der Demenz-Statistik deutlich häufiger vertreten als Männer.(2)
Unterschied zwischen Alzheimer und Demenz
In jedem Fall gibt es einen Unterschied zwischen den Begriffen Alzheimer und Demenz.
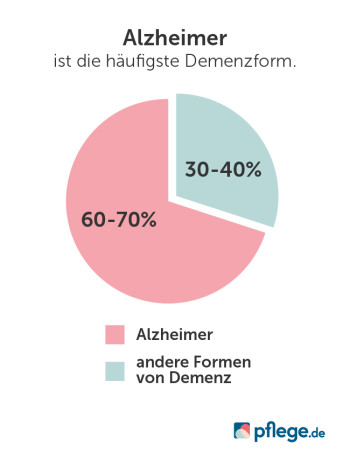
Demenz ist ein Oberbegriff für rund 50 verschiedene Erkrankungen des Gehirns.
Somit ist nicht jede Demenz automatisch Alzheimer.(2)
Die Demenz vom Alzheimer-Typ ist allerdings eine dieser 50 Erkrankungen und mit 60 bis 70 Prozent aller Erkrankungsfälle sogar die häufigste Demenzform.(3)
Alzheimer: Symptome und Anzeichen
Erste Anzeichen für Alzheimer sind meist leichte Gedächtnis-, Kommunikations- und Orientierungsstörungen.
Da die Alzheimer-Krankheit nach und nach voranschreitet, verstärken sich die Symptome im Verlauf der Erkrankung.
pflege.de gibt Ihnen einen Überblick über die häufigsten Warnzeichen und Symptome bei Alzheimer.(4)(5)
Alzheimer-Symptome im Überblick, © pflege.de
Alzheimer: Symptome und Anzeichen beim Gedächtnis
Vergesslichkeit ist oft eines der ersten und auffälligsten Anzeichen von Alzheimer. Anfangs betrifft es das Kurzzeitgedächtnis, sodass Betroffene kürzlich geschehene Ereignisse vergessen, Gegenstände verlegen oder dieselbe Frage wiederholt stellen.
Alzheimer-Patienten können außerdem die örtliche und zeitliche Orientierung verlieren. Sie vergessen, wo sie sind und wie sie dorthin gekommen sind. Typisch sind auch Schwierigkeiten mit der Uhrzeit, der Jahreszeit oder der zeitlichen Einordnung in Kategorien wie „gestern“, „heute“ und „morgen“. Betroffene mit Alzheimer haben oft Probleme damit, Entfernungen oder Geschwindigkeiten einzuschätzen, was besonders im Straßenverkehr berücksichtigt werden muss.
Der fortschreitende kognitive Abbau macht es Betroffenen mit Alzheimer zunehmend schwer, allgemeine Informationen richtig einzuordnen. So ist es möglich, dass Menschen mit Alzheimer beispielsweise ihren Standort, einzelne Gegenstände, andere Personen oder gesprochene Worte falsch beziehungsweise anders interpretieren, weil sie es nicht mehr in den richtigen Kontext setzen können. Eines von vielen möglichen Szenarien wäre, dass an der Wand befestigte Bilderrahmen nicht mehr als solche wahrgenommen werden, sondern als Fenster.

Alzheimer: Symptome und Anzeichen in Kommunikation und Sprache
Bei einer Alzheimererkrankung sind Störungen der Kommunikation und der Sprache ein charakteristisches Symptom. Die Medizin spricht dann von einer sogenannten Aphasie. Eine gestörte Kommunikationsfähigkeit kann bei Alzheimer in verschiedenen Formen auftreten:
- Wortfindungsstörungen
- Probleme beim Verstehen gesprochener Sprache
- Schwierigkeiten beim Lesen
- Probleme beim Schreiben
Wortfindungsstörungen sind klassische Alzheimer-Anzeichen im Bereich Kommunikation und Sprache. Demenzerkrankte benennen Dinge plötzlich anders und sagen zum Beispiel „Hand-Uhr“ statt „Armbanduhr“. Es kann auch passieren, dass ihnen bestimmte Wörter einfach gar nicht mehr einfallen.(6)
Oft erzählen Personen mit Alzheimer immer wieder dieselben Geschichten, an die sie sich so erinnern, als seien sie erst neulich passiert.
Alzheimer: Symptome und Anzeichen bei Alltagsaufgaben
Menschen mit Alzheimer kann es zunehmend schwerfallen, gewohnte Alltagsaufgaben zu erledigen. Beispielsweise verlernen Patienten den korrekten Umgang mit alltagstypischen Geräten oder verkennen gewohnte Gegenstände, beispielsweise das Telefon oder Haushaltsgeräte.
Im fortgeschrittenen Stadium haben viele Patienten auch Schwierigkeiten bei alltäglichen Ritualen wie Essen und Trinken oder der Körperpflege. Ein ungepflegtes Erscheinungsbild bei Patienten ist oftmals ein Ausdruck von fehlenden Fähigkeiten, beispielsweise nicht mehr weiß, wie er seinen Haarkamm bedienen soll. Den Verlust von praktischen Fähigkeiten wie diesen bezeichnet die Medizin als Apraxie.
Kleine Orientierungs- und Erinnerungshilfen im Wohnraum können Betroffenen und Angehörigen den Pflegealltag erleichtern. Informieren Sie sich gerne zum Thema demenzgerechte Raumgestaltung.
Alzheimer: Verhaltens- und Persönlichkeitsveränderungen
Eine Alzheimer-Krankheit kann mit Veränderungen in Verhalten, Stimmung und Persönlichkeit der Patienten einhergehen. Dadurch kommt es oft zu Situationen, die besonders für das nahestehende Umfeld schwer nachvollziehbar und sehr belastend sein können.
Verhältnismäßige Entscheidungen zu treffen, bereitet Menschen mit Alzheimer zunehmend Schwierigkeiten. Die Ursache dahinter ist ein vermindertes Urteilsvermögen. Ein Beispiel könnte sein, dass der Patient eine Suppe in der Pfanne statt im Kochtopf zubereitet.
Für die Betroffenen wird es immer schwieriger, ihre Gefühle zu kontrollieren. Wenn sie sich dessen bewusstwerden, ziehen sich Viele aus ihrem sozialen Umfeld zurück oder geben ihre Hobbies auf.
Die Symptome der Alzheimer-Krankheit können die psychische Gesundheit von Patienten stark beeinträchtigen. Nicht selten entwickeln Alzheimer-Patienten psychische Störungen wie Depressionen und Ängste.(7)
Alzheimer: Ursachen und Entstehung
Die Ursachen für eine Alzheimer-Demenz sind noch nicht vollständig geklärt.

Hirnatrophie bei Alzheimer
Bildquelle: © Alzheimer Forschung Initiative e.V. (AFI)
Sicher ist aber, dass Alzheimer eine neurodegenerative Erkrankung ist. Es kommt zum Absterben von Nervenzellen im Gehirn, wodurch auch die Hirnmasse abnimmt, was in Medizin als Hirnatrophie bezeichnet wird.
Bei einer Alzheimer-Demenz sind vor allem Nervenzellen in der Hirnrinde, aber auch in tiefer liegenden Hirnbereichen betroffen.(8)
Das passiert bei Alzheimer im Gehirn
Durch spezielle Veränderungen im Gehirn kommt es bei der Alzheimer-Demenz zu einem fortschreitenden Verlust von geistigen Funktionen. Doch was genau passiert da eigentlich im Gehirn?
Am Krankheitsgeschehen sind vor allem zwei Proteine beteiligt: das sogenannte Beta-Amyloid und das Tau-Protein.
In beiden Fällen bilden sich Ablagerungen im Gehirn, die die Kommunikation der Nervenzellen zunehmend stören und sie schließlich absterben lassen.(8)
Eiweißablagerungen blockieren den Austausch von Informationen
pflege.de erklärt Ihnen vereinfacht die Entstehung von Alzheimer im Gehirn. Stellen Sie sich dazu das Gehirn als ein großes Straßennetz (Nervenbahnen) vor, über das unzählige Informationen (Signale) transportiert werden.
Beta-Amyloid ist ein Protein, das normalerweise im Gehirn vorkommt. Bei der Alzheimer-Krankheit wird dieses Protein jedoch fehlerhaft verarbeitet und bildet Klumpen oder Ablagerungen. Diese sogenannten Plaques sind wie Straßensperren auf den Informationswegen des Gehirns. Sie behindern die Kommunikation zwischen den Gehirnzellen und können letztendlich zum Absterben dieser Zellen führen.
Im Inneren der Gehirnzellen gibt es Strukturen, die wie Schienen für den Transport von Nährstoffen und anderen wichtigen Substanzen vorgesehen sind. Diese Strukturen werden durch das Tau-Protein stabilisiert. Bei Alzheimer verändert sich das Tau-Protein und bildet knäuelhafte Fasern, sogenannte Fibrillen. Diese Fibrillen verursachen, dass die Transportwege der Zellen zusammenbrechen, wodurch die Zelle nicht mehr richtig funktionieren kann und schließlich abstirbt.
Diese beiden Prozesse tragen wesentlich zum Krankheitsfortschritt von Alzheimer bei, indem sie die normale Funktion des Gehirns stören und zu den typischen Symptomen der Demenz führen.(8)
Veränderungen im Gehirn bei Alzheimer: Bilder
Bildquelle: © Alzheimer Forschung Initiative e.V. (AFI)
Risikofaktoren für eine Alzheimer-Erkrankung
Es gibt eine Reihe an Faktoren, die das Risiko für die Entwicklung von Demenzerkrankungen und kognitiven Abbauprozessen erhöhen können. Zu diesen sogenannten Risikofaktoren zählen:(5)(9)
- Individuelle Faktoren: Hohes Alter, Weibliches Geschlecht, genetische Veranlagung, niedrige Bildung
- Erkrankungen und krankheitsbezogene Faktoren: Adipositas, Bluthochdruck, Diabetes mellitus, Vorhofflimmern, Hyperhomocysteinämie, Schwerhörigkeit, Kopfverletzungen
- Psychische Faktoren und Erkrankungen: Schlafstörungen, langanhaltender Stress, sozialer Rückzug, Depressionen
- Ungesunde Lebensstilfaktoren: Bewegungsmangel, Rauchen, übermäßiger Alkoholkonsum
- Schädliche Umweltfaktoren: Luftverschmutzung durch spezielle Schadstoffe
Kann Parodontitis das Alzheimer-Risiko erhöhen?
Wer an Alzheimer erkrankt ist, leidet häufig auch unter Parodontitis – einer bakteriellen Entzündung des Zahnhalteapparates. Doch was ist Ursache, was ist Folge? Möglicherweise beides: Einerseits vernachlässigen Menschen mit Alzheimer oft die Zahnpflege, was Parodontitis begünstigt. Andererseits deuten Forschungsergebnisse darauf hin, dass chronische Entzündungen wie Parodontitis die Entstehung von Alzheimer aktiv fördern könnten.
Auch wenn die genaue Wechselwirkung noch nicht abschließend geklärt ist, lohnt es sich, Parodontitis konsequent durch eine gründliche Zahnpflege vorzubeugen – etwa durch regelmäßiges Zähneputzen, die Nutzung von Zahnseide und professionelle Zahnreinigungen.(10)
Ist Alzheimer vererbbar?
Ja, aber nur bei circa einem Prozent aller Alzheimer-Fälle handelt es sich um eine Erbkrankheit. Dabei spricht die Medizin von einer sogenannten familiären Alzheimer-Demenz, kurz FAD. Hier liegt das eigene Erkrankungsrisiko bei 50 Prozent, wenn ein Elternteil an dieser speziellen Alzheimer-Form erkrankt ist.
In den anderen 99 Prozent der Fälle können genetische Faktoren das Risiko für eine Alzheimer-Krankheit zwar erhöhen, allerdings bleibt hier das Alter der größte Risikofaktor.(11)
Ist Alzheimer ansteckend?
Nein. Es gibt bislang keine Belege dafür, dass Alzheimer unter natürlichen Umständen ansteckend ist.
Zwar hat ein britisches Forschungsteam im Januar 2024 berichtet, dass die Alzheimer-Krankheit unter speziellen Bedingungen möglicherweise übertragbar sein kann. Nimmt man die Forschungsarbeit allerdings genauer unter die Lupe, so wird deutlich, dass das Ergebnis lieber mit Vorsicht behandelt werden sollte.(12)
Alzheimer vorbeugen?
Bis zum jetzigen Zeitpunkt gibt es keine Maßnahmen, die sicher eine Alzheimer-Demenz vorbeugen können.
Umso wichtiger ist es, die Risikofaktoren für eine Alzheimer-Demenz zu kennen und aktive Gegenmaßnahmen zu ergreifen. Die meisten dieser Maßnahmen decken sich mit den allgemeinen Empfehlungen zur Förderung der Gesundheit im Alter und betreffen vor allem den individuellen Lebensstil.(9)
Alzheimer: Test und Diagnose
Eine frühe Diagnose bei Alzheimer ist in vieler Hinsicht wichtig, auch wenn die Krankheit an sich bislang nicht heilbar ist. Sie bildet die Grundlage für alle weiteren Maßnahmen, die im nächsten Schritt getroffen werden sollten. Vor allem verschafft sie Klarheit und gibt Ihnen die Chance, Ihre Zukunft entsprechend zu planen, insbesondere in Sachen: Lebensstil, Vorsorge und Umfeld.
Gerade zu Beginn führen frühe Anzeichen wie Vergesslichkeit oftmals zu Konflikten. Zu wissen, dass sich hinter diesen Anzeichen eine beginnende Alzheimer-Krankheit verbirgt, schafft mehr Verständnis und kann somit auch Konflikten vorbeugen. Offene Gespräche über Ihre gegenseitigen Gefühle, Sorgen und Wünsche stärken Ihre Vertrauensbasis zueinander und sind essenziell für Ihren weiteren Weg.
Welcher Arzt ist für Alzheimer zuständig?
Das Wissen und der offene Austausch über die Erkrankung ist also in vielen Fällen sehr wertvoll. Suchen Sie daher möglichst frühzeitig einen Arzt auf, wenn Sie Auffälligkeiten bei sich oder Ihrem Angehörigen feststellen.
Erste Anlaufstelle zur Abklärung dieser Auffälligkeiten ist in der Regel Ihr Hausarzt. Er kann erste Untersuchungen durchführen und bei Verdacht auf eine demenzielle Erkrankung an weitere Spezialisten verweisen.
Neurologen sind Spezialisten für Erkrankungen des Nervensystems, einschließlich des Gehirns. Die Diagnostik einer Alzheimer-Demenz erfolgt somit in den meisten Fällen beim Neurologen.
So läuft die Alzheimer-Diagnostik ab
Die Diagnostik bei einer Alzheimer-Krankheit umfasst in der Regel mehrere Untersuchungen und spezielle Tests. Das ist wichtig, denn die Symptome des Patienten müssen gründlich bewertet und abgeklärt werden. Welche Untersuchungen und Tests zum Einsatz kommen, wird immer individuell nach dem Patienten entschieden.
pflege.de gibt Ihnen einen Überblick zu den verschiedenen Untersuchungen und Tests auf Alzheimer:(5)
- Anamnese: Arzt-Patienten-Gespräch über die medizinische Vorgeschichte, Symptome und Alltagsbewältigung.
- Körperliche Untersuchung: Blutdruckmessung, Tast- und Klopfuntersuchung, Abhorchen.
- Neurologische Tests: Überprüfung der Reflexe, Muskelkraft, Sinneswahrnehmung und Koordination, um andere neurologische Erkrankungen auszuschließen.
- Labordiagnostik: Vor allem Blut und Urin, um andere körperliche Erkrankungen auszuschließen.
- Kognitive Tests und psychometrische Tests: Im Rahmen von verschiedenen Demenz-Tests wird die geistige Leistungsfähigkeit untersucht. Dafür muss der Patient kleinere Aufgaben ausführen und Fragen beantworten.
- Liquordiagnostik: Die Rückenmarksflüssigkeit kann nach Eiweißablagerungen untersucht werden, um andere Ursachen auszuschließen.
- Gentests: Um herauszufinden, ob eine seltene, vererbbare Form von Alzheimer vorliegt.
- Bildgebende Verfahren: Eine Magnetresonanztomographie (MRT) oder Computertomographie (CT) wird durchgeführt, um das Ausmaß der verminderten Hirnmasse (Hirnatrophie) zu beurteilen und um andere mögliche Ursachen auszuschließen.
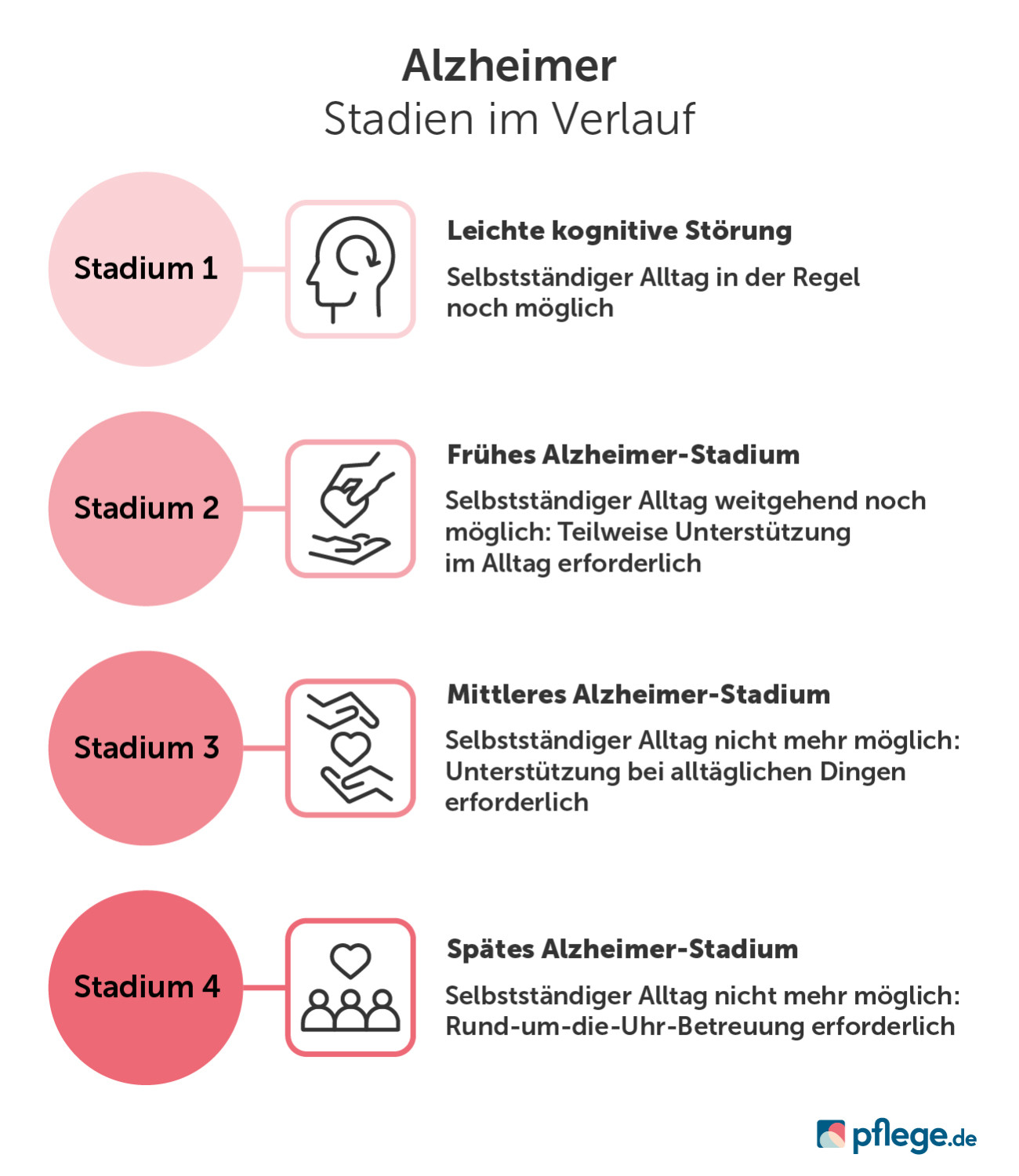
Alzheimer: Verlauf und Stadien
Die Alzheimer-Krankheit ist chronisch. Was einfach erklärt bedeutet, dass sie sich meist über einen längeren Zeitraum entwickelt, voranschreitet und bislang nicht heilbar ist.
Sie wird in vier Stadien unterteilt:
- Leichte kognitive Störung
- Frühes Alzheimer-Stadium
- Mittleres Alzheimer-Stadium
- Spätes Alzheimer-Stadium
Die Einteilung in eines dieser Stadien erfolgt im Rahmen der Diagnosestellung und wird im Therapieverlauf weiterverfolgt.(13)
Wie lange die einzelnen Krankheitsstadien bei Alzheimer andauern, variiert je nach Einzelfall. Je älter der Patient jedoch ist, desto kürzer sind die einzelnen Krankheitsphasen.(5)
pflege.de gibt Ihnen einen Überblick über die einzelnen Stadien im Verlauf.
Alzheimer-Stadien im Verlauf, © pflege.de
Leichte kognitive Störung
Oftmals beginnt eine Alzheimer-Erkrankung mit „leichten kognitiven Störungen“. Das sind Einschränkungen, die für das Alter und die Persönlichkeit der Betroffenen unüblich sind.
Durch die relativ geringen Auswirkungen zu Beginn können Betroffene ihr Leben und den Alltag noch gut ohne Hilfe selbst organisieren und meistern – doch genau deshalb wird dieses Frühwarnzeichen oft nicht erkannt. Eine leichte kognitive Störung kann auch eine Vorstufe zu anderen Demenz-Erkrankungen darstellen.
Gerade zu Beginn der Erkrankung fällt es dem Betroffenen und den Angehörigen leicht, die Symptome herunterzuspielen und nicht so ernst zu nehmen. Dennoch sollte man, wenn sich Veränderungen über mehrere Wochen bis Monate manifestieren, diese zügig abklären, da auch andere Ursachen wie zum Beispiel Nährstoffmangel oder Blutarmut demenzähnliche Symptome auslösen können.

Alzheimer im Anfangsstadium
Im frühen Stadium von Alzheimer, auch als Stadium 2 bekannt, sind die Störungen noch relativ gering. Ein selbstständiges Leben ist daher noch weitgehend möglich.
Allerdings ist das Kurzzeitgedächtnis bereits beeinträchtigt, und es fällt den Betroffenen schwer, sich zu konzentrieren und Gesprächen zu folgen. Sie benötigen Unterstützung bei finanziellen Angelegenheiten oder Behördengängen. Dinge werden verlegt, Informationen nicht behalten. Dies verwirrt die Betroffenen und kann zu Angst, Ärger, Stress und Stimmungsschwankungen führen.
Alzheimer im fortgeschrittenen Stadium
Im mittleren Alzheimer-Stadium, auch als Stadium 3 bekannt, sind die Symptome meistens schon so stark ausgeprägt, dass Betroffene ihr Leben nicht mehr selbstständig führen können.
Sie brauchen zunehmend Hilfe im Alltag: Sich selbst anziehen, essen, kochen, einkaufen, putzen oder Spazierengehen sind dann meist nicht mehr eigenständig möglich.
Ebenso nehmen Sprach- und Orientierungsprobleme sowie Vergesslichkeit zu und der Tag-Nacht-Rhythmus kann gestört sein. Häufig stellt sich im mittleren Stadium auch eine massive Unruhe ein. Viele Betroffene neigen dazu, aus der Wohnung zu laufen, eine sogenannte Hinlauftendenz. Oder sind auf der Suche nach etwas – und können es einfach nicht finden.
Für viele Angehörige ist es besonders schwierig, wenn der Erkrankte ihren Namen nicht mehr weiß oder sie für eine andere Person hält. Manchmal sogar für jemanden, den er nicht mag oder sogar fürchtet. Außerdem kann es zu aggressivem Verhalten und Wutausbrüchen kommen. Der Umgang mit solchen Verhaltensauffälligkeiten erfordert viel Kraft und Geduld von den Angehörigen.
Alzheimer im Endstadium
Im Endstadium von Alzheimer, auch als Stadium 4 bekannt, ist der Betroffene rund um die Uhr auf Unterstützung angewiesen.
Essen und Trinken ist nicht mehr selbstständig möglich. Alzheimer-Patienten im Endstadium leiden häufig unter Schluckstörungen und möglicherweise infolgedessen auch an einer Mangelernährung.(14)
Die Betroffenen erkennen meist vertraute Personen nicht mehr, verlieren die Fähigkeit zu sprechen und ihre Bewegungen zu koordinieren. Dies führt dazu, dass sie sich nicht mehr selbstständig fortbewegen können, bettlägerig und meist auch inkontinent werden.
Im Endstadium von Alzheimer sind die meisten Patienten teilnahmslos. Dann spricht die Medizin von einer sogenannten Apathie.
Verschiedene Faktoren im Endstadium von Alzheimer schwächen zudem das Immunsystem der Patienten. In der Folge sind sie anfälliger für Infektionskrankheiten, die dann oftmals tödlich enden. Die häufigste Todesursache bei Alzheimer ist nicht die Erkrankung selbst, sondern meist eine Lungenentzündung durch sogenannte Aspiration oder eine Blutvergiftung durch Dekubitus.(15)(16)
Alzheimer: Behandlung/Therapie
Eine Demenz-Therapie bei Alzheimer, die eine vollständige Heilung verspricht, gibt es noch nicht.
Daher liegt der Fokus der Behandlung auf Medikamenten und Therapieformen, welche die Symptome der Alzheimer-Demenz abmildern und verzögern sollen – so wie das neue Medikament Leqembi.
Dieses Medikament soll das Fortschreiten der Krankheit verlangsamen, indem es schädliche Ablagerungen im Gehirn reduziert.(17)
Medikament gegen Alzheimer?
Das neue Alzheimer-Medikament Leqembi mit dem Wirkstoff Lecanemab wurde am 15.04.2025 in Deutschland zugelassen.
Das Medikament ist nur für Menschen mit leichten kognitiven Beeinträchtigungen oder im Alzheimer-Frühstadium geeignet und erfordert eine aufwendige Diagnostik, um die Beta-Amyloid-Ablagerungen im Gehirn nachzuweisen.
Außerdem sind regelmäßige MRT-Untersuchungen notwendig, da mögliche Nebenwirkungen wie Hirnblutungen oder Hirnschwellungen auftreten können.
Menschen mit einer sogenannten „doppelten Kopie des ApoE4-Gens“ sind von der Behandlung ausgeschlossen, da ihr Risiko für Nebenwirkungen zu hoch ist.
Sofern das Medikament in Frage kommt, wird es alle zwei Wochen als Infusion verabreicht, zunächst nur in spezialisierten Zentren wie Universitätskliniken.(18)
Alzheimer: Lebenserwartung
Therapie und Behandlung können das Fortschreiten von Alzheimer verlangsamen und erträglicher machen. Aber sie können Alzheimer nicht aufhalten oder außer Kraft setzen.
Im Durchschnitt verläuft eine Alzheimer-Erkrankung acht bis zehn Jahre nach der Diagnose tödlich. Aber das kann je nach Patient und Krankheitsverlauf sehr unterschiedlich sein. So gibt es durchaus Alzheimer-Patienten, die 20 Jahre mit ihrer Erkrankung leben.(16)
Häufig gestellte Fragen
Was ist Alzheimer?
Mit 60 bis 70 Prozent aller Demenz-Erkrankungen ist die Alzheimer-Krankheit die häufigste Form von Demenz. Typisch für Alzheimer sind spezielle Veränderungen im Gehirn, durch die Patienten nach und nach ihre kognitiven Fähigkeiten verlieren. Diese Einbußen betreffen zunächst häufig das Gedächtnis und Denkvermögen, im fortgeschrittenen Krankheitsstadium auch das Verhalten und die Persönlichkeit der Patienten. Die Alzheimer-Krankheit ist zudem chronisch. Was einfach erklärt bedeutet, dass sie sich meist über einen längeren Zeitraum entwickelt, voranschreitet und bislang nicht heilbar ist.
Ist Alzheimer und Demenz das gleiche?
Nicht direkt. Zwischen den beiden Begriffen Alzheimer und Demenz gibt es nämlich einen Unterschied: Demenz ist ein Oberbegriff für rund 50 verschiedene Erkrankungen des Gehirns. Somit ist nicht jede Demenz automatisch Alzheimer. Die Demenz vom Alzheimer-Typ ist allerdings eine dieser 50 Erkrankungen und mit 60 bis 70 Prozent aller Erkrankungsfälle sogar die häufigste Form von Demenz.
Was ist der Unterschied zwischen Alzheimer und Demenz?
Demenz ist ein Oberbegriff für rund 50 verschiedene Erkrankungen des Gehirns. Somit ist nicht jede Demenz automatisch Alzheimer. Eine dieser 50 Erkrankungen ist allerdings die Demenz vom Alzheimer-Typ. Mit 60 bis 70 Prozent ist die Alzheimer-Krankheit sogar die häufigste Demenzform.
Was ist schlimmer: Alzheimer oder Demenz?
Dieses Frage kann so nicht beantwortet werden, da Alzheimer genau genommen eine Form von Demenz ist (und zwar die häufigste) und jeder demenzielle Erkrankungsfall individuell verläuft.
Ab welchem Alter bekommt man Alzheimer?
Grundsätzlich kann Alzheimer in jedem Alter auftreten. Die Wahrscheinlichkeit, an einer Demenz zu erkranken, steigt jedoch deutlich ab einem Alter von 65 Jahren und wird von da an mit jedem Jahr wahrscheinlicher. Mit 20, 30 oder 40 Jahren eine Demenz zu bekommen, ist eher unwahrscheinlich – dennoch möglich. In seltenen Fällen können somit auch Menschen an Alzheimer oder anderen Demenzformen erkranken, die weit jünger als 50 Jahre sind.
Wie entsteht Alzheimer?
Sicher ist, dass Alzheimer eine neurodegenerative Erkrankung ist. Es kommt zum Absterben von Nervenzellen im Gehirn, wodurch auch die Hirnmasse abnimmt (fachsprachlich Hirnatrophie). Bei einer Alzheimer-Demenz sind vor allem Nervenzellen in der Hirnrinde, aber auch in tiefer liegenden Hirnbereichen betroffen. Durch spezielle Veränderungen im Gehirn kommt es bei der Alzheimer-Demenz zu einem fortschreitenden Verlust von geistigen Funktionen. An dem Krankheitsgeschehen beteiligt sind hauptsächlich zwei Proteine: das sogenannte Beta-Amyloid und Tau-Protein. In beiden Fällen bilden sich Ablagerungen im Gehirn, die die Kommunikation der Nervenzellen zunehmend stören und sie schlussendlich zum Absterben bringen.
Was passiert bei Alzheimer?
Bei Alzheimer kommt zum Absterben von Nervenzellen im Gehirn, wodurch auch die Hirnmasse abnimmt (fachsprachlich Hirnatrophie). Durch diese speziellen Veränderungen verlieren Alzheimer-Patienten nach und nach ihre kognitiven Fähigkeiten. An diesem Krankheitsgeschehen beteiligt sind hauptsächlich zwei Proteine: das sogenannte Beta-Amyloid und Tau-Protein. In beiden Fällen bilden sich Ablagerungen im Gehirn, die die Kommunikation der Nervenzellen zunehmend stören und sie schlussendlich zum Absterben bringen.
Ist Alzheimer vererbbar?
Ja, aber nur bei circa einem Prozent aller Alzheimer-Fälle handelt es sich um eine Erbkrankheit. Dabei spricht die Medizin von einer sogenannten familiären Alzheimer-Demenz, kurz FAD. Hier liegt das eigene Erkrankungsrisiko bei 50 Prozent, wenn ein Elternteil an dieser speziellen Alzheimer-Form erkrankt ist. In den anderen 99 Prozent der Fälle können genetische Faktoren das Risiko für eine Alzheimer-Krankheit zwar erhöhen, allerdings bleibt hier das Alter der größte Risikofaktor.
Ist Alzheimer ansteckend?
Nein, es gibt bislang keine Belege dafür, dass Alzheimer ansteckend ist.
Wie macht sich Alzheimer bemerkbar?
Bei Alzheimer gehen Nervenzellen vor allem in der Hirnrinde (Cortex) verloren – also in jenen Bereichen, die für das Gedächtnis, die Sprache und die räumliche Orientierung zuständig sind. Erste Anzeichen für Alzheimer sind deshalb oft leichte Gedächtnis-, Orientierungs- und Sprachstörungen.
Kann man Alzheimer testen?
Im Rahmen von verschiedenen Demenz-Tests kann die geistige Leistungsfähigkeit untersucht werden. Dabei absolvieren Patienten kleinere Aufgaben und beantworten Fragen. Darüber hinaus gibt es Gentests, mit denen ermittelt werden kann, ob eine seltene vererbbare Form von Alzheimer vorliegt.
Ist Alzheimer heilbar?
Nein, bislang kann man Alzheimer nicht heilen.
Kann man an Alzheimer sterben?
Verschiedene Faktoren im Endstadium bei Alzheimer können das Immunsystem vom Patienten schwächen. In der Folge ist er anfälliger für Infektionskrankheiten, die dann oftmals tödlich enden. Die häufigste Todesursache bei Alzheimer ist nicht die Erkrankung selbst, sondern meist eine Lungenentzündung durch sogenannte Aspiration oder eine Blutvergiftung durch Dekubitus.