Kommunikation mit Demenzerkrankten: Eine Frage der Haltung
Um angemessen mit einem Demenzerkrankten zu kommunizieren, muss sich sein Gegenüber bewusstwerden, dass er nicht weiterhin auf die gewohnte Art kommunizieren kann.
Stattdessen sollte er sich auf die veränderte Wahrnehmung des dementiell erkrankten Menschen einlassen und versuchen, in seine Welt eintauchen, um auf einer Ebene zu kommunizieren. Die Wahrnehmung von Demenzerkrankten kann sich beispielsweise folgendermaßen verändern:
- Wortfindungsschwierigkeiten
- Gestörtes Kurzzeit- und/oder Langzeitgedächtnis
- Persönlichkeitsveränderung
Geduld und Zuneigung wären die besten Voraussetzungen für die Begleitung Ihrer Demenzerkrankten. Im Alltag – wie grundsätzlich im menschlichen Miteinander – wird das aber nicht immer gegeben sein. Setzen Sie sich also selbst nicht zusätzlich unter Druck und machen Sie sich kein schlechtes Gewissen, wenn mal etwas „schief gegangen“ ist.

Stadiengerechte Kommunikation: leichte, mittlere, schwere Demenz
Eine dementielle Erkrankung verläuft in der Regel in Stadien. Es ist ganz wichtig, dass wir uns immer wieder daran erinnern, wie wir am besten mit den Betroffenen kommunizieren können. Dabei spielen Kommunikationsregeln eine große Rolle. Wenn wir diese Regeln beachten, können wir Missverständnisse vermeiden und auf die Bedürfnisse der Erkrankten eingehen. Je nachdem, wie weit die Demenz schon fortgeschritten ist, muss die Kommunikation ganz unterschiedlich aussehen. Wenn wir die Kommunikationsregeln entsprechend dem jeweiligen Stadium der Demenz anwenden, können wir eine einfühlsame und respektvolle Interaktion sicherstellen.
Kommunikation bei leichter Demenz
Zu Beginn einer dementiellen Erkrankung – in einem leichten oder frühen Stadium der Demenz – ist die Wahrnehmung des Betroffenen zunächst nur wenig verändert. Die Person vergisst eventuell Namen, verlegt Gegenstände, kann sich nicht mehr an Dinge aus der Vergangenheit erinnern oder hat Schwierigkeiten, komplexe Aufgaben wie Terminabsprachen zu bewältigen. Manchmal wirkt die betroffene Person zerstreut, fahrig und benötigt mehr Zeit als früher, um zu antworten.
Bei der Kommunikation mit Menschen mit leichter Demenz ist es wichtig, den Betroffenen mehr Zeit zum „Re-Agieren“ oder antworten zu lassen. Geduld – also Gelassenheit und Ausdauer – sollten von Anfang an üben.
Seien Sie stets zugewandt und sprechen Sie in einfachen, kurzen Sätzen. Hilfreich ist es, wenn Sie langsam und deutlich sprechen und Ihr Gesagtes mit Gesten unterstützen. Untermalen Sie die Aussage „Heute ist es aber heiß“ zum Beispiel mit einer fächernden Bewegung mit Ihrer Hand.
Kommunikation bei mittelschwerer Demenz
Im Stadium einer mittelschweren Demenz haben Betroffene oft auffällige Denk- und Gedächtnislücken. Sie benötigen verstärkt Hilfe bei alltäglichen Aktivitäten. Die Demenzerkrankten bemerken den Abbau ihrer Fähigkeiten auch selber und versuchen die Auswirkungen zu bewältigen. Häufig tritt dann ein „Fassadenverhalten“ auf, indem z.B. Missgeschicke überspielt, Fehler abgestritten und schwere Vorwürfe an die Umgebung gemacht werden. Auf die Umgebung wirkt das in manchen Fällen wie eine Veränderung der Persönlichkeit.
Ab diesem Krankheitsstadium ist es sehr wichtig, auf die jeweils aktuelle Gefühlslage Ihres Angehörigen einzugehen. Also mit Empathie zu reagieren und zu vermitteln, dass das Gefühl gerechtfertigt ist. Regt sich Ihr Angehöriger beispielsweise über ein plötzlich auftretendes lautes Geräusch auf, können Sie bestätigen „Oh, das war aber laut!“. Vermitteln Sie Ihre Botschaften immer mit Wertschätzung, Akzeptanz und Liebe.
Es wird Situationen geben, in denen Ihnen das nicht gelingt. Versuchen Sie dann, eine Pause in der Kommunikation einzulegen. Manchmal hilft es einfach am besten, nicht weiter mit den Erkrankten zu diskutieren und zu argumentieren, sondern sich selbst zu beruhigen. Um dann mit „besseren Nerven“ und aufgefrischter Geduld noch einmal die Situation anzugehen.

Versuchen Sie mit Biographiearbeit das Identitätsempfinden Ihres Angehörigen möglichst lange zu erhalten: Zeigen Sie Ihrem Angehörigen beispielsweise Fotos aus einem Abschnitt seines Lebens, wie der Schulzeit, dem Studium und frühen Arbeitsleben oder der Hochzeit, den kleinen Kindern. Das Erinnern und das gemeinsame Gespräch dazu können sowohl für die Erkrankten als auch für Sie entspannte Momente schaffen.
Wichtig: In diesem Stadium spiegeln Erkrankte oft die Körpersprache Ihres Gegenübers. Wut, Frust und Unruhe aber ebenso gute Laune wirken ansteckend. Seien Sie sich bewusst, dass Sie mit Ihrer Körpersprache Ihren Angehörigen entspannen und aufheitern können.
Kommunikation bei schwerer Demenz
Im letzten Stadium einer dementiellen Erkrankung geht vielen Betroffenen die Fähigkeit verloren, verbal zu kommunizieren. Eine nonverbale und emotionale Kommunikation zur Verständigung wird dann immer wichtiger. Für die Kommunikation mit Menschen mit schwerer Demenz eignet sich die Methode der basalen Stimulation besonders gut. Versuchen Sie, die verschiedenen Sinne Ihres Angehörigen zu stimulieren und sich körpersprachlich zu verständigen.
Handeln Sie bitte gerade in diesem Krankheitsstadium nach dem Motto „Weniger ist mehr“. Viele der Betroffenen genießen auch ein schweigendes Beisammensitzen. Hand in Hand. Das muss auch nicht lange Zeit in Anspruch nehmen. Wichtig ist das Erleben „Ich bin nicht allein“, zum Beispiel für drei bis fünf Minuten.

Berührungen werden in diesem Stadium besonders wichtig für viele Betroffene. Versuchen Sie Ihrem Angehörigen Zuneigung und Wertschätzung zu vermitteln. Begrüßen Sie Ihren Angehörigen zum Beispiel morgens mit einer herzlichen Umarmung oder halten Sie seine Hand, wenn Sie zusammensitzen und sich unterhalten.
Verbale und nonverbale Kommunikation bei Demenz
Je nach Phase der Demenzerkrankung kann eine verbale oder eine nonverbale Kommunikation zentral sein. Besonders in der ersten Phase kann der Schwerpunkt noch auf die verbale, zu späteren Phasen dann vermehrt auch die nonverbale Kommunikation gesetzt werden.
Validation, basale Stimulation und die personzentrierte Pflege sind Methoden und Konzepte für die Kommunikation mit Demenzerkrankten, die auf den Prinzipien der Akzeptanz und Wertschätzung basieren. Sie stützen sich sowohl auf verbale als auch nonverbale Kommunikationsansätze.
Verbale Kommunikation
Gerade in den ersten Phasen einer dementiellen Erkrankung – bei leichter und mittelschwerer Demenz – ist es meist noch gut möglich, mit den Betroffenen verbal zu kommunizieren. Es hilft, wenn Sie dabei bestimmte Kommunikationsgebote beachten, wie beispielsweise
- langsames und deutliches Aussprechen der Worte
- Fragen als „Ja“, „Nein“-Fragen stellen
- Zeit zum Antworten geben
- Sätze mit Gesten unterstreichen
Oft lösen rhythmisches Sprechen, Reime und Musik Erinnerungen aus. Gemeinsames Singen oder das Aufsagen von Gedichten können wie eine Art Eselsbrücke fungieren. Fangen Sie beispielsweise an, ein bekanntes Lied zu singen oder die erste Strophe eines vertrauten Gedichtes aufzusagen und lassen Sie Ihren Angehörigen die Strophe beenden.
Nonverbale Kommunikation
In späteren Phasen einer dementiellen Erkrankung – teils bei einer mittelschweren und bei einer schweren Demenz – ist eine verbale Kommunikation oft nicht mehr gut oder gar nicht mehr möglich.
Ab diesem Zeitpunkt können Sie aber dennoch über Körpersprache und nonverbale Zeichen mit Ihrem Angehörigen in den Kontakt treten. Das Konzept der basalen Stimulation beschreibt eindrücklich, wie über die Stimulation von verschiedenen Sinneswahrnehmungen der Mensch angesprochen und eine vertrauensvolle Verbindung hergestellt werden kann.
Validation nach Naomi Feil und Nicole Richard
Die Gefühle von Demenzerkrankten anerkennen und akzeptieren steht im Fokus des Konzepts der Validation bei Demenzerkrankten. Begründet wurde die Methode von der Gerontologin Naomi Feil.
Die Pädagogin und Psychogerontologin Nicole Richard erweiterte die Methode und setzte die Schwerpunkte auf die noch vorhandenen Ressourcen und Fähigkeiten der Demenzerkrankten. Dies nennt sich die integrative Validation nach Nicole Richard. (1)
Die grundlegende Annahme der Methode der Validation: Dementiell erkrankte Menschen sind überaus feinfühlig und äußern ihre Gefühle sehr authentisch. Bei der Validation geht man auf diese aktuelle Gefühlslage des Betroffenen ein anstatt die Person zu korrigieren und ins „Hier und Jetzt“ zurückholen zu wollen. Versucht werden soll, die Perspektive des Demenzerkrankten einzunehmen und Verständnis für dessen aktuelle emotionale Lage aufzubringen. (2)
Ziel dabei ist es, Stress zu reduzieren, Unruhe und Aggressionen bei Demenz entgegenzuwirken, den Einsatz von Beruhigungsmitteln zu vermeiden und die Kommunikations- und Wahrnehmungsfähigkeiten des dementiell Erkrankten zu erhalten. Das Selbstwertgefühl der Betroffenen soll durch Validation gesteigert werden – indem man vermittelt, dass Ihnen zugehört und auf Ihre Gefühle eingegangen wird. Ein schwieriges Gefühl anzuerkennen, kann die Last nehmen, die das negative Gefühl auslöst. Im besten Fall können Belastungen auf ein Minimum reduziert werden. (1)
Gut umgesetzt können die positiven Effekte der Validation in der Pflege von Demenzerkrankten erstaunlich sein: Stress wird abgebaut und es kehrt Freude zurück in die Kommunikation. Gerade pflegende Angehörige mit hohem Belastungslevel kann die Methode sehr unterstützen.
Validation bei Demenzerkrankten: Beispiele
Doch wie kann eine Validation mit Demenzerkrankten aussehen? Beispiele dafür sind Alltagssituationen, die wahrscheinlich alle pflegenden Angehörigen nur zu gut kennen:
Ihr dementiell erkrankter Angehöriger räumt persönliche Gegenstände ständig hin und her und will nicht damit aufhören. Als verbale Validation sagen Sie in dieser Situation zum Beispiel: „Ordnung ist das halbe Leben“ oder „Du bist immer sehr ordentlich“.
oder
Ihr Angehöriger möchte die längst verstorbene Mutter am Bahnhof abholen und wird aus Angst, den Termin zu verpassen, unruhig. Sie valideren „Du bist gerne pünktlich. Auf dich ist Verlass“ oder auch „Pünktlichkeit ist eine Zier, doch weiter kommt man ohne ihr“.
Anstatt zu korrigieren und auf die Fehler hinzuweisen, erkennen Sie mit der Methode der Validation bei Demenzerkrankten die Gefühle der Situation an und bestätigen, dass diese gerechtfertigt sind und Sie zugehört haben. Dadurch vermitteln Sie Ihrem Gegenüber Wertschätzung und das Gefühl, verstanden worden zu sein. Sie tauchen in seine Welt ein und begeben sich auf die gleiche Ebene. (1)
Personzentrierte Pflege nach Tom Kitwood
Die personzentrierte Pflege nach Tom Kitwood ist ein Kommunikationskonzept, welches ursprünglich für die professionelle Pflege und Kommunikation mit Demenzerkrankten konzipiert worden ist. Jedoch lassen sich hieraus auch wichtige Tipps für die Kommunikation mit Demenzerkrankten in der häuslichen Pflege ableiten.
Personzentrierte Pflege nach Tom Kitwood: Definition
Das zentrale Element der personzentrierten Pflege nach Kitwood: Sie stellt den Mensch in den Mittelpunkt und nicht die Krankheit. Erhalt und Förderung des Personseins ist der Kern bei dieser Art der Kommunikation. Gestärkt werden dabei grundlegende Bedürfnisse wie Nähe und Geborgenheit, Halt und Trost sowie soziale Verbundenheit.
Indem Betreuende die Bedürfnisse des Betroffenen ansprechen, geben sie dem dementiell erkrankten Menschen die Möglichkeit, sich selbst als Person wahrzunehmen und sich wertgeschätzt und zugehörig zu fühlen.
Wie bei der basalen Stimulation kann durch Körpersprache Sicherheit und Geborgenheit vermittelt werden. Das kann eine Umarmung, das Streicheln der Hand oder des Armes oder einfach ein verständnisvolles Nicken sein. (3)
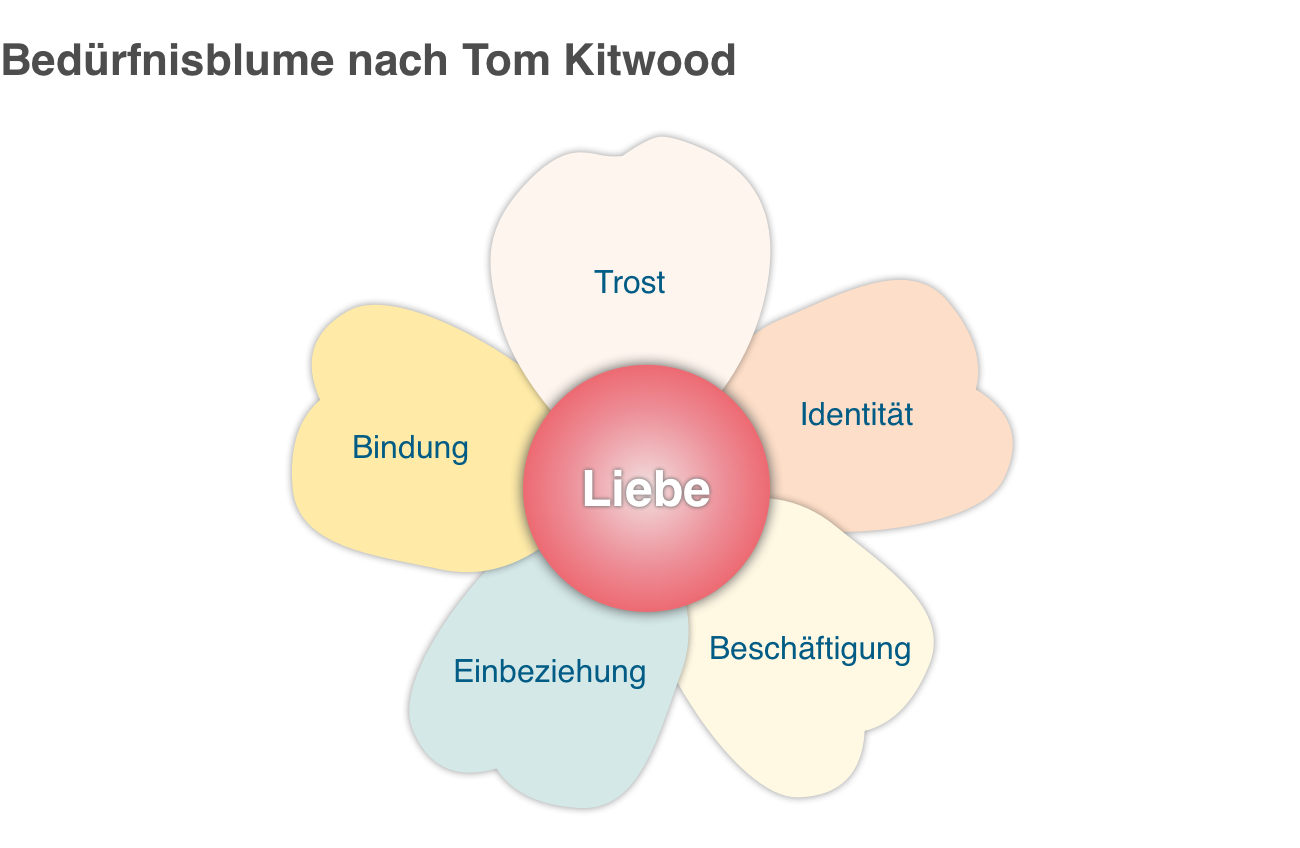
Personzentrierte Pflege nach Tom Kitwood: Bedürfnisblume
Die Bedürfnisse, die jeder Menschen braucht, um sich wahrgenommen, wertgeschätzt und als Person zu fühlen, können nach Tom Kitwood in einer Blumenform illustriert werden. Kern der Blüte ist das Bedürfnis nach Liebe, an welches sich die „Blütenblätter“ Trost, Bindung, Einbeziehung, Beschäftigung und Identität anknüpfen. (3)
Bedürfnisblume nach Tom Kitwood, © pflege.de
Liebe: Liebe ist für alle Menschen, aber besonders für Demenzerkrankte, ein elementares Bedürfnis. Demenzerkrankte sind meist sehr feinfühlig und brauchen viel Zuneigung. Zeigen Sie Ihren Angehörigen also Ihre Liebe und lassen Sie Nähe zu. Durch eine herzliche Umarmung oder ein Streichen über die Wange oder die Hand können Sie Ihre Zuneigung auch nonverbal Ihrem Angehörigen vermitteln.
Einbeziehung: Beziehen Sie Ihren Angehörigen in alltägliche Aktivitäten mit ein. So kann sich dieser wahrgenommen und als Teil des Ganzen fühlen. Lassen Sie zum Beispiel Ihren Angehörigen beim Bettmachen oder Tisch abräumen mithelfen.
Beschäftigung: In vielen Fällen fühlen sich Demenzerkrankte bedeutungslos. Langeweile kann im schlechten Fall auch in Apathie münden. Dies können Angehörige verhindern, indem sie ihn mit einer Aktivität beschäftigen. Ein Puzzle ist beispielsweise eine schöne demenzgerechte Beschäftigung, die gleichzeitig die Gehirnaktivität fördert – es muss aber individuell geschaut werden, ob dies auch für Ihren Angehörigen passt. Suchen Sie eine Aktivität, die weder unter- noch überfordert.
Identität: Identität meint, dass man weiß, wer man ist, was man erlebt hat und wo man herkommt. Dieses Wissen geht Demenzerkrankten im Laufe ihrer Erkrankung oft verloren. Fördern und erhalten Sie das Identitätsempfinden Ihres Angehörigen, indem Sie Erinnerungen pflegen und Biographiearbeit betreiben. Schauen Sie beispielsweise alte Fotoalben an oder lesen Sie Geschichten und Gedichte aus der Schulzeit des Betroffenen.
Trost: Oft haben Demenzerkrankte das Gefühl nicht verstanden zu werden. Sie fühlen sich verloren und brauchen jemanden, der Stärke und Geborgenheit vermittelt. Hören Sie Ihrem Angehörigen aktiv zu, lassen Sie seine Gefühle zu und zeigen Sie Mitgefühl. Auch körpersprachlich können Sie durch ein verständnisvolles Nicken, eine Umarmung oder das Trocknen von Tränen trösten.
Bindung: Wenn ein Demenzerkrankter im Laufe seiner Erkrankung mehrere Bindungen zu Menschen verloren hat – dadurch, dass er sie nicht mehr erkennt oder sie nicht besuchen kann – wird die Bindung zu den verbleibenden Menschen immer wichtiger. Von sich aus sind Demenzerkrankte – trotz starkem Bedürfnis – oft nicht mehr in der Lage eine Beziehung aufzubauen. Sie als Angehöriger sollten in dem Fall selbst den Kontakt aufbauen und Nähe und Geborgenheit vermitteln.
Basale Stimulation bei Demenz
Eine basale Stimulation bei Demenz – oder auch multisensorische Stimulation – hat das Ziel, die Fähigkeiten von dementiell erkrankten Menschen in den Bereichen Kommunikation, Wahrnehmung und Bewegung zu fördern und sie zu aktivieren. Im Gegensatz zur Validation und der personzentrierten Pflege setzt sie hauptsächlich auf die nonverbale Kommunikation. Über die Stimulation von visuellen (Sehen), akustischen (Hören), gustatorischen (Riechen und Schmecken) und taktilen (Fühlen) Reizen kann die Aufmerksamkeit angeregt und eine Verbindung aufgebaut werden. (4)
Sinnvoll ist die basale Stimulation besonders für Menschen mit mittelschwerer und schwerer Demenz, die nicht mehr oder nur schwer in der Lage sind, verbal zu kommunizieren und sich zu verständigen. Der basalen Stimulation bei Demenz liegt die Annahme zugrunde, dass mit Menschen über die Sinne kommuniziert werden kann, auch wenn eine sprachliche Verständigung nicht mehr möglich ist.
Ziele der basalen Stimulation sind, Demenzerkrankte durch unterschiedliche Aktivierungen zu erreichen und in Kommunikation zu treten, auch wenn ein verbaler Austausch nicht mehr so gut möglich ist. Eine basale Stimulation in der Pflege von Demenzerkrankten soll dabei helfen, das Vertrauen und die Selbstwahrnehmung zu stärken und gleichzeitig Anspannungen und Ängste abzubauen. Durch Berührungen, Gerüche, Geschmack, Geräusche und Tast- und Spürerfahrungen soll sich der Betroffene angesprochen und in der Wahrnehmung seiner Umgebung gefördert werden.
Eine basale Stimulation bei Demenzerkrankten lässt sich sehr gut in den Alltag integrieren – zum Beispiel bei der täglichen Körperpflege. (4)
Validation, personzentrierte Pflege, basale Stimulation – das sind große Konzepte, die nicht leicht umzusetzen sind. Mein Tipp deshalb: Überlegen Sie, welche konkrete Idee aus den Kommunikationsformen Sie am meisten anspricht. Und versuchen Sie, eine Variante in den nächsten sechs Wochen in Ihrem Alltag umzusetzen.

Häufig gestellte Fragen
Was ist Validation bei Demenz?
Die Validation bei Demenz ist eine Methode zur Kommunikation mit Demenzerkrankten. Entwickelt wurde diese von Naomi Feil und Nicole Richard. Sie beruht darauf, dem Demenzerkrankten in seiner aktuellen Gefühlslage zu begegnen und diese Validation bedeutet die Gefühle und Verhaltensweisen des dementiell erkrankten Menschen anzuerkennen und nicht korrigieren zu wollen.
Wie kommuniziere ich mit Demenzerkrankten?
Bei der Kommunikation mit Menschen mit Demenz empfiehlt es sich, viel Geduld und Zuneigung mitzubringen. Lassen Sie sich auf die Welt des Betroffenen ein und erkennen Sie seine aktuelle Gefühlslage an. Die Methoden der Validation, basalen Stimulation und personzentrierten Pflege helfen dabei, angemessen zu kommunizieren.
Was soll bei der Kommunikation mit Demenzerkrankten vermieden werden?
In der Kommunikation mit Demenzerkrankten ist es wenig hilfreich, wenn Sie den Betroffenen korrigieren und auf seine Fehler hinweisen. Dies kann zu Frust und Aggressionen führen. Lassen Sie sich stattdessen auf die Person ein und begeben Sie sich auf seine Ebene.
Bei all Ihren Bemühungen um Geduld, Empathie und Liebe wird Ihnen das nicht immer gelingen. Solche schwierigen Momente teilen Sie mit Millionen anderen Angehöriger demenzerkrankter Menschen. Lassen Sie sich bitte nicht entmutigen, wenn Ihre Anstrengungen für eine angemessene Kommunikation einmal nicht gelingen.
In konkreten Situationen hilft es am wenigsten, sich dann über sich selbst zu ärgern. Besser für alle Beteiligten ist, kurz Abstand zu nehmen, sich innerlich zu sammeln und die Situation neu anzugehen.