Parenterale Ernährung: Definition
Der Begriff „parental“, abgeleitet aus dem Altgriechischen, bedeutet wörtlich „am Darm vorbei“: Parenterale Ernährung (abgekürzt PE) bezeichnet demnach die Ernährung ohne Teilhabe des Darms. Wobei bei dieser Art der künstlichen, beziehungsweise klinischen Ernährung, nicht nur der Magen-Darm-Trakt, sondern auch der Mund-Rachen-Raum umgangen wird, indem alle notwendigen Nährstoffe in Form von Nährstofflösungen beziehungsweise Emulsionen in die Blutbahn geleitet werden.
Wie funktioniert die parenterale Ernährung?
Die Lösungen mit Nährstoffen wie Aminosäuren, Glukose, Lipide, Elektrolyte, Vitamine und Spurenelemente werden hierbei direkt mittels Katheter in die Vene („intravenös“) gespeist. Deshalb wird die parenterale Verabreichung auch „intravenöse Ernährung“ genannt.
Eine Sonderform der parenteralen Ernährung ist die subkutane Ernährung, die ausschließlich zur Flüssigkeitstherapie (Hypodermoclysis) eingesetzt wird. Die subkutane Ernährung wird beispielsweise in der Begleitung der letzten Lebensphase (zum Beispiel Geriatrie, Palliativpflege) eingesetzt. (2)
Patienten können sowohl in der Klinik, in stationärer Betreuung im Pflegeheim als auch im häuslichen Umfeld künstlich ernährt werden. Geschieht dies nicht in einem Krankenhaus, sprechen Fachleute von einer heimparenteralen Ernährung (HPE).
Parenterale Ernährung: Indikation und Ziele
Ärzte verordnen parenterale Ernährung nicht leichtfertig: Es gibt bestimmte Gründe (Indikationen), die vorliegen müssen, damit diese besondere Form der klinischen Ernährung zum Einsatz kommt. Darüber hinaus verfolgt die parenterale Ernährung klar abgesteckte Ziele.
Indikation: Gründe für parenterale Ernährung
Parenterale Ernährung wird eingesetzt, wenn es Betroffenen nur unzureichend oder gar nicht mehr möglich ist, ihren Bedarf an Flüssigkeit und Nährstoffen über den Mund-Rachen-Raum (oral), beziehungsweise direkt über den Darm (enteral) zu decken. (3)
Auslöser für eine parenterale Ernährung können beispielsweise folgende Krankheiten und Behandlungen sein: (4)
- Schwere dauerhafte Funktionsstörungen des Darms, zum Beispiel das Kurzdarmsyndrom
- Chronisch entzündliche Darmerkrankungen
- Tumorerkrankungen mit Mangelernährung und chronischem Darmversagen
- Nach Traumata
- Massive Diarrhoen, also starke Durchfallerkrankungen
- Unstillbares Erbrechen
- Anorexie (Magersucht), Kachexie (starke Abmagerung)
Ziele der parenteralen Ernährung
Grundsätzlich soll mit der intravenösen Ernährung der Bedarf an Nährstoffen gedeckt werden. Damit verhindert parenterale Ernährung eine Mangelernährung.
Je nach Ausgangslage verfolgt die parenterale Ernährung in der häuslichen Pflege weitere Ziele: (5)
- Bei chronischem Darmversagen aufgrund gutartiger Erkrankungen verbessert sie die Lebensqualität und kann die Darmfunktionen wieder herstellen.
- Bei chronischem Darmversagen aufgrund unheilbar bösartiger Erkrankungen behandelt sie das chronische Darmversagen, verbessert die Lebensqualität und vermeidet den Tod durch Unterernährung.
- In der palliativen Therapie behandelt parentale Ernährung chronisches Darmversagen im Rahmen einer sterbebegleitenden Versorgung.
- Als Alternative zur enteralen Ernährung, wenn diese zum Beispiel durch den Patienten abgelehnt wird, beugt sie Mangelernährung vor oder behandelt sie.
Im besten Fall verbessert die parenterale Ernährung den Gesundheitszustand, sodass eine enterale Ernährung oder eine natürliche Ernährung über den Mund und Magen-Darm-Trakt wieder möglich wird.
Kontraindikation: Wann keine parenterale Ernährung möglich ist
Bestimmte Gründe schließen den Einsatz parenteraler Ernährung aus. Zu diesen sogenannten Kontraindikationen zählen zum Beispiel: (4)
- Wenn eine enterale Ernährung den Bedarf decken kann.
- Innerhalb von 12 bis 24 Stunden nach einer Operation.
- Bei schwerer Übersäuerung aufgrund einer Störung des Säure-Basen-Haushaltes (Azidose).
Auch schließen Mediziner eine parenterale Ernährung aus, wenn nicht zu erwarten ist, dass sich das Körpergewicht oder die Lebensqualität verbessert, beziehungsweise das im Verlauf der Behandlung nicht zu beobachten ist. Parenterale Ernährung sollte außerdem nicht durchgeführt werden, wenn die Lebenserwartung des Betroffenen auf weniger als einen Monat geschätzt wird. (5)
Neben diesen medizinischen Kontraindikationen spricht auch gegen eine parenterale Ernährung, wenn Betroffene oder ihre gesetzlichen Betreuer dieser Behandlung nicht zustimmen.
Die parenterale Ernährung ist eine invasive Maßnahme: Sie erhöht das Risiko für Komplikationen und Folgeerkrankungen, zum Beispiel Osteoporose. (6) Für die Verordnung und Anwendung von künstlicher Ernährung, also auch für die parenterale Ernährung, gibt es zudem Leitlilien, an denen sich Mediziner und professionell Pflegende orientieren.
Vergleich: Parenterale und enterale Ernährung
Wie die parenterale gehört auch die enterale Ernährung zur klinischen, oder auch künstlichen, Ernährung.
Während bei der parenteralen Ernährung lebenswichtige Nährstoffe in Form einer Lösung intravenös verabreicht wird, erhalten Betroffene mit enteraler Ernährung Nahrung über eine Sonde oder ein Stoma. So sind bei der parenteralen Ernährung ausschließlich die Venen beteiligt, während bei der enteralen Ernährung der Magen-Darm-Trakt zur Nahrungsaufnahme genutzt wird.
Ein weiterer Unterschied ist in der Nahrungszusammensetzung gegeben: Während bei der parenteralen Ernährung hochkonzentrierte Speziallösungen mit Nährstoffen zum Einsatz kommen, gibt es in der enteralen Ernährung zwei Sondenkost-Arten: Die Standarddiät mit allen lebensnotwendigen Nährstoffen sowie Spezialdiäten mit Nährstoffmischungen, die an das jeweilige Krankheitsbild angepasst sind.
Parenterale Ernährung in der kombinierten Ernährungstherapie
Die parenterale Ernährung schließt andere Ernährungsformen nicht aus: So können Betroffene sie auch in Kombination mit enteraler oder oraler Ernährung einsetzen, wenn diese nicht allein für den Erhalt oder die Verbesserung des Ernährungszustandes geeignet sind.
Eine kombinierte Ernährungstherapie aus enteraler und parenteraler Ernährung verringert sogar Komplikationen. Das gilt auch für eine Kombination aus parenteraler und oraler Ernährung. Abgesehen davon erhöht sich die Lebensqualität deutlich, wenn Betroffene „normal“, also über den Mund, essen und trinken können. (5)
Parenterale Ernährung: Komplikationen & Risiken
Bei der parenteralen Ernährung werden Flüssigkeiten beziehungsweise Ernährungslösungen über einen Zugang dem Gefäßsystem zugeführt. Damit verbunden sind verschiedene Risiken und mögliche Komplikationen. (3) (4)
- Komplikationen des Stoffwechsels (Metabolische Komplikationen): erhöhter Blutzuckerspiegel (Hyperglykämie), erhöhter Fettspiegel im Blut (Hypertriglyzeridämie) oder Leberschaden durch Darmversagen (IFALD = intestinal failure-associated liver disease)
- Mechanische Komplikationen des Zugangs: Verschluss (Okklusion) oder Durchlöcherung (Perforation) des Katheters, Austritt der Infusion in das umliegende Gewebe (Paravasat)
Hauptkomplikation parenteraler Ernährung ist die mikrobielle Besiedlung des Katheters. Das bedeutet, dass Mikroorganismen, wie bestimmte Viren, Bakterien oder Pilze, sich an und in den Zugängen stark vermehren und in die Blutbahnen gelangen. Die Folge sind Infektionen.
Um diese zu verhindern, ist es wichtig, dass Sie als Betroffener oder als pflegender Angehöriger zum einen die Hygienemaßnahmen einhalten. Zum anderen sollten Sie stets auf Anzeichen eines Katheterinfektes achten, nachdem Sie die Infusion angehängt haben: zum Beispiel eine erhöhte Temperatur oder Schüttelfrost. Ihr behandelnder Arzt kann Sie hierzu aufklären. (4)
Wenn Sie als pflegender Angehörige die parenterale Ernährung verantworten, sollten Sie die notwendigen Techniken und Routinen im Rahmen einer Weiterbildung erlernen.
Damit Ihnen die parenterale Ernährung im Rahmen der häuslichen Intensivpflege gut gelingt, sind eine Reihe von Schulungen und Fortbildungen nötig. Pflegekassen bieten kostenlose Pflegekurse für Angehörige an.
Weniger als Risiko oder Komplikation, sondern vielmehr als negative Auswirkung zu betrachten sind die nicht zu erfüllenden menschlichen Bedürfnisse, wie die Nahrung zu genießen und zum Essen zusammenzukommen. Diese eher sozialen Aspekte werden durch parenterale Form der Nährstoffaufnahme nicht befriedigt.
Arten der parenteralen Ernährung
Die parenterale Ernährung kann in verschiedene Produkte und Techniken unterschieden werden, zum Beispiel:
- Wird sie ausschließlich oder durch andere Ernährungsformen ergänzt durchgeführt?
- Welche Art von Katheter wird genutzt?
- Wird sie zuhause oder auf der Intensivstation durchgeführt?
Parenterale Ernährung: total oder supplementierend
Bei der totalen parenteralen Ernährung (TPE) werden alle Nährstoffe intravenös zugeführt.
Die supplementierende parenterale Ernährung (SPE) ergänzt dagegen die Nahrung von Menschen, die enteral via Ernährungssonde ernährt werden, oder aber Nahrung als Trinknahrung oder auf dem natürlichen Weg über den Mund aufnehmen können. Die SPE wird eingesetzt, wenn die betroffene Person zwar auf natürliche (orale) Weise oder via Ernährungssonde ernährt werden kann, darüber jedoch nicht ausreichend Nährstoffe erhalten. (2)
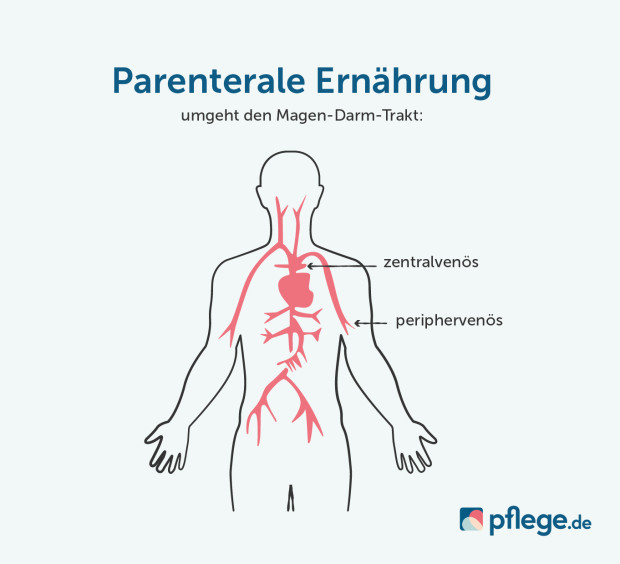
Unterschiedliche Zugangswege
Die parenterale Ernährung kann über unterschiedliche Zugangswege beziehungsweis Katheter erfolgen. Es gibt für verschiedene Situationen jeweils andere Zugänge. Entscheidender Aspekt, welcher Zugangsweg / Katheter zum Einsatz kommt, ist die voraussichtliche Dauer der künstlichen Ernährung.
So bieten sich sogenannte subkutan tunnelierte Katheter, bei der ein Teil des Katheters unter die Haut „getunnelt“ wird, bevor er in die Vene eintritt und die Infektionslösung injiziert, lediglich für eine Ernährung von wenigen Tagen (zum Beispiel periphere Verweilkanüle) an.
Implantierte Dauerkatheter (Portsysteme) ermöglichen dagegen eine wochenlange Ernährung über einen zentralvenösen Katheter, der in ein herznahes Gefäß gelegt wird. Liegt bei Betroffenen bereits ein Port an, sollte dieser auch für die parenterale Ernährung genutzt werden. (4)
Grafik: Parenterale Ernährung © pflege.de
Parenterale Ernährung: Im Krankenhaus oder zuhause?
Betroffene, die im Krankenhaus parenteral ernährt werden, sollen aus einem gesundheitlich kritischen in einen stabilen Zustand gebracht werden. Dem gegenüber steht die parenterale Ernährung, die in Pflegeeinrichtung oder auch zuhause erfolgen kann – die sogenannte heimparenterale Ernährung (HPE).
Manchmal geht der HPE ein Aufenthalt im Krankenhaus voraus: Dort beurteilen Krankenhausmitarbeiter, ob die parenterale Ernährung zuhause sichergestellt werden kann und sich ein Pflegedienst oder ein pflegender Angehöriger um die parenterale Ernährung kümmert. An diesem Punkt wird außerdem festgelegt, welche Materialen wie Spritzen, Kanülen, Infusionsständer und -pumpe benötigt werden und welche Apotheke die Nährlösungen liefert.
Umgang mit der parenteralen Ernährung zuhause
Wenn Sie selbst betroffen oder ein pflegender Angehöriger sind, sollten Sie sich aktiv mit der parenteralen Ernährung auseinandersetzen: Lassen Sie sich intensiv schulen, um Sicherheit zu gewinnen und angemessen auf Herausforderungen reagieren zu können. Für die pflegerische Versorgung unterstützen Sie auch die Ambulanten Pflegedienste. Wenn Sie die parenterale Ernährung nach einer Schulung die ersten Male ohne professionelle Unterstützung durchführen, ist eine gewisse Unsicherheit völlig normal. Die wird sich mit zunehmender Routine legen. Ein geregelter Tagesablauf hilft vielen Betroffenen und Angehörigen bei der Organisation der parenteralen Ernährung. Es ist wichtig, dass Sie Ihren eigenen Rhythmus finden. Es gibt Betroffene, die ihre Nahrung zum Beispiel über Nacht laufen lassen, damit sie tagsüber frei von Schläuchen sind. Je nach Krankheitsbild und Rücksprache mit dem behandelnden Arzt sollten Sie die orale Nahrung und Flüssigkeitsaufnahme nicht komplett stoppen: So fördern Sie die Restmobilität des Darms.

Medizinische, rechtliche und ethische Aspekte der parenteralen Ernährung
Die heimparenterale Ernährung wird nur bei Menschen eingesetzt, die ihren Ernährungsbedarf nicht durch die enterale Ernährung decken können. Sie wird allerdings Betroffenen mit einer unheilbaren Krankheit und einer kurzen Lebenserwartung nicht empfohlen. (9)
Darüber hinaus gibt es weitere medizinische, rechtliche und ethische Aspekte, die bei der parenteralen Ernährung relevant werden: Zum Beispiel, wer sie durchführen kann.
Wer eine parenterale Ernährung durchführen kann
Ambulante Pflegedienste oder Homecare-Unternehmen führen in der Regel die Versorgung von Betroffenen durch, die zuhause künstlich ernährt werden. Nach einer sorgfältigen Schulung können allerdings auch Betroffene selbst oder pflegende Angehörige das An- und Abhängen der Infusionen durchführen.
Dass sie so unabhängig vom Zeitplan eines Pflegedienstes vorgehen können, verbessert die Lebensqualität von Betroffenen, die dauerhaft oder für längere Zeit auf parenterale Ernährung angewiesen sind.
Wenn Sie als Angehöriger das An- und Abhängen der Infusionen übernehmen, müssen Sie Pflegestandards und Hygienevorschriften einhalten. Ein Homecare-Unternehmen kann auch hierbei unterstützen, im Umgang mit Kathetern schulen oder die Einhaltung der Vorschriften überwachen. (4)
In der Regel wird die Versorgung zuhause noch im Krankenhaus geplant, nachdem der Zugang gelegt wurde: So entstehen keine Versorgungslücken. Hier können Sie sich als Betroffener oder Angehöriger auch über Schulungen informieren, beziehungsweise diese organisieren.
Parenterale Ernährung zu Hause: Verlaufskontrolle
Grundsätzlich sind Ärzte für die Kontrolle der parenteralen Ernährung verantwortlich, auch wenn sie zuhause erfolgt. Allerdings können geschulte Betroffene oder pflegende Angehörige bestimmte Faktoren im Blick behalten – nicht nur, um über den Verlauf der Ernährungstherapie im Bilde zu sein, sondern auch um auf eventuelle Probleme reagieren zu können: (5)
- Das Gewicht des Patienten sollte regelmäßig kontrolliert und notiert werden. Die Entwicklung des Gewichts gibt Aufschluss darüber, ob die Ernährung für den Patienten optimal zusammengestellt ist oder die Zusammensetzung angepasst werden muss.
- Idealerweise findet die Gewichtskontrolle einmal täglich, zur gleichen Zeit und unter den gleichen Bedingungen statt.
- Aber auch subjektive Informationen sind für Ärzte hilfreich: Wie fühlt sich der Patient während der Therapie? Verläuft sie nach Einschätzung des Patienten reibungslos? Ist ihm etwas unangenehm?
Parenterale Ernährung: Berechnung des Energiebedarfs
Grundsätzlich errechnen die Ärzte, beziehungsweise das medizinische Fachpersonal den Energiebedarf und den entsprechenden Nährstoffbedarf eines Patienten.
Dafür berücksichtigen sie, ob Betroffene ergänzend oral oder enteral ernährt werden und wie viel sie aktuell wiegen. Darüber hinaus ziehen sie für die Nährstoffbedarfsrechnung aktuelle Laborwerte heran und beziehen mit ein, ob der Patient Nahrung verliert, zum Beispiel durch Erbrechen oder über Stomata.
Für Betroffene mit einem stabilen Stoffwechsel liegt der Kalorienbedarf bei etwa 25 bis 35 kcal je kg Körpergewicht und Tag. (4)
Parenterale Ernährung: Recht und Ethik
Recht und Ethik spielen bei der künstlichen Ernährung eine wichtige Rolle. Es gibt viele Regularien, die sicherstellen sollen, dass der Patientenwille zu jedem Zeitpunkt berücksichtigt wird, ohne dabei die medizinische beziehungsweise pflegerische Versorgung zu vernachlässigen.
Oberste Maßgabe für die Entscheidung, ob parenterale Ernährung eingesetzt wird, ist der medizinische Nutzen, das Abwägen von Indikationen und Kontraindikationen sowie das Formulieren eines klaren Therapiezieles.
Wird ein Betroffener zuhause parenteral ernährt, ist eine weitere wichtige Voraussetzung, dass Betroffene beziehungsweise deren pflegende Angehörige detailliert über Nutzen und Risiken aufgeklärt wurden. (10)
Betroffene müssen nicht nur ihr Einverständnis erklären, sondern sich auch aktiv diese Form der künstlichen Ernährung wünschen. Inhalte und Aussagen aus vorliegenden Patientenverfügungen und Vorsorgevollmachten sollten strengstens berücksichtigt werden.
Pflege der Sonde & Hygienemaßnahmen bei heimparenteraler Ernährung
Die größte gesundheitliche Gefahr für parenteral ernährte Patienten stellt eine Infektion durch Mikroorganismen wie Bakterien dar, die in die Blutbahn gelangen können. (4)
Folgende Hygiene-Regeln gilt es bei der parenteralen Ernährung zu Hause zu beachten:
- Die Infusion sollten nur geschulte Personen vornehmen: Pflegedienst, Homecare-Unternehmen oder geschulte Patienten und pflegende Angehörige.
- Betroffene und Angehörige lernen in einer Schulung zur heimparenteralen Ernährung Pflegestandards kennen, die sie beim Verbandswechsel und An- und Abschluss der Nährlösungen unbedingt einhalten sollten. Wichtiger Bestandteil sind Hygienemaßnahmen für die häusliche Pflege.
- Patienten und Angehörige sollten für die Vorbereitung und die Versorgung bei der parenteralen Ernährung einen festen Platz nutzen, der immer beibehalten wird.
- Wenn Betroffene, Angehörige oder der Pflegedienst mit Katheter und parenteraler Nährlösung hantieren, beziehungsweise diese verabreichen, sollten Türen und Fenster geschlossen sein, damit durch den Luftzug kein Staub und keine Mikroorganismen hereingewirbelt werden.
- Auch eine gründliche Körperhygiene des Patienten und der Pflegeperson ist wichtig: Die Austrittstelle des Katheters und dessen Ende sollten nicht feucht werden. Beim Duschen oder Baden sollten Katheter und Austrittstelle mit einem wasserabweisenden Folienverband abgedichtet sein. Anschließend kann ein Verbandwechsel vorgenommen werden.
Achten Sie auf Anzeichen eines Katheterinfektes
Um die Gefahr einer Blutvergiftung (Sepsis) zu vermeiden, ist wichtig, dass der Betroffene keine anstrengenden Tätigkeiten ausübt, solange der Port in Benutzung ist – und dass Sie frühzeitig reagieren, wenn Sie Entzündungszeichen bemerken. Die fünf klassischen Entzündungszeichen sind Rötung, Schwellung, Schmerz, Überwärmung und Funktionseinschränkung. Bemerken Sie Anzeichen für einen sogenannten Katheterinfekts, unterbrechen Sie die Infusion sofort und wenden Sie sich an ein Krankenhaus.

Wenn Betroffene und Pflegepersonen für diese Hygienemaßnahmen vor, während und nach den Infusionen Sorge tragen, ist mit einem weitgehend problemlosen Verlauf der parenteralen Ernährung zu Hause zu rechnen.
Kostenübernahme der parenteralen Ernährung
Die Kosten für heimparenterale Ernährung variieren stark. Grundsätzlich ist sie aber verordnungsfähig und kann mit den gesetzlichen Krankenkassen abgerechnet werden. Sie benötigen dafür nur eine Notwendigkeitsbescheinigung der Behandlung durch den behandelnden Arzt. Für privat versicherte gelten die im Tarif bestimmten Leistungen. (11)
Auch wenn die Krankenkasse Kosten übernimmt, können Zuzahlungen auf Sie zukommen. So eventuell für Hilfsmittel, die Sie für die Versorgung der parenteralen Ernährung benötigen – zum Beispiel Applikationshilfen, Infusions- der Tischständer oder Spritzen. (12)
Wie die Behandlung selbst werden auch die Kosten für Schulungen von Krankenkasse oder Pflegekasse übernommen. Häufig werden Patienten, die parenteral versorgt werden, nach einem Krankenhausaufenthalt zunächst in einer Kurzzeitpflege betreut, bevor sie zu Hause versorgt werden. Das kann für Angehörige in der Übergangsphase eine nützliche Entlastung darstellen, weil sie so mehr Zeit für die Organisation der häuslichen Pflege oder Schulungen haben.
Pflegegrad bei parenteraler Ernährung
Wenn Sie auf parenterale Ernährung angewiesen sind, müssen Sie noch keinen Anspruch auf einen anerkannten Pflegegrad haben. In folgenden Fällen lohnt sich aber die Prüfung:
- Wenn die parenterale Ernährung mit einer leichten bis schweren Pflegebedürftigkeit einhergeht, zum Beispiel, wenn die betroffene Person eine Grunderkrankung hat.
- Wenn Sie oder die betroffene Person in der Selbständigkeit sowie Fähigkeiten eingeschränkt und deshalb auf Unterstützung einer weiteren Person angewiesen sind, zum Beispiel bei der Verabreichung der parenteralen Ernährung.
Ermitteln Sie jetzt den voraussichtlichen Pflegegrad in Ihrem speziellen Fall: Nutzen Sie dafür gern unseren kostenlosen Pflegegradrechner.
Häufig gestellte Fragen
Was versteht man unter einer parenteralen Ernährung?
Parenterale Ernährung ist die Ernährung „am Darm vorbei“. Bei der parenteralen Ernährung (abgekürzt PE) erfolgt die Nahrungsaufnahme ohne Teilhabe des Darms. Indem alle notwendigen Nährstoffe in Form von Nährstofflösungen in die Blutbahn geleitet werden, wird bei dieser Art der künstlichen, beziehungsweise klinischen Ernährung, nicht nur der Magen-Darm-Trakt, sondern auch der Mund-Rachen-Raum umgangen.
Wann wird parenterale Ernährung eingesetzt?
Verschiedene Krankheiten oder schwerwiegende Operationen können dazu führen, dass die Nahrungsaufnahme über den Mund und Magen-Darm-Trakt für Betroffene eingeschränkt oder unmöglich wird. In solchen Fällen erhalten sie ihre Ernährung parenteral: Lebensnotwendige Nährstoffe werden dann über einen Katheter direkt in eine Vene geleitet. Mit der intravenösen Ernährung soll der Bedarf an Nährstoffen gedeckt werden. Die parenterale Ernährung verhindert damit eine Mangelernährung.
Welche Arten parenteraler Ernährung gibt es?
Parenterale Ernährung unterscheidet sich nicht nur darin, ob sie zuhause oder auf der Intensivstation durchgeführt wird. Man kann sie auch darin unterteilen, ob sie ausschließlich eingesetzt wird, oder ob auch andere Ernährungsformen zum Einsatz kommen. Desweiteren werden bei der parenteralen Ernährung unterschiedliche Zugangswege genutzt: Je nach Dauer der künstlichen Ernährung bietet sich entweder ein sogenannter subkutan tunnelierter Katheter an, bei der ein Teil des Katheters unter die Haut „getunnelt“ wird, bevor er in die Vene eintritt und die Infektionslösung injiziert. Oder ein implantierter Dauerkatheter kommt zum Einsatz. Dieser ermöglicht eine wochenlange Ernährung über einen zentralvenösen Katheter, der in ein herznahes Gefäß gelegt wird.
Was ist der Unterschied zwischen enteral und parenteral?
Bei der parenteralen Ernährung erhalten Betroffene lebenswichtige Nährstoffe in Form einer Lösung intravenös, bei der enteralen Ernährung werden sie über eine Sonde oder ein Stoma mit Nahrung versorgt. Bei der parenteralen Ernährung sind also ausschließlich die Venen beteiligt, bei der enteralen Ernährung wird der Magen-Darm-Trakt zur Nahrungsaufnahme genutzt.
Wie lange kann man mit parenteraler Ernährung über die Vene leben?
Grundsätzlich gibt es keine zeitliche Beschränkung für den Einsatz parenteraler Ernährung. Allerdings ist diese Form der künstlichen Ernährung mit Risiken verbunden: Der dauerhafte Einsatz muss gründlich von Ärzten und Fachärzten abgewogen werden.
Hat man bei parenteraler Ernährung Stuhlgang?
Bei der parenteralen Ernährung wird der Mundraum sowie der Magen-Darm-Trakt vollständig umgangen: Alle notwendigen Nährstoffe in Form von Nährstofflösungen werden direkt in die Blutbahn geleitet. Wird ein Betroffener vollständig parenteral ernährt, hat er nur noch sehr wenig Stuhlgang, teilweise bleibt er sogar zeitweise aus. Wird die parenterale Ernährung durch andere Ernährungsformen ergänzt, zum Beispiel durch enterale Ernährung via Ernährungssonde, durch Trinknahrung oder auf dem natürlichen Weg über den Mund, so ist der Magen-Darm-Trakt wiederum beteiligt – und der Patient hat Stuhlgang.