Definition: Schmerzmanagement & Schmerztherapie
Schmerzmanagement umfasst das Erkennen, Behandeln und Lindern von Schmerzen. Die Schmerztherapie, ein Teilbereich, fasst alle therapeutischen Maßnahmen zusammen, die der Schmerzlinderung dienen.
Jede Behandlung wird an Art, Stärke und Ort der Schmerzen angepasst. Es arbeiten in der Regel mehrere Fachdisziplinen (Ärzte, Psychologen, Physiotherapeuten) zusammen.
Schmerztherapie in der Pflege
In der Pflege sichert der Expertenstandard „Schmerzmanagement“ des Deutschen Netzwerks für Qualitätsentwicklung in der Pflege (DNQP) ein individuell angepasstes Vorgehen bei akuten, chronischen oder erwarteten Schmerzen.
Ziel ist, dass jeder Mensch mit akuten, chronischen oder zu erwartenden Schmerzen ein individuell angepasstes Schmerzmanagement erhält, damit er eine bestmögliche Lebensqualität und Funktionsfähigkeit erreichen kann. (1)
Schmerzarten: akuter und chronischer Schmerz
Er brennt, zieht, schneidet, fühlt sich stechend, dumpf oder krampfartig an – Schmerz spricht viele Sprachen und kann überall in unserem Körper auftreten. Vor allem aber signalisiert er, dass etwas nicht in Ordnung ist. Experten unterscheiden grundsätzlich zwei Schmerzarten: akute und chronische Schmerzen.
Akuter Schmerz
Akuter Schmerz ist ein sinnvoller Warnhinweis, der uns vor Gefahren schützt. Zuverlässig zeigt er an, dass in unserem Körper etwas nicht stimmt. Im Vergleich zum chronischen Schmerz ist er eher kurzweilig. Er kann Stunden aber auch Tage andauern, je nachdem wie lange der Körper braucht, die Verletzung zu reparieren.
In der Regel gibt es also einen konkreten Auslöser für den akuten Schmerz. So führt etwa die Hand auf einer heißen Herdplatte zu einem akuten Schmerzerlebnis. Wird das Leiden behandelt, das den Schmerz verursacht, verschwindet er wieder.
Plötzliche starke Schmerzen in Brust oder Kopf können ein Notfall sein. Rufen Sie sofort einen Arzt oder den Notruf. Alternativ hilft die 116117 bei Unsicherheit.
Chronischer Schmerz
Halten Schmerzen länger als drei Monate an oder kehren sie immer wieder, sprechen Experten von einem chronischen Verlauf. Im Gegensatz zu akuten sind chronische Schmerzen kein Alarmsignal mehr, sondern eine eigenständige Krankheit, auch chronisches Schmerzsyndrom genannt. Für Betroffene bedeuten chronische Schmerzen eine deutliche Beeinträchtigung ihrer Lebensqualität.
Ursachen für Schmerzen
Die Gründe für akuten Schmerz sind meist offensichtlich: Sie stürzen zum Beispiel und der daraufhin auftretende Schmerz gibt einen Hinweis darauf, wo sie sich verletzt haben.
Bei chronischen Schmerzen ist die Ursache nicht immer bekannt. Sie können etwa durch eine Fehlfunktion im Nervensystem, eine gestörte Schmerzverarbeitung oder Entzündungen entstehen. Verantwortlich ist in vielen Fällen eine chronische Erkrankung, aber auch typische Krankheiten im Alter können solche Schmerzen auslösen.
Einige Beispiele:
- Diabetes mellitus
- Rückenprobleme
- Arthrose
- Schmerzsyndrome wie Fibromyalgie
- Tumorerkrankungen (Krebs)
- Rheumatoide Arthritis
Schmerzmanagement: Schmerzerkennung & Schmerzbewertung
Um geeignete Maßnahmen gegen Schmerzen einleiten zu können, muss erst abgeklärt werden, ob eine Grunderkrankung für die Beschwerden verantwortlich ist. Ist das der Fall, werden mit einer geeigneten Behandlung der Grunderkrankung oft auch die Schmerzen weniger.
Für die gezielte Schmerztherapie gilt es zu definieren, wo der Schmerz wie stark auftritt. Es gibt verschiedene Instrumente, die dabei helfen können.
Instrumente zur Schmerzeinschätzung
Mit folgenden Instrumenten können Betroffene ihre Schmerzen selbst einschätzen:
- Verbale Rating Skala
- Numerische Rating Skala
- Visuelle Analog-Skala
- Gesichter-Skala
Manche Pflegebedürftige sind allerdings nicht in der Lage, Schmerzen zu äußern, zum Beispiel weil sie an einer schweren oder mittelgradigen Demenz leiden. Hier ist die Fremdeinschätzung wichtig.
Sie als pflegender Angehöriger müssen dann sehr genau beobachten, ob am Verhalten des Pflegebedürftigen etwas auf Schmerzen hindeutet. Die Beurteilung von Schmerzen bei Demenz (BESD) hilft Ihnen dabei.
Verbale Rating Skala (VRS)
Mit der verbalen Ratingskala drücken die Betroffenen ihren Schmerz mithilfe von bestimmten Begriffen aus, um die Intensität einzustufen. Den meisten fällt diese Form der Einschätzung leicht, da sie die Stärke des Schmerzes sowieso mit diesen Worten ausdrücken.

Verbale Rating Skala © pflege.de
Numerische Rating Skala (NRS)
Bei der numerischen Rating Skala werden Zahlen für die Bewertung des Schmerzes verwendet. Dabei ist die Zahl null gleichbedeutend mit keinem Schmerz und die Zahl zehn mit den stärksten vorstellbaren Schmerzen. Die Skala ermöglicht eine detailliertere Abstufung der Schmerzintensität als bei der VRS.

Numerische Rating Skala © pflege.de
Aus meiner Erfahrung eignen sich Schmerzskalen bei chronischen Schmerzen nur bedingt. Denn bei einem Menschen mit chronischen Schmerzen liegen die Schmerzen nie bei einer 1 – an „besseren Tagen“ aber vielleicht bei einer 5 bis 6 – was für mich bereits ein Erfolg ist. Als chronische Schmerzpatientin habe ich eben gelernt, mit meinen Schmerzen im Alltag zu leben. Dann gibt es gute und schlechte Tage. Aber nie schmerzfreie Tage.

Visuelle Analog-Skala (VAS)
Die visuelle Analog-Skala erfasst die Schmerzintensität anhand eines Reglers. Damit können Patienten ihren Schmerz im Verhältnis einordnen – und zwar sehr differenziert und in kleinen Abstufungen.

Visuelle Analog-Skala © pflege.de
Gesichter-Skala
Die Gesichter-Skala wird gern bei Kindern eingesetzt. Bei ihnen wird die Schmerzintensität oft fehlinterpretiert und zum Teil unterschätzt. Kinder ab vier Jahren können auf das Gesicht zeigen, das wiedergibt, wie sehr ihnen etwas wehtut.
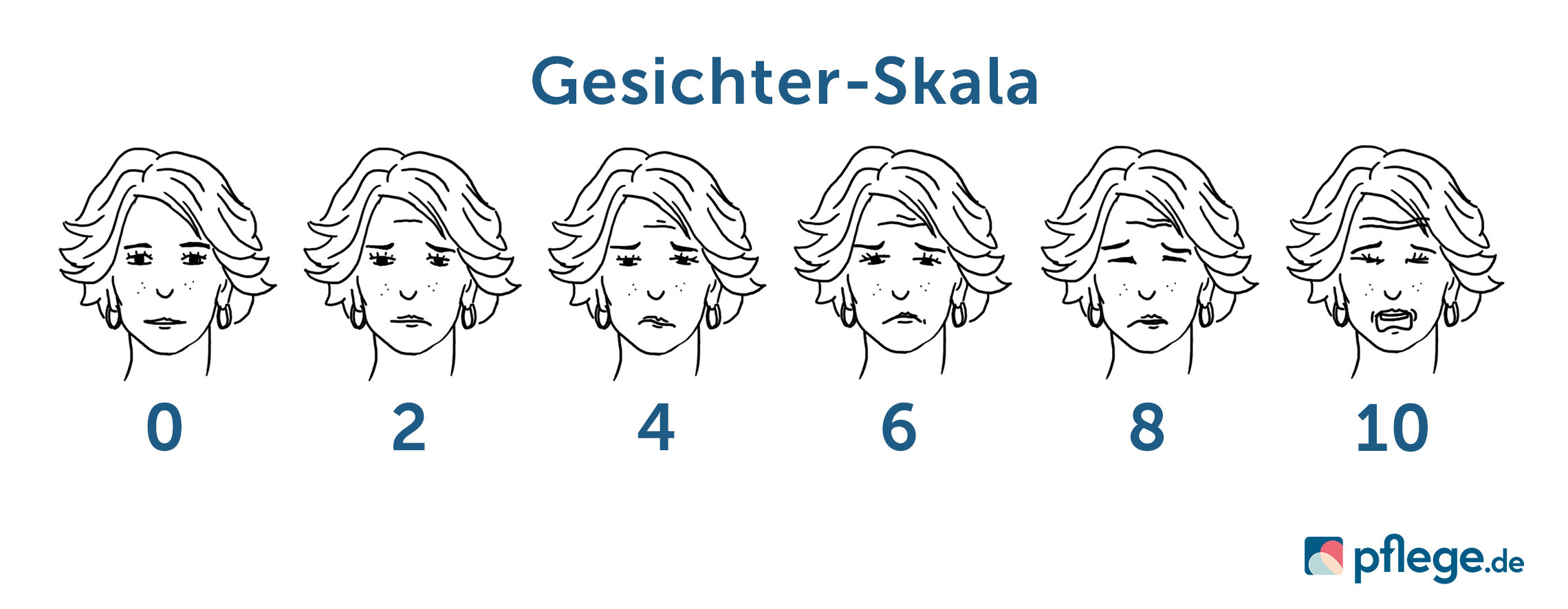
Gesichter-Skala © pflege.de
Schmerzerfassung bei Demenz
Bei der Beurteilung von Schmerzen bei Demenz (BESD) (3) werden je nach Schmerzstärke Punktwerte zwischen 0 und 2 für insgesamt fünf Kriterien vergeben: (4)
- Atmung: von 0 (normal), über 1 (gelegentlich angestrengt/beschleunigte Atmung) bis 2 (beispielsweise lautstarkes angestrengtes Atmen oder lange Phase von Hyperventilation)
- negative Lautäußerungen: von 0 (keine), über 1 (gelegentliches Stöhnen oder Ächzen/leise, negative oder missbilligende Äußerungen) bis 2 (beispielsweise Weinen/unruhiges, wiederholtes Rufen/lautes Stöhnen oder Ächzen)
- Gesichtsausdruck: von 0 (lächelnd/neutral), über 1 (traurig/ängstlich/sorgenvoll) bis 2 (Grimassen/verzweifelt /Augen zugekniffen/Stirn in Falten gezogen)
- Körpersprache: von 0 (entspannt), über 1 (angespannt/nervöses Herumtasten mit den Fingern/nervöses Hin- und Hergehen) bis 2 (starr/geballte Fäuste/angezogene Knie/entzieht sich/schlägt)
- Trost: von 0 (nicht nötig), über 1 (Ablenken oder Beruhigen durch Stimme oder Berührungen möglich) bis 2 (Trösten, Ablenken, Beruhigen nicht möglich)
Sie müssen dafür den Betroffenen zunächst zwei Minuten lang beobachten und anschließend eine Punktzahl für jedes Kriterium eintragen. Am Ende addieren Sie die vergebenen Punkte. Die maximale Schmerzstärke beträgt zehn Punkte.
Menschen mit Demenz zeigen Schmerzen oft nicht. Die BESD-Skala ist für Fachkräfte geeignet, für Laien weniger zuverlässig. Lassen Sie sich die Anwendung daher genau erklären.
Schmerztherapie
Ist Ursache und Intensität der Schmerzen abgeklärt, kann die Schmerztherapie eingeleitet werden. Darunter fallen verschiedene therapeutische Maßnahmen unterschiedlicher Fachdisziplinen. Ärzte, Psychologen, Ergo- und Physiotherapeuten sowie Sozial- und Ernährungsberater arbeiten Hand in Hand an der Schmerzlinderung. Die Schmerztherapie ist ein wichtiger Teil des Schmerzmanagements.
Es gibt verschiedene Ansätze der Schmerztherapie. Sie reichen von der medikamentösen Schmerztherapie über alternative Methoden der Schmerzlinderung bis hin zu einer multimodalen Schmerztherapie, die verschiedene Disziplinen miteinander kombiniert.
Medikamentöse Schmerztherapie: WHO Stufenschema Schmerz
Die Weltgesundheitsorganisation (WHO) hat ein Schema zur medikamentösen Behandlung von Schmerzen entwickelt. Danach folgt der Einsatz und die Verabreichung von Schmerzmedikamenten stets einem festen Plan – je nachdem wie stark die Schmerzen sind:
- Stufe 1 (leichte Schmerzen) mit Nicht-Opioiden
- Stufe 2 (mittelstarke Schmerzen) mit schwachen Opioiden plus nicht opioiden Schmerzmitteln (Analgetika)
- Stufe 3 (starke bis sehr starke Schmerzen) mit starken Opioiden plus nicht opioiden Analgetika
Nicht-medikamentöse Methoden der Schmerzlinderung
Es müssen nicht immer Medikamente sein, um gegen den Schmerz anzugehen. Einige Schmerzpatienten suchen Hilfe bei alternativen oder komplementären Methoden.
Alternative Schmerztherapie
Auch die klassische Schulmedizin setzt alternative Behandlungsmethoden gegen Schmerzen ein. Sie können eine medikamentöse Therapie begleiten oder an Stelle von Arzneimitteln eingesetzt werden. Hier einige Beispiele für alternative Verfahren: (5)
- Wärme- und Kälteanwendungen
- Massagen
- Ultraschall
- Akupunktur
- Transkutane elektrische Nervenstimulation (TENS)
- Entspannungstechniken
- Psychotherapie
Komplementäre Behandlungsmethoden
Der Begriff „komplementär“ wird oft gleichbedeutend mit der alternativen Schmerztherapie benutzt. Genau genommen handelt es sich dabei aber um Behandlungsmethoden, die aus der Naturheilkunde, traditionellen Chinesischen Medizin und der Homöopathie kommen.
Die Wirkung vieler dieser Heilverfahren, wie etwa Kräuter- oder Aromatherapien, aber auch der Einsatz von Cannabis, sind oft nicht wissenschaftlich erwiesen. Trotzdem helfen sie einigen Schmerzpatienten.
Es gibt nicht DAS Allheilmittel gegen Schmerzen. Mir hat es geholfen, verschiedene Dinge auszuprobieren. Mein wirksamstes Mittel bei akuten, starken Schmerzen ist zum Beispiel ein warmes Vollbad. Jeder sollte für sich individuell herausfinden, was seine wirksamsten Sofort-Maßnahmen bei akuten Schmerzen sind und sich so seinen eigenen „Erste-Hilfe-Kit bei Schmerzen“ zusammenstellen.

Multimodale Schmerztherapie: Die Kombination macht’s
Neben körperlichen (biologischen) beeinflussen auch geistige (psychologische), gefühlsmäßige und soziale Einflüsse das Schmerzgeschehen. Experten sprechen deshalb von bio-psycho-sozialem Schmerz. Da verschiedene Faktoren vorliegen, eignet sich insbesondere bei chronischen Schmerzen in den meisten Fällen eine interdisziplinäre multimodale Schmerztherapie. (6)
Bei der multimodalen Therapie kommen mehrere Behandlungsmaßnahmen zur Anwendung:
- Medikamente (zum Beispiel gegen Schmerzen und Entzündungen oder Depressionen)
- Physikalische Therapie (zum Beispiel Bewegungstherapie, Krankengymnastik, Sporttherapie, aber auch Massagen, Wärme-, Kälte- und Wasseranwendungen)
- Psychologisch-verhaltensmedizinische Therapie (zum Beispiel Patientenschulungen, Entspannungsübungen)
- Invasive Verfahren (zum Beispiel Injektionen zur örtlichen Betäubung)
- Komplementäre Verfahren (zum Beispiel Akupunktur und Nervenstimulation)
Hilfe & Anlaufstellen: Schmerztherapeuten und Schmerzkliniken
Schmerztherapeuten haben sich darauf spezialisiert, chronische Schmerzen zu behandeln. Doch da der Begriff nicht geschützt ist, kann sich im Grunde jeder als Schmerztherapeut bezeichnen. Achten Sie daher auf die Zusatzbezeichnung „Spezielle Schmerztherapie“. Sie zeigt an, dass die Ärzte eine spezielle, bei der Ärztekammer anerkannte Qualifikation haben.
Bei der Suche nach einem qualifizierten ambulanten Schmerztherapeuten in Ihrer Nähe hilft die jeweilige kassenärztliche Vereinigung (KV) Ihres Bundeslandes.
In Schmerzkliniken können sich Schmerzpatienten stationär behandeln lassen. Sie verfolgen das multimodale Therapiekonzept. Ihr Ziel: Den Betroffenen mit möglichst wenig Schmerzen und dem richtigen Werkzeugkoffer zur Vorbeugung im Gepäck nach Hause zu entlassen.
Schmerzmanagement in der häuslichen Pflege
Für ein erfolgreiches Schmerzmanagement ist es auch in der Pflege wichtig, bereits erste Anzeichen von Schmerzen zu erkennen, um rechtzeitig eine geeignete Therapie einleiten zu können. Doch das ist gar nicht so einfach – insbesondere, wenn Menschen ihre Beschwerden nicht konkret benennen können.
Das Deutsche Netzwerk für Qualitätsentwicklung in der Pflege hat deshalb ein Ablaufschema entwickelt. Damit können Betroffene Schritt für Schritt das Schmerzmanagement durchlaufen – gemeinsam mit einem möglichst interdisziplinären Team. (1)
Schritt 1: Schmerz-Screening
Sind Schmerzen vorhanden? Diese Frage steht immer am Anfang eines Schmerzmanagements. Sind starke Schmerzen vorhanden, sollten Sie als pflegender Angehöriger sofort handeln und umgehend den Arzt informieren.
Schritt 2: Assessment
Der englische Begriff Assessment bedeutet so viel wie „Bewertung oder Einschätzung“. Genau darum geht es im zweiten Schritt des Schmerzmanagements: Die Schmerzen werden bewertet. Wie oft treten sie auf? Sind sie akut oder chronisch? Wie stark sie sind? Handelt es sich um eine stabile, also akzeptable, oder eine instabile Schmerzsituation?
Mit Hilfe von Fragebögen und Schmerzskalen ordnen Pflegekräfte oder Sie als pflegender Angehöriger regelmäßig die Beschwerden der Betroffenen ein. Bei stabiler Schmerzsituation können Sie direkt notwendige Maßnahmen einleiten. Bei instabiler Situation müssen Sie zunächst gemeinsam individuelle Ziele definieren und einen Behandlungsplan entwickeln, beziehungsweise den bestehenden Plan überprüfen.
Schritt 3: Maßnahmen
Im dritten Schritt wird der Behandlungsplan umgesetzt. Dazu gehören medikamentöse und nicht-medikamentöse Maßnahmen ebenso wie Beratungen, Schulungen sowie Prophylaxe und die Dokumentation von Nebenwirkungen.
Schritt 4: Verlaufskontrolle
Wie haben sich die Schmerzen verändert? Diese Frage sollte regelmäßig beantwortet werden. Ist der Schmerz akzeptabel, wird der Therapieplan weiterverfolgt. Wenn die Schmerzen allerdings weiterhin vorhanden und instabil sind, aber auch wenn sie verschwunden sind, erfolgt die Evaluation der Maßnahmen.
Schritt 5: Evaluation
Am Ende stehen die Fragen, ob die pflegerischen Maßnahmen wirksam sind und die Therapieziele erreicht wurden. Ist das nicht der Fall, setzt der Prozess erneut bei Schritt 2 ein.
Als chronische Schmerzpatientin habe ich irgendwann damit begonnen, meine Schmerzen genauer zu erfassen. Mein Schmerztagebuch hat mir dabei geholfen, bestimmte Muster zu erkennen und einzelne Auslöser für meine Schmerzen aufzudecken. Auch gibt es mir Hinweise darauf, wenn eine bestimmte Medikation nicht mehr ausreicht. Auffälligkeiten oder Veränderungen bespreche ich mit meinem behandelnden Arzt. In meinem Schmerz-Tagebuch dokumentiere ich folgende Punkte:
- Wo treten die Schmerzen auf?
- Wie oft sind die Schmerzen am stärksten?
- Wann sind die Schmerzen besonders stark? (Uhrzeit + Umstände)
- Welche Medikation nehme ich zurzeit ein? (Medikament + Dosis)

Schmerztagebuch: Vorlage zum Ausfüllen
In einem Schmerztagebuch, auch Schmerzprotokoll genannt, notieren Sie täglich den Schmerzverlauf. Das ermöglicht nicht nur eine bessere Schmerzeinschätzung, es erleichtert auch die Kommunikation mit Pflegenden und Ärzten.
Mehr dazu, wie Mediziner mit den Daten eines solchen Tagebuchs die Wirksamkeit von Therapien und Medikamenten beurteilen können, lesen Sie in unserem Ratgeber zum Schmerztagebuch.
pflege.de stellt Ihnen dort auch eine Schmerztagebuch-Vorlage zum kostenlosen Download, Ausdrucken und Ausfüllen bereit. Außerdem erhalten Sie wertvolle Tipps zum Ausfüllen.
Schmerzmanagement: 5 Tipps für pflegende Angehörige
Sie als pflegender Angehöriger spielen beim Schmerzmanagement eine wichtige Rolle. Sie kennen Ihren Angehörigen nicht nur am besten, sondern verbringen oft auch die meiste Zeit mit ihm.
Folgende Tipps helfen Ihnen im Umgang mit dem Thema Schmerz in der Pflege:
- Zeit nehmen: Nehmen Sie sich Zeit für Ihren pflegebedürftigen Angehörigen. Fragen Sie ihn nach Schmerzen und sorgen Sie auch dafür, dass er die Medikamente zur richtigen Zeit, in der richtigen Dosierung und der richtigen Applikationsart erhält – sofern Sie dafür zuständig sind.
- Ablenkung ermöglichen: Sprechen Sie über alternative Möglichkeiten, Schmerzen zu lindern. Bei leichten Schmerzen wirkt manchmal schon etwas Ablenkung (Handarbeit, Fernsehen, Vorlesen oder dergleichen) schmerzreduzierend.
- Angehörigen ernst nehmen: Seien Sie offen für Schmerzäußerungen und nehmen Sie sie ernst. Halten Sie die ambulanten Pflegekräfte beziehungsweise den Hausarzt auf dem Laufenden.
- Bestärken Sie den Pflegebedürftigen: Bleiben Sie gelassen, wenn starke schmerzstillende Medikamente verordnet werden. Bestärken Sie Ihren Pflegebedürftigen darin, dass solche Medikamente notwendig sind und die Verordnung sorgfältig abgewogen wird.
- Schmerzskalen kennen: Machen Sie sich mit den Schmerzskalen vertraut und wenden Sie sie an, wenn Ihr pflegebedürftiger Angehöriger sich nicht mehr äußern kann.
Häufig gestellte Fragen
Was ist Schmerz?
Schmerz spricht viele Sprachen und kann überall in unserem Körper auftreten. Experten unterscheiden grundsätzlich zwei Schmerzarten: akute und chronische Schmerzen.
Für akuten Schmerz gibt es einen konkreten Auslöser. So führt zum Beispiel die Hand auf einer heißen Herdplatte zu einem akuten Schmerzerlebnis.
Chronische Schmerzen halten dagegen länger als drei Monate an oder kehren immer wieder. Im Gegensatz zu akuten Schmerzen sind sie kein Alarmsignal mehr, sondern eine eigenständige Krankheit, auch chronisches Schmerzsyndrom genannt.
Was ist eine Schmerztherapie?
Schmerztherapie bezeichnet alle therapeutischen Maßnahmen, die der Schmerzlinderung dienen. Dabei arbeiten meist mehrere Fachdisziplinen (zum Beispiel Ärzte, Psychologen, Physiotherapeuten) zusammen. Die Schmerztherapie ist ein Teil des Schmerzmanagements.
Was ist Schmerzmanagement?
Die Ziele des Schmerzmanagements sind Schmerzen zu erkennen, zu behandeln und möglichst zu lindern. Dabei richtet sich jede Behandlung nach der Stärke, Art und Lokalisation der Schmerzen.
Was macht ein Schmerztherapeut?
Schmerztherapeuten haben sich darauf spezialisiert, chronische Schmerzen zu behandeln. Um die von der Ärztekammer anerkannte Zusatzbezeichnung „Spezielle Schmerztherapie“ zu erhalten, müssen Mediziner eine spezielle einjährige Zusatzausbildung absolvieren.
Wie läuft eine ambulante Schmerztherapie ab?
Bevor die Behandlung beginnen kann, muss die Ursache für die Schmerzen erfasst werden. Die Schmerztherapie richtet sich nach der jeweiligen Grunderkrankung. In der Regel erfolgt eine ambulante Schmerztherapie nach dem multimodalen Therapiekonzept: Ärzte, Psychologen, Ergo- und Physiotherapeuten sowie Sozial- und Ernährungsberatung erstellen gemeinsam einen individuellen und ganzheitlichen Therapieplan.
Was umfasst ein gutes Schmerzmanagement in der Pflege?
Das Deutsche Netzwerk für Qualitätsentwicklung in der Pflege hat ein Ablaufschema entwickelt, mit dem ein möglichst interdisziplinäres Team gemeinsam mit den Betroffenen Schritt für Schritt das Schmerzmanagement durchlaufen kann. Es beginnt mit einem Screening, gefolgt von der Bewertung der Schmerzen, die gezielte therapeutische Maßnahmen nach sich ziehen. Eine regelmäßige Verlaufskontrolle und eine Bewertung der Maßnahmen sollen den Erfolg des Schmerzmanagements in der Pflege gewährleisten.